Was ist medikamenteninduzierter Lupus erythematodes?
Der medikamenteninduzierte Lupus erythematodes ist eine leichte bis mittelschwere lupusähnliche Erkrankung. Syndrom Zeit im Zusammenhang mit der kontinuierlichen Exposition gegenüber einem bestimmten Medikament und der Auflösung nach Absetzen des Trigger-Medikaments. Wie in idiopathisch oder Lupus erythematodes des üblichen Typs (LE) werden drei Kategorien erkannt:
- Von Drogen hervorgerufen systemisch LE (SLE)
- Subakute medikamenteninduzierte Haut- LE (SCLE)
- Von Drogen hervorgerufen chronisch Haut LE (CLE).
Dies schließt medikamenteninduzierte Schübe von bereits bestehenden oder latent SIE.
Wer bekommt medikamenteninduzierten Lupus erythematodes?
Arzneimittelinduzierte LE unterscheidet sich von idiopathischer LE.
- Arzneimittelinduzierte LE betrifft ältere Menschen. Das Durchschnittsalter ist ungefähr doppelt so hoch wie das der idiopathischen LE, was hauptsächlich die fruchtbare Altersgruppe betrifft, was auf den vermehrten Einsatz von Medikamenten zurückzuführen ist.
- Arzneimittelinduzierte LE zeigt keine starke weibliche Dominanz (90% sind Frauen mit idiopathischer LE).
- Arzneimittelinduzierte LE betrifft mehr weißhäutige Menschen als schwarzhäutige Menschen (während idiopathische LE bei schwarzer Haut häufiger auftreten).
Es besteht eine vorübergehende Beziehung zu ursächliche DrogeDie Symptome müssen nach Beginn der Behandlung mit einem Arzneimittel begonnen haben. Aber die Latenzzeit (Verzögerung oder Inkubation Zeit) zwischen dem Beginn der Medikation und den ersten Symptomen liegt zwischen 1 Monat und mehr als zehn Jahren. Ein verzögerter Beginn kann es schwierig machen, das Trigger-Medikament zu identifizieren.
Es wurde geschätzt, dass 10% von SLE-Fällen medikamenteninduziert sind und in einer Reihe von Fällen 20% von Biopsie- Bewährte Fälle von subakutem kutanem LE waren medikamenteninduziert.
Es gibt einige prädisponierende genetisch identifizierte Faktoren, einschließlich:
- Langsamer Acetylator-Zustand (bei dem der Abbau der Medikamente durch die Leber langsamer als gewöhnlich ist)
- Bestimmte Arten von Stoffen: HLA DR4, DR2, DR3, DR0301, DQB1, B8, 1 (Gewebetypen sind wie Blutgruppen)
- Ergänzen C4 null Allel (ein Anomalie einer Ergänzung Protein notwendig für die Blutgerinnung).
Medikamente im Zusammenhang mit medikamenteninduziertem Lupus erythematodes
Arzneimittel, die mit arzneimittelinduzierter LE assoziiert sind, können in vier Gruppen eingeteilt werden:
- Definierte Assoziation
- Wahrscheinliche Assoziation
- Mögliche Assoziation
- Kürzlich berichtet.
Eine andere Möglichkeit, sie zu klassifizieren, ist ein hohes, mittleres, niedriges oder sehr geringes Risiko.
Arzneimittelinduzierter SLE
Die am häufigsten berichteten Medikamente, die einen eindeutigen Zusammenhang mit medikamenteninduziertem SLE haben, sind:
- Procainamid: 15-20%, 30-90% werden positiv für ANA, beginnen drei Monate bis 2 Jahre nach Beginn des Arzneimittels - hohes Risiko, aber jetzt selten verschrieben.
- Hydralazin: 5-8%; für langsame Acetylierer und HLA-DR4 dann ein Risiko von 10%; hohes Risiko, aber jetzt selten verschrieben.
- Chinidin: mäßiges Risiko (<1%)
- Isoniazid: geringes Risiko
- Minocyclin: ist mit einem längeren Verlauf verbunden und kumulativ Dosis; Niedriges Risiko.
- Methyldopa: geringes Risiko.
- Chlorpromazin: geringes Risiko
Arzneimittelinduzierte subakute kutane LE
Die am häufigsten berichteten Trigger-Medikamente für medikamenteninduzierte subakute kutane LE sind:
- Arzneimittel zur Behandlung von Bluthochdruck, insbesondere Kalziumkanalblocker und ACE. Inhibitoren
- Orale Antimykotika, insbesondere Terbinafin
- Biologicals enthalten TNFα-Inhibitoren
- Antiepileptika
- Protonenpumpenhemmer (z. B. Omeprazol)
- Thrombozytenhemmer
- Nichtsteroidale Anti-Steroideentzündlich Drogen
Arzneimittelinduzierte chronische kutane LE
Zu den Medikamenten, von denen berichtet wurde, dass sie medikamenteninduzierte chronische kutane LE verursachen, gehören:
- Fluorouracil-Derivate (wahrscheinliche Assoziation)
- Nicht steroidal Antiphlogistikum Die MedikamenteNSAIDs) (mögliche Assoziation)
- Tumor Nekrose Faktorantagonisten: Infliximab, Etanercept (sehr geringes Risiko)
- Voriconazol, ein orales Antimykotikum.
Klinische Merkmale des arzneimittelinduzierten Lupus erythematodes
Arzneimittelinduzierter SLE
Arzneimittelinduzierter SLE beginnt mit einem allmählichen Auftreten allgemein milder lupusähnlicher Symptome:
- Arthralgie/Arthritis (Gelenkschmerzen) ist sehr charakteristisch, ist im 90% vorhanden und häufig das einzige klinische Merkmal.
- Myalgie (Muskelschmerzen) ist typisch und betrifft 50%
- Fieber
- Serositis: Pleuritis, Perikarditis.
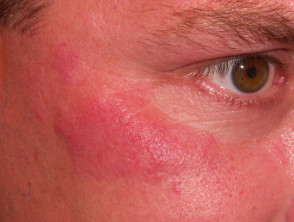
Lupus-spezifische Hautveränderungen sind bei arzneimittelinduziertem SLE selten, aber in milden Formen kann Folgendes selten auftreten:
- Sonnenempfindlichkeit (Lichtempfindlichkeit)
- Lila
- Erythem Nudosum
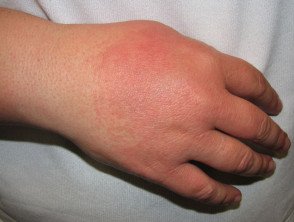
- Vaskulitis: Urtikaria Vaskulitis oder nekrotisierend kleine Gefäßvaskulitis.
Hautzeichen von medikamenteninduziertem SLE
Lichtempfindlichkeit
Urtikaria-Vaskulitis
Überempfindlichkeitsvaskulitis
Gemeinsame Merkmale von idiopathischem SLE, die bei arzneimittelinduziertem SLE selten sind oder fehlen, sind:
- Haut: "Schmetterling" (Malar) Eruption, Haar Verlust, Mund Geschwüre, scheibenförmig Verletzungen
- Beteiligung der inneren Organe: Niere, Nervensystem, Lymphe Knoten Schwellung.
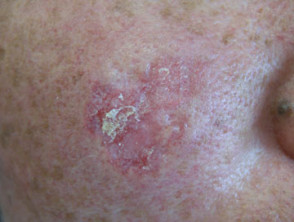
Arzneimittelinduzierte subakute kutane LE
Arzneimittelinduziertes SCLE kann nicht von der idiopathischen Form unterschieden werden, da es keine signifikanten Unterschiede gibt histologisch, immunologisch oder Laboreigenschaften. Es sollte jedoch bei einer älteren Person vermutet werden. Entwicklung dies zum ersten Mal. Es wurde berichtet, dass die Inkubationszeit zwischen 2 Wochen und über drei Jahren liegt.
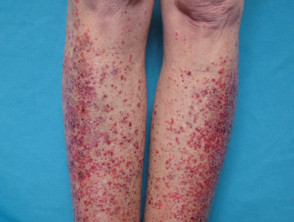
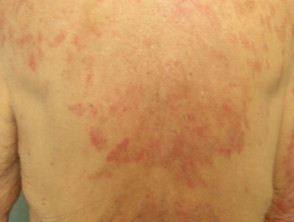
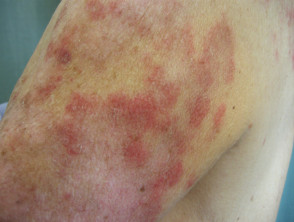
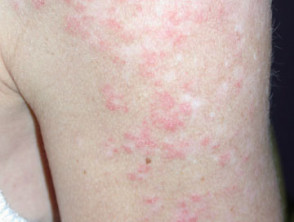
Der Ausschlag ist typisch für SCLE mit symmetrischen Narben. stornieren oder polyzyklisch (ringförmig) oder papulosquam (hoch schuppig) Läsionen meist in sonnenexponierten Bereichen. Bei medikamenteninduziertem SCLE kann der Ausschlag jedoch größer sein verlängert als in der idiopathischen Form, einschließlich der Beteiligung der Unterschenkel. Der Ausschlag kann Blasen bilden, insbesondere an den Rändern aktiver Läsionen. Eine klinisch relevante Beteiligung der inneren Organe, wie sie bei SLE beobachtet wurde, war in den gemeldeten Fällen nicht vorhanden oder minimal.
Hautzeichen von medikamenteninduziertem SCLE
Subakuter arzneimittelinduzierter Lupus erythematodes
Subakuter arzneimittelinduzierter Lupus erythematodes
Subakuter arzneimittelinduzierter Lupus erythematodes
Arzneimittelinduzierte chronische CLE
Arzneimittelinduzierte chronische kutane LE ist die seltenste der drei Formen. Es tritt durchschnittlich acht Monate nach Beginn der Trigger-Medikation auf. Männer und Frauen sind gleichermaßen betroffen, und halb Das Alter des Erscheinens betrug 59 Jahre.
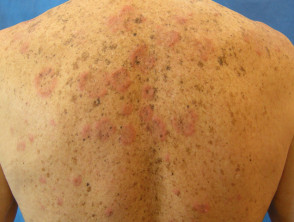
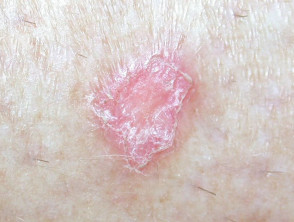
Läsionen, die dem discoiden Lupus erythematodes (DLE) ähneln, waren die häufigste Erscheinung, es wurde jedoch über LE tumidus berichtet. Verletzungen betreffen normalerweise das Gesicht, den Oberkörper und die Arme.
Arzneimittelinduzierte kutane LE
Discoid LE
Discoid LE
Lupus tumidus
Wie wird medikamenteninduzierter Lupus erythematodes diagnostiziert?
Es ist wichtig, die Diagnose zu berücksichtigen. Beispielsweise sollte das erste Auftreten einer typischen subakuten kutanen LE bei einer älteren Person, insbesondere wenn es sich um die Beine handelt, den Verdacht auf eine medikamenteninduzierte LE erwecken.
Derzeit gibt es keine diagnostischen Standardkriterien für arzneimittelinduzierte LE. Die meisten Patienten würden die Kriterien der American Rheumatology Association (ARA) für die Diagnose von SLE nicht erfüllen.
Die vorgeschlagenen Kriterien sind:
- mindestens eine Klinik Symptom SLE und ANA positiv und anderer Lupus Serologie
- Zeitbeziehung, um das Medikament zu starten
- Auflösung, wenn das Medikament abgesetzt wird.
Untersuchungen würden normalerweise durchgeführt, einschließlich Blutuntersuchungen und Hautbiopsien.
Arzneimittelinduzierter SLE
- ANA: positiv bis zu einem 90%, homogen Muster,
- Antihiston Antikörper: vorhanden in 75-95% (verglichen mit positiv in 20% von idiopathischem SLE)
- Für einige Medikamente spezifische subnukleosomale Partikel innerhalb des HistonsDNA Komplexe wurden identifiziert
- Anti-dsDNA und ENA: selten positiv (<5%)
- ESR: kann erhöht sein
- Blutkörperchen: leichte Abnahme der roten Blutkörperchen, Anzahl der weißen Blutkörperchen und Plättchen zählt, aber es ist unwahrscheinlich, dass es ernst ist
- Komplementlevel: normal
- LE-Zellen: häufig vorhanden
- Einige Medikamente haben auch eine spezifischere Wirkung Antikörper Profil, wie Chinidin und positiver Antiphospholipid-Antikörper
Arzneimittelinduzierte subakute kutane LE
- ANA: häufig positiv
- AntiRo / SSA und / oder Anti-La / SSB: positiv
- Anti-Histon-Antikörper: positiv
- Anti-dsDNA-Antikörper: nicht vorhanden
- Blutzellzahl: normalerweise normal
Arzneimittelinduzierte chronische kutane LE
- ANA: positiv bei 66%
- Antihiston-Antikörper: selten nachgewiesen
- ENA: negativ
- Anti-dsDNA-Antikörper: nicht vorhanden
- Blutzellenzahl: normal
das Dermatopathologie aus einer Hautbiopsie: Histologie und direkt Immunfluoreszenz Sie sind nicht von idiopathischen Formen zu unterscheiden.
Behandlung von medikamenteninduziertem Lupus erythematodes
Die wichtigste Behandlung besteht darin, das auslösende Medikament abzusetzen, da dies zur Auflösung von Symptomen und Blutuntersuchungen führt. Anomalien. Es kann jedoch schwierig sein, festzustellen, ob der Patient viele Medikamente einnimmt, da die Inkubationszeit sehr unterschiedlich ist und sehr lang sein kann. Möglicherweise sind für jedes Medikament sorgfältig überwachte "Arzneimittelferien" von mindestens drei Monaten erforderlich.
Leider gibt es zu diesem Zeitpunkt keinen Test, um das Medikament zu identifizieren, außer eine Verbesserung zu bemerken, wenn das Medikament abgesetzt wird und Wiedererscheinen von Symptomen innerhalb von 1 bis 2 Tagen bei erneuter Exposition. Eine Nachbesserung wird jedoch möglicherweise nicht empfohlen, insbesondere wenn innere Organe betroffen sind.
Im Allgemeinen bessern sich die Symptome innerhalb weniger Wochen nach Absetzen des Arzneimittels, obwohl die vollständige Genesung bis zu einem Jahr dauern kann. Blutuntersuchungen normalisieren sich normalerweise langsamer.
Sonnenschutz sollte empfohlen werden, wenn der Hautausschlag ein sonnenempfindliches Muster aufweist.
Eine symptomatische Linderung kann erforderlich sein. Dies kann beinhalten Nicht-steroidale entzündungshemmende Medikamente (NSAIDs) für Arthritis, aktuell Steroide für Eruptionen und systemische Medikamente einschließlich Hydroxychloroquin oder oral Kortikosteroide als Prednis (ol) für die Beteiligung innerer Organe. In den meisten Fällen ist keine spezifische Behandlung erforderlich, da die medikamenteninduzierte LE mild war und sich mit dem Drogenentzug auflöst.
Im Allgemeinen ist medikamenteninduzierte LE milder als idiopathische LE, aber lebensbedrohliche Komplikationen (z. B. Herztamponade aufgrund von Perikarditis) können auftreten und tödlich sein, wenn sie nicht erkannt werden.