Was sind die Phänomene des Blutdiebstahls?
Blutdiebstahlphänomene treten in auf vaskulär Missbildungen wenn es einen signifikanten Unterschied im Volumen und in der Geschwindigkeit des Blutflusses in a gibt gelegen Fläche im Vergleich zum umgebenden Gewebe. Es ist auf Störungen von Blutgefäß Struktur und Funktion.
In großen Schiffen:
- Der ungeordnete Blutfluss kann das umliegende Gewebe schädigen.
- Übermäßiger Blutfluss kann verursachen Blutgefäße brechen und bluten. Blutungen im Gehirn können katastrophal sein und Ursachen haben Krämpfe, Zusammenbruch und Tod.
- Ein übermäßiger Blutfluss zu einem Glied kann zu Herzversagen führen.
In sehr kleinen Blutgefäßen (Kapillaren) ist das Phänomen des Diebstahls nicht gefährlich.
Arteriovenöse Fehlbildungen
Arteriovenös Missbildung (AVM) besteht aus einer lokalisierten Masse von Blutgefäßen, zwischen denen eine direkte Verbindung besteht Arterien (das sauerstoffhaltiges Blut aus dem Herzen liefert) und Venen (die sauerstofffreies Blut zum Herzen zurückführen). Die übliche Intervention kapillar Das Netzwerk zwischen Arterien und Venen fehlt.
Kapillaren sind sehr kleine Blutgefäße und sind für die Blutversorgung der Haut verantwortlich und subkutan Gewebe.
Der Widerstand gegen den Blutfluss durch die Gefäße in einer AVM ist geringer als durch normale Kapillaren in der umgebenden Haut, so dass das Blutvolumen durch die AVM mit der Zeit zunimmt. AVM entnimmt Blut aus nahe gelegenen normalen Gefäßen, die das umgebende Gewebe möglicherweise nicht ausreichend mit Sauerstoff versorgen. Die Verringerung des Blutflusses wird oft als "Blutdiebstahl" oder "Blutdiebstahlphänomen" bezeichnet.
Die Fütterungs- und Entwässerungsgefäße einer AVM verlieren häufig ihre Elastizität und entwickeln Schwache Bereiche oder Taschen in den Blutgefäßwänden (Aneurysmen), die platzen und katastrophale Blutungen verursachen können.
In den meisten Fällen passt sich das Herz einer allmählichen Erhöhung des Blutflusses durch eine AVM an. Herzinsuffizienz aufgrund von AVM ist selten und betrifft 1 bis 2% von Fällen, in denen das Herzzeitvolumen aufgrund eines übermäßigen Blutflusses durch eine ausgedehnte AVM in einer Extremität erhöht ist.
Arteriovenöse Missbildungen (AVM) treten bei der Geburt in 40 bis 60% Fällen auf. Sie treten zum ersten Mal in der Kindheit in 25%-Fällen auf, können aber auch später im Leben auftreten (während der Adoleszenz in 10% und im Erwachsenenalter in 25%). Männer und Frauen sind gleichermaßen betroffen.
Eine AVM kann in jedem Körpergewebe auftreten. In zwei Dritteln der Fälle sind AVMs im Kopf- und Halsbereich vorhanden. AVMs der Extremitäten, des Rumpfes, der Brust und der Bauchhöhlen sind seltener.
Arteriovenöse Fehlbildungen der Haut und Weichteile
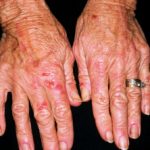
AVMs werden normalerweise erst bei der Geburt als rosa oder bläuliche Verfärbung der Haut wahrgenommen. Wenn das Kind wächst, kann sich der Fleck in der Farbe vertiefen und das Volumen kann sich unter dem Fleck entwickeln. Auf der darüber liegenden Haut kann ein stechendes Gefühl auftreten. Turbulenzen im Blutfluss innerhalb der AVM können mit einem Stethoskop hörbar sein. Der Ton ist als Murmeln bekannt. Wenn eine AVM in der unteren Extremität auftritt, können lila-braune Beulen auf der Haut auftreten, die Kaposi imitieren Sarkom.
Wenn die AVM eintritt progressiv In der Phase (am häufigsten im Jugendalter) können sich Hautveränderungen entwickeln, die "Blut stehlen". Überlagerte Haut und Haut jenseits von AVM können vor Schmerzen nekrotisieren (sterben) Geschwürbildung und Blutungen.
Syndrome im Zusammenhang mit AVM
Erblich hämorrhagisch Teleangiektasie
Die hereditäre hämorrhagische Teleangiektasie (HHT) ist auch als Osler-Weber-Rendu bekannt Syndrom. Es ist gekennzeichnet durch Teleangiektasien der Haut, der Nasen- und Mundhöhlen sowie der arteriovenösen Fehlbildungen (AVM) in Lunge, Gehirn oder anderen Organen.
Kapillare Fehlbildung - arteriovenöse Fehlbildung
Bei kapillar-arteriovenöser Fehlbildung (CM-AVM) treten mit AVM mehrere Kapillarfehlbildungen in der Haut auf. Kapillarfehlbildungen erscheinen als kleine rosa bis rote Flecken mit einem umgebenden Lichthof aus blasser Haut. AVMs treten am häufigsten in der Haut, in Weichteilen, Muskeln, Knochen oder im Gehirn auf.
Cobb-Syndrom
Das Cobb-Syndrom ist eine seltene Erkrankung, bei der Angiome oder arteriovenöse Fehlbildungen (AVMs) der Wirbelsäule Kabel sind mit Gefäß assoziiert Verletzungen in der Haut der relevanten Dermatom. Dies ist die Haut, die von der Nerven Ursprung in der Wirbelsäulen-AVM.
Sturge-Weber-Syndrom
Beim Sturge-Weber-Syndrom (SWS) treten bei der Geburt Portweinflecken oder oberflächliche Blutgefäße (kapillare Gefäßfehlbildungen) auf, normalerweise auf einer Seite des Gesichts. Dieses Syndrom ist auf zurückzuführen somatisch Mutationen beim Gen GNAQ und es kann mit Missbildungen der Blutgefäße des Auges und des Gehirns auf derselben Seite verbunden sein. Kinder können sich entwickeln Glaukom oder erhöhter Druck im Augapfel. Dies kann zur Erblindung führen. Fehlbildungen der Blutgefäße im Gehirn können zu Anfällen führen oder Entwicklung verzögern.
Wyburn-Mason-Syndrom
Das Wyburn-Mason-Syndrom ist auch als Bonnet-Dechaume-Blanc-Syndrom bekannt und eine seltene Erkrankung, die durch AVMs im Gehirn und in der Netzhaut des Auges gekennzeichnet ist. AVMs können auch an anderen Stellen im Körper auftreten. Einige Kinder haben Portweinflecken auf der einen oder der anderen Seite Mittellinie Vom Gesicht.
Klippel-Trenaunay-Syndrom
Beim Klippel-Trenaunay-Syndrom sind die Blutgefäße und Lymphe Kanal Anomalien einen ganzen Arm oder ein ganzes Bein betreffen. Das Syndrom tritt am häufigsten mit Portweinfärbung, Krampfadern, Überwachsen von Weichteilen und Knochen und einer ungeordneten Drainage des Lymphsystems aus den betroffenen Gliedmaßen auf.
Parkes-Weber-Syndrom
Das Parkes-Weber-Syndrom kann als eine Variante des Klippel-Trenaunay-Syndroms angesehen werden, bei dem es AVM gibt. venös und lymphatisch Missbildungen. Dieses Syndrom kann durch Herzinsuffizienz aufgrund des Ausmaßes der beeinträchtigten Durchblutung der betroffenen Extremität kompliziert werden.
Dialyse-assoziiertes Steal-Syndrom
Das mit der Dialyse verbundene Steal-Syndrom ist auch bekannt als distal Hypoperfusion ischämisch Syndrom. Diebstahlsyndrom beschreibt arteriell Hautversagen der oberen Extremitäten und Weichteilversagen über die Hämodialyse hinaus Fistel.
Die Hämodialyse ist der Prozess, bei dem Blut durch die Fistel zu einem Hämodialysegerät geleitet wird, das extern die Funktion der ausgefallenen Nieren des Patienten übernimmt. Ein Patient mit Nierenversagen, der eine Hämodialyse erfordert, hat einen chirurgischen Eingriff, um eine große zu verbinden Arterie und Vene, die eine arteriovenöse Fistel bilden.
Die Fistel bildet sich normalerweise im Arm, entweder am Ellbogen oder am Handgelenk, und leitet das Blut vom Unterarm oder der Hand weg. Der geringe Widerstand der Fistel gegen den Blutfluss kehrt die Richtung des Blutflusses in der nachgeschalteten Arterie um und führt zu "Blutdiebstahl".
Das Phänomen des Diebstahls ist bei Dialysepatienten häufig, führt jedoch selten zu Symptomen. Eine Gewebeschädigung wird durch zwei Hauptmechanismen verhindert: eine kompensatorische Erweiterung der nachgeschalteten Arterien und einen kollateralen Blutfluss über alternative Wege. Wenn diese Kompensationsmechanismen versagen, kann es zu Gewebetod in den Fingerspitzen und in der Hand kommen.
Risikofaktoren für das dialyse-assoziierte Steal-Syndrom sind Diabetes mellitus, peripher arterielle Erkrankung, Alter des Patienten über 60 Jahre, Armfistel vor dem unteren Teil des Arms und mehrere Operationen in derselben Extremität.
Bierflecken
Bierflecken wurden ursprünglich 1898 beschrieben und auch als physiologisch bezeichnet anämisch Macules, angiospastische Makulae und übertriebene physiologische Fleckenbildung der Haut.
Bierflecken betreffen junge Erwachsene, insbesondere Männer. Der Grund dafür ist unbekannt. In der medizinischen Literatur gibt es ungefähr 70 Berichte über Patienten mit Bierflecken.
Die Bierflecken sind vorübergehendkleine, blasse Macules mit zackigem Rand und Umgebung Bleichen Heiligenschein von Erythem (Rötung). Sie treten am häufigsten in Armen und Beinen auf und werden weniger sichtbar oder verschwinden, wenn das betroffene Glied angehoben wird.
Es wird angenommen, dass Bereiche blasser Haut auf Hochdruck zurückzuführen sind, der kleine Venen (Venen) zusammenzieht Hypertonie), bezogen auf die umgebende normal aussehende Haut.
Bierflecken betreffen normalerweise ansonsten gesunde Menschen. Sie sind jedoch manchmal auf erhöhten Blutspiegel zurückzuführen Viskosität im systemisch Krankheiten wie Kryoglobulinämie oder Polyzythämie. Sie wurden auch in der Schwangerschaft berichtet. Es gab einen Bericht über Biers Flecken bei einem Patienten mit Sklerodermie Nieren- Krise.
Bierflecken können aufgrund von blassen Flecken imitieren Pityriasis versicolor, ein Pilz Infektion, Nävus depigmentosum (achromer Nävus), postinflammatorisch Hypopigmentierung, Vitiligo oder Naevus anaemicus (siehe unten).
Bierflecken
Beir Flecken
Beir Flecken
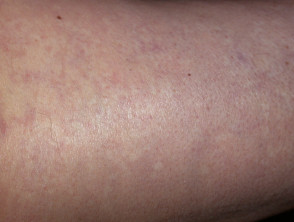
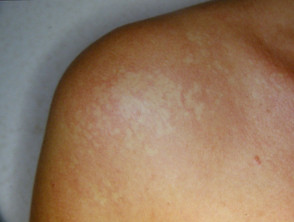
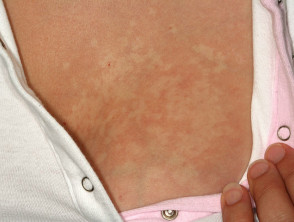
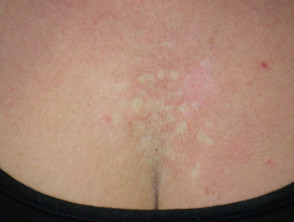
Nevus anaemicus
Naevus anaemicus ist eine lokalisierte Ansammlung abnormaler Blutgefäße, die bei der Geburt vorhanden sind, jedoch möglicherweise erst im Alter von einigen Monaten sichtbar sind. Es ist normalerweise nur einer, asymptomatisch blass Patch es wird beim Reiben nicht rot. Eine Mosaikform mit multipler Anämie nevi Kann erscheinen retikulierenoder ähnlich einem Netzwerk. Naevus anaemicus betrifft am häufigsten den Rumpf, kann aber überall am Körper auftreten.
Nevus anaemicus kann mit anderen blassen Hautläsionen wie Naevus depigmentosus (achromer Naevus) und Vitiligo verwechselt werden.
Abnormale Blutgefäße im Naevus haben eine erhöhte Empfindlichkeit gegenüber Adrenalin und Noradrenalin (zirkulierende Katecholamine). Katecholamine führen zu Blutgefäßen Verengung durch seine Wechselwirkung mit α-adrenergen Rezeptoren. Eine schlechte Funktion von α-adrenergen Rezeptoren an den Muskelwänden von Blutgefäßen und eine erhöhte Reaktivität von α-adrenergen Rezeptoren können zu einer dauerhaften Verengung der Blutgefäße innerhalb eines anämischen Naevus führen.
Nevus anaemicus ist normalerweise ein zufälliger Befund bei der Untersuchung der Haut. Fälle von Anaemus nevus wurden bei Patienten mit berichtet Neurofibromatose Typ I und bei einem seltenen Syndrom namens Phakomatosis pigmentovascularis (siehe unten).
Nevus anaemicus
Nevus anaemicus
Nevus anaemicus
Nevus anaemicus
Nevus anaemicus
Phakomatosis pigmentovascularis
Die pigmentovaskuläre Phakomatose (PPV) ist ein seltenes Syndrom, das durch die Assoziation eines Gefäßnävus, üblicherweise eines Kapillarnävus (Naevus flammeus oder Portweinfleck), mit ausgedehnter Erkrankung gekennzeichnet ist pigmentiert Nävus, am häufigsten mongolischer Fleck oder blau / graue okulokutane Melanozytose (Naevus von Ota). PPV ist auch mit anderen Nävi wie dem Naevus anaemicus assoziiert (siehe oben). epidermal Nävus, teleangiektatisch Nävus (retikulierte vaskuläre Nävi), Naevus spilus (gesprenkelter linsenförmiger Naevus) oder Haut angeborene Marmorata telangiectatica.
Es wurden fünf Arten von PPV beschrieben. Am häufigsten ist Typ II. Jeder Typ ist in Subtypen A und B unterteilt. Subtyp A hat Haut Demonstrationen nur. Subtyp B ist mit systemischen Anomalien verbunden. Die systemische Beteiligung besteht normalerweise aus Merkmalen, die denen des Sturge-Weber-Syndroms oder des Klippel-Trenaunay-Syndroms (siehe oben) ähneln, und diese Merkmale hängen im Allgemeinen mit der betroffenen Körperoberfläche zusammen Verletzung.
| Tippe I | Nevus flammeus plus epidermaler Naevus |
| Typ II | Naevus flammeus plus dermal Melanozytose (mongolischer Fleck oder Naevus von Ota) mit oder ohne Naevus anaemicus |
| Typ III | Nevus flammeus plus Naevus spilus, mit oder ohne Naevus anaemicus |
| Typ IV | Nevus flammeus plus dermale Melanozytose und Naevus spilus mit oder ohne Naevus anaemicus |
| Typ V. | Cutis marmorata telangiectatica congenita plus dermale Melanozytose |