Was ist Pemphigus vulgaris?
Pemphigus vulgaris ist selten Autoimmun Krankheit, gekennzeichnet durch schmerzhafte Blasen und Erosionen auf der Haut und schleimig Membranen, am häufigsten im Mund [1]. Pemphigus vulgaris macht 70% aller Pemphigus-Fälle weltweit aus, obwohl er in Neuseeland extrem selten ist (ungefähr ein Fall pro Million der Bevölkerung).
Die anderen beiden Hauptsubtypen von Pemphigus sind Pemphigus foliaceus und paraneoplastisch Pemphigus
Pemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
Wer bekommt Pemphigus vulgaris?
Pemphigus vulgaris betrifft Menschen aller Rassen, Altersgruppen und Sex. Es tritt am häufigsten im Alter zwischen 30 und 60 Jahren auf und ist häufiger bei Juden und Indern als bei anderen Rassen, vermutlich weil genetisch Gründe dafür.
Arzneimittelinduzierter Pemphigus wird ebenfalls erkannt und wird am häufigsten durch das Angiotensin-konvertierende Penicillamin verursacht Enzym Inhibitoren, Angiotensin Empfänger Blocker und Cephalosporine.
Pemphigus wird manchmal ausgelöst durch Krebs (paraneoplastischer Pemphigus), Infektion oder Trauma.
Was verursacht Pemphigus vulgaris?
Pemphigus vulgaris ist eine blasenbildende Autoimmunerkrankung.
das Keratinozyten sind an einzelnen klebrigen Punkten genannt zusammenzementiert Desmosomen. Beim Pemphigus vulgaris, Immunoglobulin Typ G (IgG) Autoantikörper Link zu a Protein namens desmoglein 3 (dsg3), das in den Desmosomen von Keratinozyten nahe dem Boden des gefunden wird Epidermis. Das Ergebnis ist, dass sich die Keratinozyten voneinander trennen und durch Flüssigkeit (die Blase) ersetzt werden. Etwa 50% der Pemphigus-vulgaris-Patienten haben auch Anti-dsg1 Antikörper.
Was sind die klinischen Merkmale von Pemphigus vulgaris?
Die meisten Patienten mit Pemphigus vulgaris stellen sich zum ersten Mal vor Verletzungen über ihn Schleimhäute wie Mund und Genitalien. Blasen in der Regel entwickeln auf der Haut nach einigen Wochen oder Monaten, obwohl in einigen Fällen Schleimhaut Verletzungen können die einzigen sein Manifestation der Krankheit.
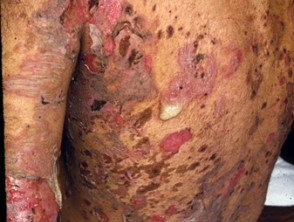
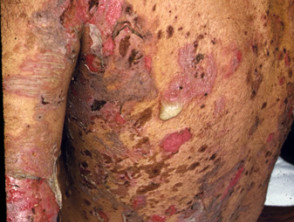
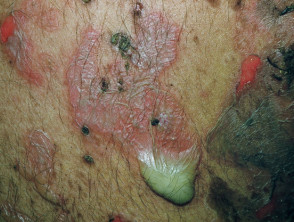
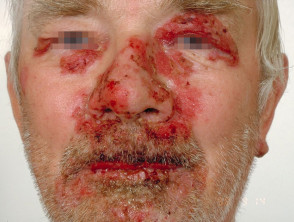
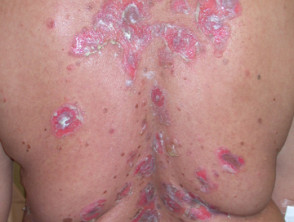
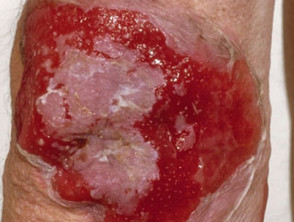
Hautläsionen erscheinen dünnwandig schlaff Klare, mit Flüssigkeit gefüllte Blasen, die leicht brechen und Juckreiz und schmerzhafte Ausbrüche verursachen. Sie treten am häufigsten auf der oberen Brust, dem Rücken, der Kopfhaut und dem Gesicht auf. Erosionen in Hautfalten können sich zu vegetativen Läsionen entwickeln körnig und knusprig (Pemphigus-Vegetarier). Die Haut drumherum Nagel es kann schmerzhaft, rot und geschwollen sein.
Hautpemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
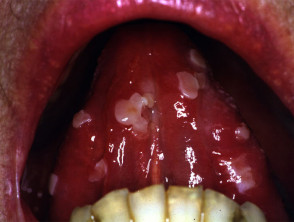
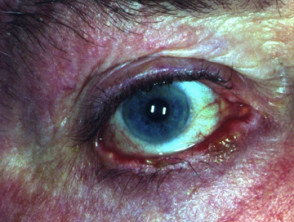
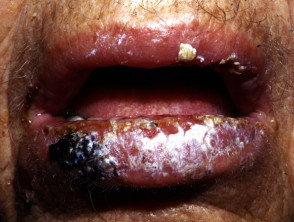
Das Innere des Mundes ist häufig bei Pemphigus vulgaris betroffen. Beteiligung der Rachen und Larynx verursacht Schmerzen beim Schlucken und heisere Stimme. Eine Beteiligung der Nase verursacht Stauungen und Blutungen. das Bindehaut, Speiseröhre, Lippen, Vagina, GebärmutterhalsPenis Harnröhre und Jahr können ebenfalls betroffen sein.
Zu den Merkmalen des oralen Schleimhautpemphigus gehören:
- Orale Läsionen bei 50 bis 70%-Patienten
- Blasen und oberflächliche Erosionen
- Verlängert Beteiligung im Mund
- Schmerzhaft, heilt langsam Geschwüre
- Ausbreitung auf den Kehlkopf, was zu Heiserkeit beim Sprechen führt
- Schwierigkeiten beim Essen und Trinken.
Schleimiger Pemphigus vulgaris
Oraler Pemphigus vulgaris
Okularer Pemphigus vulgaris
Oraler Pemphigus vulgaris
Sehen Sie mehr Bilder von Pemphigus vulgaris.
Was sind die Komplikationen von Pemphigus vulgaris?
Pemphigus vulgaris kann sehr ausgedehnte und lebensbedrohliche Erosionen verursachen, insbesondere wenn die Diagnose verzögert wird. Andere potenziell schwerwiegende Komplikationen können sein:
- Sekundär bakteriell Infektion
- Pilzinfektion, insbesondere Candida
- Virusinfektion, insbesondere Herpes. Simplex
- Ernährungsmängel aufgrund von Schwierigkeiten beim Essen
- Komplikationen von systemisch Steroide besonders Infektionen und Osteoporose
- Komplikationen bei immunsuppressiven Behandlungen
- Die psychischen Auswirkungen schwerer Hauterkrankungen und ihre Behandlung (Angst und Depression).
Wie wird Pemphigus vulgaris diagnostiziert?
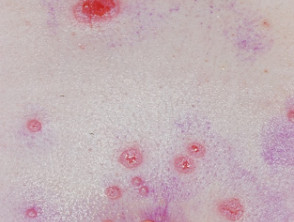
Die Diagnose von Pemphigus vulgaris erfordert normalerweise a Biopsie der Haut benachbart noch Verletzung. Histologie zeigt typischerweise abgerundete, separate Keratinozyten (Akantolytisch Zellen) direkt über der basal Deckel der Epidermis. Suprabasal gespalten informiert werden kann. Betrachten Pathologie von Pemphigus vulgaris.
Pemphigus wird direkt bestätigt Immunfluoreszenz Färbung von perilesional Hautbiopsieschnitte zum Nachweis von Immunglobulin (Ig) G-Antikörpern oder ergänzen auf den Zelloberflächen von Keratinozyten.
Zirkulierende Antikörper lassen sich in den meisten Fällen durch einen Bluttest (indirekter Immunfluoreszenztest) nachweisen. Der Antikörperspiegel schwankt und kann die Wirksamkeit der Behandlung widerspiegeln. Spezifisches Anti-dsg1 und Anti-dsg3 Antikörper Titel kann auch im Blut gemessen werden bzw Speichel B. durch enzymgebundene Immunosorbent-Assays (ELISA).
Pemphigus vulgaris kann koexistieren oder mit Pemphigus foliaceus verwechselt werden. Narben Pemphigoid und Lichen planus.
Wie wird der Schweregrad eines Pemphigus vulgaris beurteilt?
Der Schweregrad des Pemphigus kann mit verschiedenen Bewertungssystemen bewertet werden. [zwei].
- PDAI: Pemphigus Disease Area Index
- PAAS: Pemphigus-Bereich und Aktivitäts-Score
- PAS: Pemphigus-Aktivitäts-Score
- ABSDIS: Autoimmun Bullös Intensitätsscore von Hauterkrankungen
- Oraler Pemphigus-Score nach Saraswat
- Pemphigus Vulgaris Läsion Severity Score
- Harman-Pemphigus-Klassifikation
- Kumar-Bewertungssystem
- Mahajan-Bewertungssystem
Was ist die Behandlung für Pemphigus vulgaris?
das primär Das Ziel der Behandlung von Pemphigus vulgaris ist es, die Blasenbildung zu verringern, Infektionen zu verhindern und die Heilung von Blasen und Erosionen zu fördern. [4.5]. systemisch Kortikosteroide > sind die Hauptstütze der medizinischen Behandlung zur Krankheitskontrolle, normalerweise in Form von moderaten bis hohen Dosen von oralem Prednison oder Prednisolon oder als gepulstes intravenöses Methylprednisolon. Seit seiner Verwendung sind viele Todesfälle durch Pemphigus vulgaris (die Mortalität die Rate wurde von 99% auf 5-15% reduziert). Kortikosteroide heilen die Krankheit nicht, aber sie verbessern die Lebensqualität des Patienten, indem sie die Krankheitsaktivität reduzieren. Die Dosen von Kortikosteroiden, die benötigt werden Steuerung Pemphigus vulgaris und die Dauer der Behandlung können schwerwiegende Nebenwirkungen und Risiken verursachen.
Andere immunsuppressive Medikamente werden off-label verwendet, um die Dosis von Steroiden zu reduzieren, und Patienten mit Pemphigus vulgaris können sie jahrelang benötigen. Dies sind am häufigsten:
- Azathioprin
- Mycophenolatmofetil
- Cyclophosphamid
- Der Anti-CD20 monoklonal Antikörper, Rituximab [3].
Rituximab ist jetzt von der US-amerikanischen Food and Drug Administration (FDA) für die primäre Behandlung von Pemphigus vulgaris zugelassen.
Andere Medikamente, die manchmal bei Pemphigus (oft in Kombination) verwendet werden, sind:
- Dapson
- Methotrexat
- Tetracycline
- Nikotinamid
- Plasmapherese
- Intravenöses Immunglobulin
- Extrakorporale Photopherese
- Immunadsorption
- das TNFα Inhibitor, Infliximab.
Bei optimaler Therapie können die Patienten weiterhin eine leichte Krankheitsaktivität erfahren.
Andere Überlegungen umfassen Impfungen (Lebendimpfstoffe sind kontraindiziert), Knochen Prophylaxe, Base ophthalmologisch Bewertung und psychologische Unterstützung, falls erforderlich.
Aktuell Therapie
topische Therapie für Haut- Pemphigus vulgaris kann topische Steroide enthalten und Weichmacher.
Die Behandlung des Schleimhautpemphigus vulgaris kann mehrere umfassen Formulierungen eines topischen Steroids, intraläsionalen Steroids, topischen Tacrolimus oder topischen Cyclosporins.
Allgemeine Verwaltung
Die richtige Wundversorgung ist besonders wichtig, da diese die Heilung von Blasen und Erosionen fördern soll. [5].
- Behandeln Sie die Haut sehr vorsichtig, um neue Blasen und Brüche zu vermeiden.
- Tragen Sie beim Verbandswechsel OP-Handschuhe und gehen Sie aseptisch vor.
- Schmerzmittel können erforderlich sein, insbesondere bei Verbandswechseln.
- Sanft mit einem Antiseptikum reinigen. Lösung oder nehmen Sie ein Bleichbad.
- Lassen Sie intakte Bläschen ab, aber lassen Sie das Bläschendach an Ort und Stelle.
- Tragen Sie eine sanfte erweichend SalbeB. 50% White Soft Paraffin + 50% Liquid Paraffin, direkt auf die Haut auftragen oder die Salbe auf einen Verband auftragen.
- Verwenden Sie nicht haftende Verbände (z. B. mit Vaseline getränkte Gaze oder Silikonnetz). Diese können ein Antiseptikum enthalten.
- Bei nässenden Erosionen kann über dem Primärverband ein absorbierender Verband angelegt werden.
- Seien Sie wachsam, um Infektionen zu erkennen und zu behandeln.
Patienten sollten Aktivitäten minimieren, die Haut und Schleimhäute während aktiver Phasen der Krankheit traumatisieren können. Dazu gehören Aktivitäten wie Kontaktsportarten und das Essen oder Trinken von Lebensmitteln, die das Innere des Mundes reizen oder schädigen können (würzige, saure, harte und knusprige Lebensmittel).
Mundhygiene und richtige Zahnpflege sind unerlässlich.
- Verwenden Sie eine weiche Zahnbürste und minzfreie Zahnpasta, um Ihre Zähne zweimal täglich sanft und gründlich zu putzen.
- Spülen Sie mit einem Antiseptikum oder Anti-entzündlich Mundwasser.
- Behandeln Sie orale Candidiasis, falls vorhanden.
Zukunftsaussichten für die Behandlung
Es besteht die Hoffnung, dass die zukünftige Behandlung von Pemphigus zielgerichteter sein und weniger Nebenwirkungen haben wird. Der CD20-Antagonist Atumumab wurde als wirksam beschrieben [6]. Forscher haben spezifische Chimären entwickelt Autoantikörper Empfänger T-Zellen spezifisches Desmoglein-3 zu entfernen B-Zellen in Mäusen. Der Einsatz von Anti-Neugeborene Der Fc-Rezeptor wird in Kombination mit Rituximab untersucht.