Wat is pemphigus vulgaris?
Pemphigus vulgaris is zeldzaam. auto immuun ziekte gekenmerkt door pijnlijke blaren en erosies op de huid en slijm- membranen, meestal in de mond [1]. Pemphigus vulgaris is goed voor 70% van alle pemphigusgevallen wereldwijd, hoewel het uiterst zeldzaam is in Nieuw-Zeeland (ongeveer één geval per miljoen inwoners).
De andere twee belangrijkste subtypes van pemphigus zijn pemphigus foliaceus en paraneoplastisch pemphigus
Pemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
Wie krijgt pemphigus vulgaris?
Pemphigus vulgaris treft mensen van alle rassen, leeftijden en seks. Het komt het meest voor tussen de 30 en 60 jaar en komt vaker voor bij joden en indianen dan bij andere rassen, vermoedelijk vanwege genetisch redenen.
Geneesmiddelgeïnduceerde pemphigus wordt ook herkend en wordt meestal veroorzaakt door de angiotensine-converterende penicillamine enzym remmers, angiotensine ontvanger blokkers en cefalosporines.
Pemphigus wordt soms veroorzaakt door kanker (paraneoplastische pemphigus), infectie of trauma.
Wat veroorzaakt pemphigus vulgaris?
Pemphigus vulgaris is een auto-immuunziekte met blaarvorming.
de keratinocyten ze zijn aan elkaar gecementeerd op unieke kleverige punten genaamd desmosomen. Bij pemphigus vulgaris, immunoglobuline type G (IgG) auto-antilichamen koppeling naar een eiwit genaamd desmoglein 3 (dsg3), gevonden in de desmosomen van keratinocyten nabij de bodem van de opperhuid. Het resultaat is dat de keratinocyten van elkaar scheiden en worden vervangen door vocht (de blaar). Ongeveer 50% van de patiënten met pemphigus vulgaris heeft ook anti-dsg1 antistoffen.
Wat zijn de klinische kenmerken van pemphigus vulgaris?
De meeste patiënten met pemphigus vulgaris presenteren zich voor het eerst verwondingen over hem slijmvliezen zoals de mond en geslachtsorganen. blaren meestal ontwikkelen op de huid na enkele weken of maanden, hoewel in sommige gevallen slijmvlies verwondingen kunnen de enige zijn manifestatie van de ziekte.
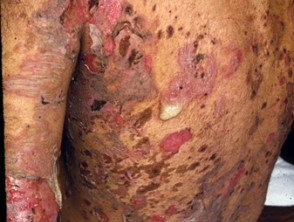
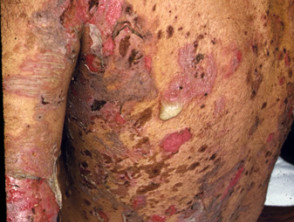
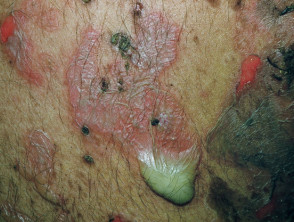
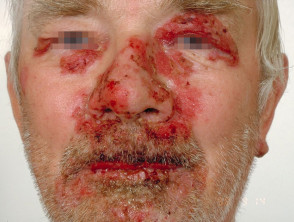
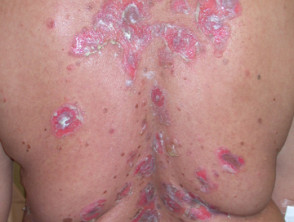
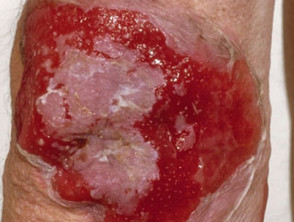
Huidlaesies verschijnen als dunwandig slappe heldere met vloeistof gevulde blaren die gemakkelijk scheuren en jeuk en pijnlijke erosies veroorzaken. Ze komen meestal voor op de bovenborst, rug, hoofdhuid en gezicht. Erosies in huidplooien kunnen vegetatieve laesies worden korrelig Y knapperig (vegetatieve pemphigus). De huid rond de nagel het kan pijnlijk, rood en gezwollen zijn.
Cutane pemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
Pemphigus vulgaris
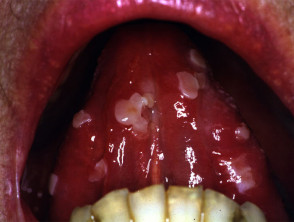
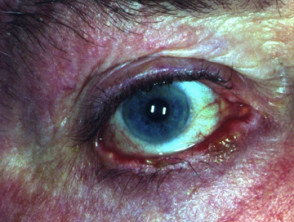
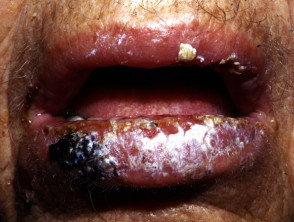
De binnenkant van de mond is vaak betrokken bij pemphigus vulgaris. Deelname van keelholte Y strottenhoofd veroorzaakt pijn bij het slikken en een schorre stem. Neusbetrokkenheid veroorzaakt congestie en bloeding. de bindvlies, slokdarm, lippen, vagina, baarmoederhalspenis urinebuis Y jaar kan ook worden beïnvloed.
Kenmerken van orale mucosale pemphigus zijn onder meer:
- Orale laesies bij 50 tot 70% van de patiënten
- Blaren en oppervlakkige erosies
- Verlengd in de mond houden
- pijnlijk, langzaam genezend zweren
- Verspreid naar het strottenhoofd waardoor heesheid ontstaat bij het spreken
- Moeite met eten en drinken.
slijmerige pemphigus vulgaris
orale pemphigus vulgaris
oculaire pemphigus vulgaris
orale pemphigus vulgaris
Bekijk meer afbeeldingen van pemphigus vulgaris.
Wat zijn de complicaties van pemphigus vulgaris?
Pemphigus vulgaris kan zeer uitgebreide en mogelijk fatale erosies veroorzaken, vooral als de diagnose wordt uitgesteld. Andere mogelijk ernstige complicaties kunnen zijn:
- Ondergeschikt bacterieel infectie
- Schimmelinfectie, vooral candida
- Virale infectie, vooral herpes. simplex
- Voedingstekorten als gevolg van moeite met eten
- complicaties van systemisch steroïden vooral infecties en osteoporose
- Complicaties van immunosuppressieve behandelingen
- De psychologische effecten van ernstige huidziekten en hun behandeling (angst en depressie).
Hoe wordt pemphigus vulgaris gediagnosticeerd?
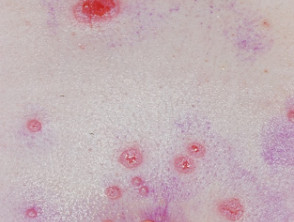
De diagnose pemphigus vulgaris vereist meestal een biopsie van de huid aangrenzend nog altijd blessure. histologie toont typisch afzonderlijke, afgeronde keratinocyten (acantholytisch cellen) net boven de basaal laag van de opperhuid. suprabasaal spleet kan worden geïnformeerd. Zien pathologie van pemphigus vulgaris.
Pemphigus wordt direct bevestigd immunofluorescentie kleuring van rondom de wond huidbiopsiesecties om immunoglobuline (Ig) G-antilichamen te onthullen of aanvulling op de celoppervlakken van keratinocyten.
In de meeste gevallen kunnen circulerende antilichamen worden opgespoord door middel van een bloedtest (indirecte immunofluorescentietest). Het niveau van antilichamen fluctueert en kan de effectiviteit van de behandeling weerspiegelen. Specifieke anti-dsg1 en anti-dsg3 antilichaam Titels kan ook worden gemeten in bloed of speeksel door enzym-gekoppelde immunosorbent assays (ELISA).
Pemphigus vulgaris kan samengaan met of worden verward met pemphigus foliaceus. cicatricial pemfigoïd en lichen planus.
Hoe wordt de ernst van pemphigus vulgaris beoordeeld?
De ernst van pemphigus kan worden gescoord met behulp van verschillende scoresystemen. [2].
- PDAI: Pemphigus Disease Area Index
- PAAS: Pemphigus-gebied en activiteitsscore
- PAS: Pemphigus Activiteitsscore
- ABSDIS: auto-immuun bulleus Huidaandoeningen Intensiteitsscore
- Saraswat orale pemphigus-score
- Pemphigus vulgaris laesie ernstscore
- Pemphigus-classificatie van Harman
- Kumar-scoresysteem
- Mahajan-scoresysteem
Wat is de behandeling van pemphigus vulgaris?
de primair Het doel van de behandeling van pemphigus vulgaris is om de vorming van blaren te verminderen, infectie te voorkomen en de genezing van blaren en erosies te bevorderen. [4.5]. systemisch corticosteroïden > vormen de steunpilaar van medische behandeling voor ziektebestrijding, meestal in de vorm van matige tot hoge doses oraal prednison of prednisolon, of als intraveneus gepulseerd methylprednisolon. Sinds het gebruik ervan zijn veel sterfgevallen door pemphigus vulgaris (de sterfte het tarief werd verlaagd van 99% naar 5-15%). Corticosteroïden genezen de ziekte niet, maar verbeteren de kwaliteit van leven van de patiënt door de ziekteactiviteit te verminderen. De doses corticosteroïden die nodig zijn om controleren pemphigus vulgaris en de duur van de behandeling kunnen ernstige bijwerkingen en risico's veroorzaken.
Andere immunosuppressiva worden off-label gebruikt om de dosis steroïden te verlagen en kunnen jarenlang nodig zijn voor patiënten met pemphigus vulgaris. Dit zijn meestal:
- Azathioprine
- mycofenolaatmofetil
- Cyclofosfamide
- De anti-CD20 monoklonaal antilichaam, rituximab [3].
Rituximab is nu goedgekeurd voor de primaire behandeling van pemphigus vulgaris door de Amerikaanse Food and Drug Administration (FDA).
Andere medicijnen die soms worden gebruikt bij pemphigus (vaak in combinatie) zijn:
- Dapson
- Methotrexaat
- Tetracyclines
- Nicotinamide
- plasmaferese
- Intraveneus immunoglobuline
- extracorporale fotoferese
- Immunoadsorptie
- de TNFaα remmer, infliximab.
Met optimale therapie kunnen patiënten milde ziekteactiviteit blijven ervaren.
Andere overwegingen zijn vaccinatie (levende vaccins zijn gecontra-indiceerd), bot profylaxe, baseren oogheelkundig evaluatie en psychologische ondersteuning indien nodig.
Huidig therapie
actuele therapie voor huid pemphigus vulgaris kan lokale steroïden bevatten en verzachtende middelen.
Behandeling van mucosale pemphigus vulgaris kan verschillende omvatten formuleringen van een topisch steroïde, intralesionale steroïde, topisch tacrolimus of topisch cyclosporine.
Algemene Administratie
Een goede wondverzorging is bijzonder belangrijk, omdat dit de genezing van blaren en schaafwonden zou moeten bevorderen. [5].
- Behandel de huid zeer voorzichtig om nieuwe blaarvorming en schaafwonden te voorkomen.
- Draag chirurgische handschoenen en gebruik een aseptische techniek bij het verwisselen van verbanden.
- Pijnstillers kunnen nodig zijn, vooral bij verbandwisselingen.
- Reinig voorzichtig met een antiseptisch middel. oplossing of neem een bleekbad.
- Tap de injectieflacons intact af, maar laat het deksel van de injectieflacon op zijn plaats.
- een gladde laag aanbrengen verzachtend zalf, zoals 50% Witte Zachte Paraffine + 50% Vloeibare Paraffine, direct op de huid, of breng de zalf aan op een verband.
- Gebruik niet-klevende verbanden (zoals met vaseline doordrenkt gaas of siliconengaas). Deze kunnen een antisepticum bevatten.
- Een absorberend verband kan over het primaire verband worden aangebracht als de erosies sijpelen.
- Wees waakzaam om elke infectie te identificeren en te behandelen.
Patiënten moeten tijdens actieve fasen van de ziekte activiteiten minimaliseren die de huid en slijmvliezen kunnen traumatiseren. Deze omvatten activiteiten zoals contactsporten en het eten of drinken van voedsel dat de binnenkant van de mond kan irriteren of beschadigen (pittig, zuur, hard en knapperig voedsel).
Mondhygiëne en goede tandheelkundige zorg zijn essentieel.
- Gebruik een zachte tandenborstel en tandpasta zonder munt om je tanden twee keer per dag voorzichtig en grondig te poetsen.
- Spoel met een antiseptisch of anti-opruiend mondwater.
- Trate la candidiasis oral, si está presente.
Perspectivas futuras del tratamiento
Existe la esperanza de que el tratamiento futuro para el pénfigo sea más específico y tenga menos efectos secundarios. Se ha informado que el antagonista CD20 de atumumab es eficaz [6]. Los investigadores han diseñado quiméricos específicos auto-antilichaam ontvanger T-cellen para eliminar la desmogleína-3 específica B-cellen en ratones. El uso de anti-neonatale Se está investigando el receptor Fc en combinación con rituximab.