Was ist Impetigo?
Impetigo ist ein akut oberflächlich bakteriell Haut Infektion (Pyodermie). Es zeichnet sich aus durch Pusteln und Honigfarbe knusprig Erosionen („Schulwunden“).
Der Begriff Impetiginisierung Es wird zur oberflächlichen Sekundärinfektion einer Wunde oder eines anderen Hautzustands verwendet. Ulzerierte Impetigo wird als Ekthym bezeichnet.
Was verursacht Impetigo?
Impetigo wird am häufigsten verursacht durch Staphylococcus aureus. Nicht-ausgelassen Impetigo kann auch durch Beta-Gruppe A verursacht werden.hämolytisch StreptokokkenStreptococcus pyogenes).
Nicht bullöse Impetigo
Bei nicht-bullöser Impetigo dringen Staphylokokken und Streptokokken in eine Stelle mit mildem Trauma wo ausgesetzt Protein Erlaube das Bakterien zu halten.
Ekthym
Ekthym ist normalerweise auf Streptococcus pyogenes, aber Koinfektion mit Staphylococcus aureus es kann vorkommen.
Bullöser Impetigo
Bullöse Impetigo ist auf Staphylokokken zurückzuführen. Peeling Toxine (Peeling A - D), dessen Ziel desmoglein 1 (ein Desmosomal Beitritt Glykoprotein) und schneide das Oberflächliche ab Epidermis durch körnig Deckel. Ein Trauma ist nicht erforderlich, da Bakterien intakte Haut infizieren können.
Wer bekommt Impetigo?
Impetigo tritt häufiger bei Kindern (insbesondere Jungen) auf, kann aber auch Erwachsene betreffen, wenn sie eine geringe Immunität gegen Bakterien haben. Ist vorherrschend um die Welt. Der Höhepunkt des Auftretens liegt im Sommer und ist häufiger in Entwicklung Länder.
Die folgenden Faktoren prädisponieren Impetigo.
- Atopisch Ekzem
- Krätze
- Hauttrauma: Windpocken, Insektenstich, Abrieb, Platzwunde, Verbrennungen, Dermatitis, Operationswunde
Was sind die klinischen Merkmale von Impetigo?
Primär Impetigo betrifft hauptsächlich exponierte Bereiche wie Gesicht und Hände, kann aber auch den Rumpf betreffen, Perineum und andere Körperstellen. Es präsentiert sich mit einzelnen oder mehreren unregelmäßigen Kulturen oberflächlicher Reizbarkeit. Platten. Diese breiten sich während der Heilung aus und bilden sich stornieren oder bogenförmig Verletzungen.
Obwohl es vielen Kindern gut geht, Lymphadenopathie, leicht Fieber und leichte Schmerzen es kann vorkommen.
Nicht bullöse Impetigo
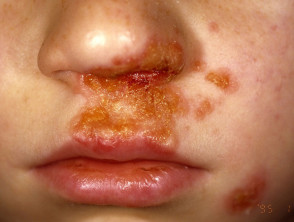
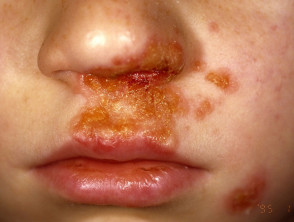
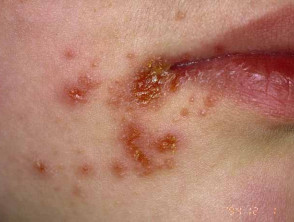
Nicht bullöse Impetigo beginnt als Rose verderben das entwickelt sich zu a Vesikel oder Pustel und dann in krustigen Erosionen. Impetigo, das nicht behandelt wird, verschwindet normalerweise innerhalb von 2 bis 4 Wochen ohne Narbenbildung.
Ekthym
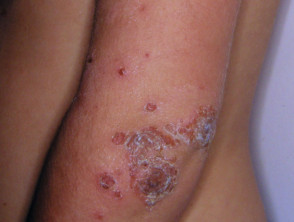
Ekthyma beginnt als nicht-bullöse Impetigo, entwickelt sich aber zu einem nekrotisch Geschwür das heilt langsam und lässt a Narbe.
Bullöser Impetigo
Bullöse Impetigo präsentiert mit kleinen Vesikel das entwickelt sich in schlaff transparent Bullae. Heilt ohne Narben.
Impetigo
Impetigo
Impetigo
Impetigo
Sehen Sie mehr Bilder von impetigo.
Komplikationen von Impetigo
Weicher Stoff Infektion
Die Bakterien, die Impetigo verursachen, können angreifend, die zu Cellulite führt und Lymphangitis; anschließend Bakteriämie könnte dazu führen Osteomyelitis, septisch Arthritis oder Lungenentzündung.
Staphylokokken verbrühte Haut Syndrom
Bei Säuglingen unter sechs Jahren oder Erwachsenen mit Nieren- Insuffizienz, gelegen bullöse Impetigo aufgrund bestimmter Staphylokokken-Serotypen kann zu einem kranken Kind mit weit verbreitet Staphylokokken-Verbrühungssyndrom (SSSS). Oberflächlich Krusten spätere Ausschreibung Haut- Entblößung im Gesicht, auf Liegestütze, und anderswo ist es eher auf zirkulierendes Exfoliatin / Epidermolysin als auf eine direkte Hautinfektion zurückzuführen. Es hinterlässt keine Narben.
Giftig Schock-Syndrom
Das toxische Schocksyndrom ist selten und geht selten einer Impetigo voraus. Verursacht Fieber diffus erythematös dann schälen Eruption, Hypotonie und Beteiligung anderer Gremien.
Glomerulonephritis nach Streptokokken
Eine Streptokokkeninfektion der Gruppe A kann selten 3–6 Wochen nach der Hautinfektion zu einer akuten Poststreptokokkenglomerulonephritis führen. Assoziiert mit Anti-DNase B und Anti-Streptolysin O (ASO) Antikörper.
Rheumatisch Fieber
Haut mit Streptokokken der Gruppe A Infektionen sie wurden selten mit Fällen von rheumatischem Fieber und rheumatischen Herzerkrankungen in Verbindung gebracht. Es wird angenommen, dass dies auftritt, weil die Streptokokkenstämme der Gruppe A, die normalerweise auf der Haut vorkommen, in den Rachen (die häufigste Infektionsstelle im Zusammenhang mit rheumatischem Fieber) gewandert sind.
Wie wird Impetigo diagnostiziert?
Impetigo wird normalerweise klinisch diagnostiziert, kann aber durch geschickte Bakterienabstriche bestätigt werden Mikroskopie (grampositive Kokken werden beobachtet), Kultur und Sensibilität.
Ein Blutbild kann Aufschluss geben Neutrophile Leukozytose, wenn Impetigo ist verlängert.
Haut Biopsie es ist selten notwendig. das histologisch Merkmale von Impetigo sind charakteristisch.
nicht bullöse Impetigo
- grampositive Kokken
- Intraepidermal neutrophil Pusteln,
- Dicht entzündlich infiltrieren oben drauf Dermis
Bullöser Impetigo
- Teilen Sie durch die Körnerschicht der Epidermis ohne Entzündung oder Bakterien
- Akantolytisch Zellen
- Minimales entzündliches Infiltrat in der oberen Dermis
- Es ähnelt Pemphigus foliaceus
Ekthym
- Haut voller Dicke Geschwürbildung
- Gram-Färbung zeigt Kokken in der Dermis.
Was ist die Behandlung für Impetigo?
Die folgenden Schritte werden zur Behandlung von Impetigo verwendet [1,2].
- Saubere die Wunde; Verwenden Sie feuchte Bäder, um Krusten sanft zu entfernen.
- Tragen Sie fünf Tage lang zwei- bis dreimal täglich ein Antiseptikum auf (Povidon-Jod, 1%-Wasserstoffperoxid Sahne, Chlorhexidin, superoxidiert Lösung und andere).
- Betroffene Stellen abdecken.
- Orale Antibiotika werden empfohlen, wenn:
-
- Die Symptome sind signifikant oder schwerwiegend (Fieber, Unwohlsein)
- Es gibt mehr als drei Verletzte.
- Es besteht ein hohes Komplikationsrisiko.
- Die Infektion heilt nicht oder ist unwahrscheinlich.
Geeignete orale Antibiotika in Neuseeland sind Flucloxacillin 500 mg viermal täglich für 5 Tage (Erwachsenendosis) und im Falle von Allergie oder bakterieller Resistenz, Trimethoprim + Sulfamethoxazol 960 mg zweimal täglich für 5 Tage (Erwachsenendosis), Erythromycin 800 mg zweimal täglich für 5 Tage oder Cephalexin 1 g zweimal täglich für 5 Tage [2].
In Neuseeland Antibiotika Salbe (Fusidinsäure, Mupirocin oder Retapamulin) wird aufgrund des Potenzials für entwickeln Bakterienresistenz und allergische Kontaktdermatitis.
Verhindern Wiedererscheinen:
- Versuchen Träger Stellen: Tragen Sie eine antiseptische Salbe auf die Nasenlöcher auf
- Täglich mit antibakterieller Seife waschen oder in einem Bleichbad einweichen
- Schneiden Nagel und halten Sie Ihre Hände sauber
- Identifizieren und behandeln Sie die Quelle der Reinfektion, normalerweise eine andere infizierte Person oder einen Träger im Haushalt.
Um die Wahrscheinlichkeit einer Übertragung der Infektion auf eine andere Person zu verringern:
- Vermeiden Sie engen Kontakt mit anderen
- Kinder sollten der Schule fernbleiben, bis der Schorf abgetrocknet ist oder für 24 Stunden nach Beginn der oralen Antibiotikagabe.
- Verwenden Sie separate Handtücher und Waschlappen
- Kleidung und Bettwäsche täglich wechseln und waschen.