Cos'è l'impetigine?
L'impetigine è un acuto superficiale batterica pelle infezione (piodermite). È caratterizzato da pustole e color miele croccante erosioni ("piaghe scolastiche").
Il termine impetiginizzazione È usato per l'infezione secondaria superficiale di una ferita o di altre condizioni della pelle. L'impetigine ulcerata è chiamata ectima.
Che cosa causa l'impetigine?
L'impetigine è più spesso causata da Staphylococcus aureus. No-chiassoso L'impetigine può anche essere causata dal gruppo A beta-emolitico streptococcoStreptococcus pyogenes).
Impetigine non bollosa
Nell'impetigine non bollosa, stafilococchi e streptococchi invadono un sito di lieve trauma dove esposto proteina consentire il batteri aderire.
Ecthyma
L'ectima è solitamente dovuto a Streptococcus pyogenes, ma coinfezione con Staphylococcus aureus può succedere.
Impetigine bollosa
L'impetigine bollosa è dovuta agli stafilococchi. esfoliativo tossine (esfoliatina A - D), il cui obiettivo desmoglein 1 (un desmosomiale adesione glicoproteina) e tagliare la superficie epidermide attraverso granulare cap. Non è richiesto alcun trauma, poiché i batteri possono infettare la pelle intatta.
Chi prende l'impetigine?
L'impetigine è più comune nei bambini (soprattutto maschi), ma può colpire anche gli adulti se hanno una bassa immunità ai batteri. Questo predominante tutto il mondo. Il picco di comparsa è durante l'estate ed è più frequente in sviluppando paesi.
I seguenti fattori predisporre impetigine.
- Atopica eczema
- Scabbia
- Trauma cutaneo: varicella, puntura d'insetto, abrasione, lacerazione, ustione termica, dermatite, ferita chirurgica
Quali sono le caratteristiche cliniche dell'impetigine?
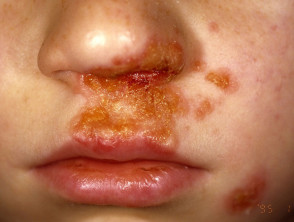
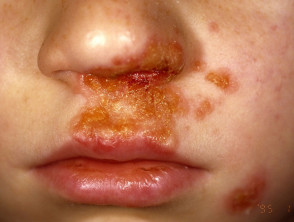
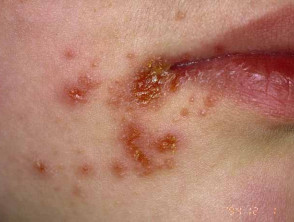
Primario L'impetigine colpisce principalmente le aree esposte come il viso e le mani, ma può colpire anche il tronco, perineo e altri siti del corpo. Si presenta con colture singole o multiple irregolari di irritabilità superficiale. piatti. Questi si diffondono mentre guariscono, formandosi Annulla o arcuato lesioni.
Sebbene molti bambini stiano bene, linfoadenopatia, blando febbre e malessere può succedere.
Impetigine non bollosa
L'impetigine non bollosa inizia come una rosa contaminazione che si evolve in un vescicola o pustola e poi in erosioni croccanti. L'impetigine che non viene trattata di solito si risolve in 2-4 settimane senza lasciare cicatrici.
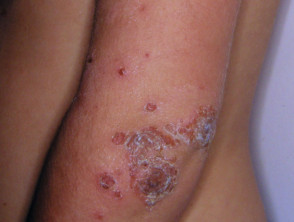
Ecthyma
L'ectima inizia come impetigine non bollosa ma si sviluppa in a necrotica ulcera che guarisce lentamente, lasciando a cicatrice.
Impetigine bollosa
L'impetigine bollosa si presenta con piccole vescicole che si evolvono in flaccido trasparente bolle. Guarisce senza lasciare cicatrici.
Impetigine
Impetigine
Impetigine
Impetigine
Vedere altre immagini dell'impetigine.
Complicazioni di impetigine
Tessuto morbido infezione
I batteri che causano l'impetigine possono diventare invasivo, che porta alla cellulite e linfangite; successivo batteriemia potrebbe provocare osteomielite, settico artrite o polmonite.
Pelle ustionata da stafilococco sindrome
Nei bambini sotto i sei anni di età o negli adulti con renale insufficienza, trova L'impetigine bollosa dovuta a specifici sierotipi stafilococcici può portare a un bambino malato con molto diffuso Sindrome della pelle scottata da stafilococco (SSSS). Superficiale croste più tardi tenera cutaneo denudazione sul viso, via sollevamentoe altrove è dovuto alla circolazione di esfoliatina / epidermolisina piuttosto che all'infezione diretta della pelle. Non lascia cicatrici.
Tossico sindrome da shock
La sindrome da shock tossico è rara ed è raramente preceduta da impetigine. Provoca febbre diffondere eritematoso poi peeling eruzione, ipotensione e partecipazione di altri organismi.
Glomerulonefrite post-streptococcica
L'infezione da streptococco di gruppo A può raramente portare a una glomerulonefrite acuta post-streptococcica 3-6 settimane dopo l'infezione della pelle. Associa con anti-DNasi B e anti-streptolisina O (ASO) anticorpi.
Reumatico febbre
Pelle streptococcica di gruppo A. infezioni raramente sono stati associati a casi di febbre reumatica e cardiopatia reumatica. Si ritiene che ciò accada perché i ceppi di streptococco di gruppo A che si trovano solitamente sulla pelle si sono spostati alla gola (il sito più comune di infezione associata alla febbre reumatica).
Come viene diagnosticata l'impetigine?
L'impetigine viene solitamente diagnosticata clinicamente, ma può essere confermata dai tamponi batterici inviati microscopia (si osservano cocchi gram-positivi), cultura e sensibilità.
Un emocromo può rivelare neutrofili leucocitosi quando l'impetigine è esteso.
Pelle biopsia raramente necessario. il istologico Le caratteristiche dell'impetigine sono caratteristiche.
Impetigine non bollosa
- Cocchi Gram-positivi
- Intraepidermica neutrofili pustole,
- Denso infiammatorio infiltrarsi in cima derma
Impetigine bollosa
- Dividi lo strato granulare dell'epidermide senza infiammazione o batteri
- Acantolitico cellule
- Minimo infiltrato infiammatorio nel derma superiore
- Sembra pemfigo foliaceo
Ecthyma
- Pelle a tutto spessore ulcerazione
- La colorazione di Gram mostra dei cocchi all'interno del derma
Qual è il trattamento per l'impetigine?
I seguenti passaggi sono usati per trattare l'impetigine [1,2].
- Pulisci la ferita; utilizzare bagni umidi per rimuovere delicatamente le croste.
- Applicare antisettico 2-3 volte al giorno per cinque giorni (iodio povidone, perossido di idrogeno a 1% crema, clorexidina, superossidata soluzione e altri).
- Copri le zone colpite.
- Gli antibiotici orali sono raccomandati se:
-
- I sintomi sono significativi o gravi (febbre, malessere)
- Ci sono più di tre feriti.
- C'è un alto rischio di complicazioni.
- L'infezione non si risolve o è improbabile che si risolva.
Gli antibiotici orali appropriati in Nuova Zelanda sono la flucloxacillina 500 mg quattro volte al giorno per 5 giorni (dose per adulti) e in caso di allergia o resistenza batterica, trimetoprim + sulfametossazolo 960 mg due volte al giorno per 5 giorni (dose per adulti), eritromicina 800 mg due volte al giorno per 5 giorni o cefalexina 1 g due volte al giorno per 5 giorni [2].
In Nuova Zelanda, antibiotici unguento (acido fusidico, mupirocina o retapamulina) è sconsigliato a causa del potenziale rischio di sviluppare resistenza batterica e dermatite allergica da contatto.
Impedire ricomparsa:
- Provare vettore siti: applicare un unguento antisettico alle narici
- Lavare quotidianamente con sapone antibatterico o immergere in un bagno di candeggina
- Taglio chiodo e tieni le mani pulite
- Identificare e trattare la fonte della reinfezione, di solito un'altra persona o portatore infetto in casa.
Per ridurre la possibilità di trasmettere l'infezione a qualcun altro:
- Evita il contatto ravvicinato con gli altri
- I bambini dovrebbero stare lontani dalla scuola fino a quando le croste si seccano o per 24 ore dopo l'inizio degli antibiotici orali.
- Usa asciugamani e flanelle separati
- Cambia e lava quotidianamente vestiti e lenzuola.