Anzeige
Hautkrebs
Anwendung zur Erleichterung der Selbstuntersuchung und Früherkennung der Haut. Weiterlesen.
Was ist es Melanom?
Melanom ist eine Hautform Krebs gebildet aus dem unkontrollierten Wachstum und der Replikation von Melanozyten (Pigment Zellen) [1]. Melanom wird manchmal genannt der Böse Melanom und hat eine Vielzahl von Subtypen.
Arten von Melanomen in der Haut der Farbe gefunden
Unguales Melanom
Akrales linsenförmiges Melanom
Knotenmelanom
Was ist farbige Haut?
"Haut der Farbe" ist ein subjektiver Begriff, der für natürliche Haut verwendet wird. Pigmentierung "dunkler" als weiß (d. h. braune oder schwarze Haut). Im Vergleich zu einer schrittweisen Beurteilung der Hautfarbe, wie z. B. Fitzpatrick-Fototypen, kann sich die Hautfarbe auf Haut beziehen, die als Typ IV oder höher eingestuft ist. [2]. In einigen Zusammenhängen wird farbige Haut auch verwendet, um die Haut verschiedener nicht weißer ethnischer Gruppen zu beschreiben, einschließlich jener afrikanischer, asiatischer, südamerikanischer, pazifischer Inselbewohner, Maori, nahöstlicher und hispanischer Abstammung. [3]. Siehe ethnische Dermatologie.
Wer bekommt Melanom?
Melanom kann entwickeln bei jedem Hauttyp, aber es ist häufiger bei Menschen mit heller Haut. Im Gegensatz dazu ist eine dunklere Hautfarbe mit einem verringerten Risiko von verbunden Entwicklung Melanom [4]. Dieser Trend zeigt sich beim Vergleich der Melanomraten, die bei verschiedenen ethnischen Gruppen beobachtet wurden, die für unterschiedliche Hautfarben prädisponiert sind.
In den USA von 1999 bis 2006 von 288.741 Patienten mit fortgeschrittenem Melanom [5]:
- 95% waren weiß
- 0,5% waren schwarz
- Die 0,3% waren asiatische oder pazifische Inselbewohner.
In Neuseeland wurden im Zeitraum 1996 bis 2006 von 16.425 kürzlich gemeldeten Melanomfällen [6]:
- 99% waren Europäer aus Neuseeland
- 1% waren in Maori
- 0,21 TP1T waren pazifische Inselbewohner
- Die 0,1% waren asiatisch.
Die Hautfarbe ist ein unabhängiger, aber signifikanter Risikofaktor für Melanome in verschiedenen ethnischen Gruppen, und die meisten Fälle werden in a diagnostiziert Median von 50 bis 65 Jahren [5].
Menschen mit farbiger Haut neigen dazu:
- Dicker Melanome in der Diagnose und höher Mortalität Preise [4.7]
- Deutlich höhere Melanomraten in Gebieten, die nicht der Sonne ausgesetzt sind, einschließlich der subungual, von der Handfläche und Pflanze Oberflächen (z. akral linsenförmiges Melanom bei pazifischen Inselbewohnern, Schwarzen und Asiaten) [4,6,7]
- Nein-Haut- Melanome (z. Schleimhaut Melanom, Okular Melanom) [4–7].
Menschen aller Hautfarben mit Melanom in der Familienanamnese haben aufgrund von a ein erhöhtes Risiko, ein Melanom zu entwickeln genetisch Prädisposition [8].
Was verursacht Melanome?
Melanom ist zurückzuführen auf Proliferation von melanozytisch Stammzellen folgen progressiv genetische Transformationen [1,9,10].
In den meisten Fällen wird diese genetische Veränderung durch Sonneneinstrahlung verursacht. Ultraviolett (UV) Strahlung schädigt und mutiert die DNA [9,10]. Bei dunklerer Haut ein höherer Gehalt an absorbierender UV-Strahlung Melanin Es ist schützend [7,11,12] und die Verwendung von Sonnenschutzmitteln ist nicht erforderlich, um vor Melanomen zu schützen.
Melanome können sich auch in Bereichen entwickeln, die keinem Sonnenlicht ausgesetzt sind, und in anderen Geweben als der Haut. Die Raten dieser Melanome können in nicht weißen ethnischen Gruppen höher sein. [13].
Was sind die klinischen Merkmale des Melanoms?
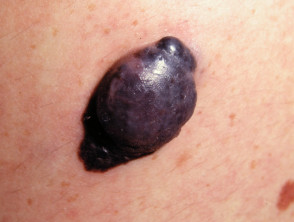
Melanome können überall auf der Haut auftreten. In der Hautfarbe entwickelt sich das Melanom häufig an Orten mit geringer Sonneneinstrahlung, wie z. B. an den Handflächen oder Fußsohlen (akrales linsenförmiges Melanom) [5, 6, 14, 15]. Seltener kann Melanom in auftreten schleimig Membranen wie Mund oder Genitalien oder in anderen Körperteilen, einschließlich Gehirn und Augen.
- Auf den ersten Blick kann ein Melanom einer Sommersprosse oder einem Maulwurf ähneln und jucken oder bluten.
- Zu den Melanomfarben gehören Bräune, Dunkelbraun, Schwarz, Blau, Rot und gelegentlich Hellgrau oder eine Mischung dieser Farben.
- Melanome können durch die Haut wachsen (dh im Radius als radiale Wachstumsphase bezeichnet) oder tief wachsen (als vertikale Wachstumsphase bezeichnet).
Es kann schwieriger sein, Melanome, ihre Wachstumsphase und ihr Hautfarbmuster zu identifizieren, da die umgebende Haut die Farbe des Melanoms maskieren oder anpassen kann. Die charakteristischen Eigenschaften folgen. Hinweis: Diese Merkmale sind nicht immer vorhanden und weisen nicht immer auf ein malignes Wachstum hin [1,4].
Glasgows 7-Punkte-Checkliste
Haupteigenschaften
- Größenänderung
- Unregelmäßige Form
- Ungleichmäßige Farbe
Kleinere Funktionen
- Durchmesser> 7 mm
- Entzündung
- Nässen
- Änderung der Empfindung.
Die ABCDEs des Melanoms
- EIN: Asymmetrie
- zweite: Kantenunregelmäßigkeit
- C.: Farbvariation
- Re: Durchmesser> 6 mm
- mich: Sich entwickeln (vergrößern, verändern).
Vorläufer Verletzungen
Haut mit Farbmelanom kann sich aus normaler Haut oder anderen Hautläsionen entwickeln, einschließlich [1,16]:
- Angeboren melanozytisch nevi (braune oder graue Muttermale) - besonders große / riesige melanozytäre Nävi
- Gutartig melanozytäre Nävi (normale Muttermale).
Wie wird ein Melanom diagnostiziert?
Die betroffenen Hautläsionen werden mit anderen Hautläsionen der Person verglichen. Wenn sie unverwechselbar erscheinen, werden sie häufig mit untersucht Dermoskopie nach Merkmalen suchen, die mit bloßem Auge nicht erkennbar sind. Die Diagnose eines Melanoms durch visuelle Inspektion kann schwierig sein, insbesondere bei Hautfarben, bei denen, wie oben erwähnt, die umgebende Haut die Farbe des Melanoms maskieren oder anpassen kann. [1,4].
Verdächtige Läsionen werden dann chirurgisch entfernt pathologisch Prüfung (Diagnose Exzision) mit einem 2-3 mm Rand um die Verletzung. Teilweise Biopsien Sie werden manchmal für größere verdächtige Läsionen in Betracht gezogen [1].
Die pathologische Diagnose von melanozytären Läsionen kann ebenfalls schwierig sein. Die Verwendung von immunhistochemischen Färbungen kann in Betracht gezogen werden, um zu bestätigen, ob eine verdächtige Läsion ein Melanom ist. [1].
Welches ist das Differenzialdiagnose für Melanom?
Differentialdiagnosen von Melanomen umfassen:
- Gutartige melanozytäre Nävi (Muttermale)
- Basal Zelle Karzinom (der häufigste Hautkrebs bei Weißen, Asiaten und Hispanics) [4]
- Schuppig Zellkarzinom (der häufigste Hautkrebs bei Schwarzen und Indern) [4]
- Pigmentiert aktinisch Keratose
- Seborrhoisch Keratose
- Dermatofibrom
- Pyogen Granulom
- Postinflammatorisch Hyperpigmentierung
- Keloidnarben
- Haut Metastasierung.
Insbesondere bei farbiger Haut sollten die folgenden Diagnosen als alternative Diagnosen betrachtet werden.
Nevi von besonderen Orten
Spezielle Site-Nävi sind Nävi, die sich in entwickeln atypisch Bereiche, einschließlich der Genitalien, Brüste, Handflächen, Fußsohlen und Flexion Regionen (Achselhöhlen, Ellbogen, Kniekehlen). Obwohl sie gutartig sind, können sie a zeigen histologisch melanomartige Struktur. Diese Diagnose sollte insbesondere bei farbiger Haut in Betracht gezogen werden, da diese Nävi an Stellen auftreten, an denen bei diesen Hauttypen häufig Melanome auftreten. [5,6,11,14,15].
Postinflammatorische Hyperpigmentierung
Postinflammatorische Hyperpigmentierung ist die Verdunkelung der Haut nach einer Entzündung; das ist oft intensiver und hartnäckig in Hautfarbe, die bei Patienten zu Stress und Verwirrung führen kann [12].
Keloidnarben
Ein Keloid Narbe Es ist eine erhabene Narbe, die über die Grenzen der ursprünglichen Verletzung hinauswächst. Keloidnarben treten häufiger auf farbiger Haut auf und können a ähneln desmoplastisch Melanom (was sehr selten ist) [17–19].
Was ist die Behandlung für Melanome?
Das bestätigte Melanom wird normalerweise einem zweiten chirurgischen Eingriff unterzogen, der als breite lokale Exzision bekannt ist. Die klinischen Ränder dieser Exzision sind abhängig über die Größe und Dicke des Melanoms [1]. Die empfohlenen Ränder in Neuseeland für die Entfernung von Melanomen sind wie folgt:
- Melanom an dem Ort: 5–10 mm
- Melanom <1 mm: 10 mm
- Melanom 1-2 mm: 10-20 mm
- Melanom> 2 mm: 20 mm.
Es ist auch wichtig, das Ausmaß oder "Stadium" des Melanoms zu bestimmen und festzustellen, ob es sich vom Ursprungsort aus ausgebreitet hat. Die Staging-Richtlinien des American Joint Committee on Cancer (AJCC) (2009) für Hautmelanome sind die am häufigsten verwendeten Staging-Kriterien. Die AJCC-Staging-Kriterien für das Hautmelanom lauten wie folgt [20]:
- Stadium 0: Melanom in situ
- Stadium I: dünnes Melanom <2 mm de espesor
- Stadium II: dickes Melanom> 2 mm dick
- Stadium III: Melanom hat sich auf lokale ausgebreitet Lymphe Knoten
- Stadium IV: entfernt Metastasierung wurden erkannt.
Hinweis: Nichtkutane Melanomformen können unterschiedliche Staging-Kriterien haben [1,20].
Sollten die Lymphknoten entfernt werden?
Wenn sich ein Melanom über seinen Ursprungsort hinaus ausbreitet (wird 'metastatisch Melanom ') können die umgebenden Lymphknoten vergrößert werden. In solchen Fällen müssen die Lymphknoten unter a chirurgisch entfernt werden Narkose [1].
Nicht vergrößerte normale Lymphknoten können ebenfalls getestet werden, um sie zu identifizieren mikroskopisch Ausbreitung des Melanoms; Dieser Test wird als Sentinel-Knoten bezeichnet Biopsie und kann bei der Krebsinszenierung helfen [1].
Systemisch Therapie
Systemische Therapien können für fortgeschrittenes Melanom oder metastasiertes Melanom (AJCC-Stadien IIB, IIC und IIIC) angeboten werden [21].
Immuntherapie
Bei der Immuntherapie werden Medikamente eingesetzt, die das körpereigene Immunsystem dazu anregen, gegen Melanomzellen zu wirken. könnte beinhalten:
- Inaktive Melanomzellen, aus denen experimentelle Impfstoffe hergestellt werden können
- Interferon α-2b Therapie als Assistent Therapie [21,22]
- das zytotoxisch T-Lymphozyten-damit verbundenen Protein 4 (CTLA-4) Ipilimumab-Antagonist
- Programmierte Blockade von Zelltodprotein 1 (PD-1) Antikörper [23–26] Nivolumab und Pembrolizumab.
Chemotherapie
Chemotherapeutika gegen Melanome haben nur begrenzte Erfolge bei der Behandlung von Melanomen gezeigt und es wird nicht angenommen, dass sie das Gesamtüberleben verbessern. [einundzwanzig]. Sie beinhalten:
- Dacarbazin
- Fotemustine
- Temozolomid.
Gezielte Therapie
Patienten mit fortgeschrittenen oder inoperablen Melanomen, die exprimieren, werden gezielte Therapiemedikamente angeboten Mutationen [21].
Gezielte Chemotherapien für Melanome, die in Neuseeland erhältlich sind, umfassen [27–32]:
- BRAF Inhibitoren: Dabrafenib und Vemurafenib
- MEK Inhibitoren: Trametinib
- BRAF / KombinationMEK Inhibitor: Cobimetinib
- C-KIT-Inhibitoren: Imatinib, Nilotinib
- PD-1-blockierende Antikörper: Nivolumab, Pembrolizumab.
Strahlentherapie
Eine Strahlentherapie kann über mehrere Wochen durchgeführt werden, um persistierende Melanome oder Melanome zu behandeln, die für eine Exzision ungeeignet sind. Bei metastasiertem Melanom kann die Strahlentherapie zur Linderung der mit Metastasen verbundenen Symptome eingesetzt werden. [21.33].
Was ist das Ergebnis eines Melanoms?
das Prognose Bei Melanomen kann die Hautfarbe insgesamt schlechter sein als bei Melanomen auf weißer Haut. Dies könnte auf eine späte Präsentation oder Erkennung zurückzuführen sein, die zu dickeren Melanomen oder aggressiveren Melanom-Subtypen führt. [4–8]. Unabhängig von der Hautfarbe hängt die Prognose im Allgemeinen vom AJCC-Stadium des Melanoms, dem Grad der Clark-Invasion und Breslow Dicke zum Zeitpunkt der Entfernung der primär Verletzung [1].
Die 5-Jahres-Überlebensraten (%) gemäß der vereinfachten AJCC-Staging-Klassifikation [34] sind wie folgt:
- Stufe I: 90 bis 95%
- Stufe II: 45 bis 78%
- Stadium III: 26 bis 66%
- Stufe IV: 7.5-11%.
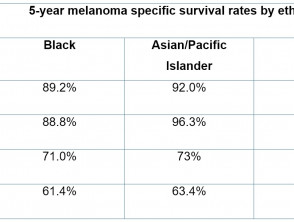
5-Jahres-Überlebensraten in verschiedenen Tumor Tabelle 1 zeigt die Tiefen für verschiedene ethnische Gruppen aus 17 bevölkerungsbezogenen US-Krebsregistern für den Zeitraum 1999 bis 2005 [5].
Tabelle 1. Fünfjahresüberlebensraten nach Melanomtiefe und ethnischer Zugehörigkeit