Was ist es Jugend idiopathisch Arthritis?
Juvenile idiopathische Arthritis (JIA) umfasst alle chronisch Kindheit Arthropathien ab dem 16. Lebensjahr mit hartnäckig Arthritis, die mindestens 6 Wochen lang auftritt.
J.AI wird mit sieben Hauptuntertypen anerkannt, von denen einige die klinischen und pathologisch Eigenschaften anderer Autoimmun Störungen; Diese Untertypen umfassen:
- Systemisch JIA (auch als Still-Krankheit bei Jugendlichen bekannt)
- Oligoarthritis
- Rheumatisch Faktor (RF) -positiv Polyarthritis
- RF negative Polyarthritis
- Psoriasische Arthritis
- Enthesitisverwandte Arthritis
- Undifferenzierte Arthritis [1,2].
Idiopathische juvenile rheumatoide Arthritis
Arthritis
Exanthem
Exanthem
Wer bekommt juvenile idiopathische Arthritis?
JIA kann bei jedem auftreten, vom Säugling bis zum Jugendlichen, und hat eine halb Erkrankungsalter im Alter von 6 Jahren. Die meisten Arten von JIA betreffen Jungen und Mädchen gleichermaßen, obwohl die systemisch einsetzende JIA (Still-Krankheit bei Jugendlichen) überwiegend bei Mädchen auftritt [3].
Was verursacht juvenile idiopathische Arthritis?
Die genaue Ursache von JIA ist unklar, aber eine ausgeprägte Immunantwort in einem fortwährenden Zyklus von beiden angeboren und es wird angenommen, dass die adaptive Immunität dazu beiträgt Pathogenese von JIA. Aberrant Die Aktivierung des angeborenen Immunsystems führt zu dereguliert Produktion von entzündungshemmend Zytokine. Tumor Nekrose Alpha-FaktorTNF-α), Interleukin (IL) -1 und IL-6 spielen eine entscheidende anregende Rolle. Die Wirkungen dieser Zytokine liefern Erklärungen für die verschiedenen klinischen Merkmale, die bei systemischer JIA beobachtet werden. Diese Effekte umfassen:
- Granulopoese des Knochenmarks (Proliferation von Granulozyten)
- Erhöhte Aktivität von Osteoklasten (Zellen, die Knochen absorbieren)
- Hepatozyten Stimulus
- Aktivierung thermoregulatorischer Funktionen (Körpertemperatur) [3,4].
Erhöhte Rekrutierung entzündlich Zellen im Gelenk synovial Die Membran wurde in mehreren Studien durch eine signifikante Erhöhung der proinflammatorischen Zytokine in der Gelenkschmiere von betroffenen Kindern. Entzündungsfördernde Zytokine in der Ja Freund führen zu einer erhöhten Produktion und Ansammlung von Synovialflüssigkeit und einer Verdickung der Synovialschleimhaut. Dieses chronische Synovium Entzündung Es ist offensichtlich und allen JIA-Subtypen gemeinsam. Auch RANKL (Empfänger Aktivator nuklear Kappa-Faktor-Β-Ligand) Zytokin, die mit Knochenresorption (Abbau) und Knorpelschäden assoziiert ist, war in großen Mengen im Synovium von Kindern mit JIA vorhanden.
Einige Studien haben durchweg Assoziationen zwischen enthesitisbedingter JIA und Menschen bestätigt Weiße Blut Zelle Antigen (HLA) Polymorphismen;; Es scheint eine Zunahme der Assoziationen zu geben, insbesondere bei früh einsetzenden Krankheiten. EIN monogen Form der systemischen JIA mit einem Basiswert Mutation in einem Regler Protein eingepackt in Makrophagen Stoffwechsel wurde beschrieben [2,3].
Umweltfaktoren können dazu beitragen Entwicklung von JIA. Einige Studien haben Assoziationen mit der Exposition gegenüber Antibiotika vorgeschlagen, a bakteriell Infektion im immunsupprimiert Rauchen von Personen und Müttern während der Schwangerschaft [2,4].
Was sind die klinischen Merkmale der juvenilen idiopathischen Arthritis?
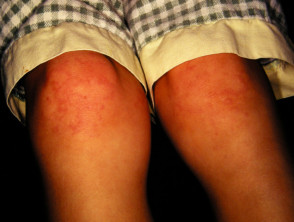
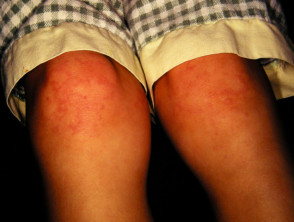
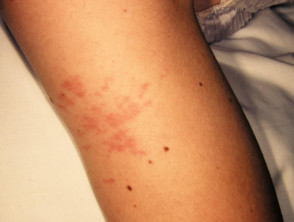
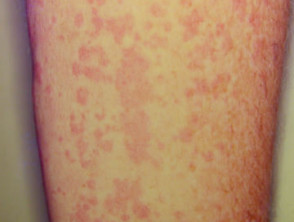
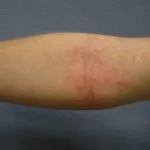
Haut Teilnahme ist einer der Schlüssel extraartikulär Faktoren in der systemischen JIA. das Exanthem oder Eruption präsentiert als diskret, Lachsrosa Maculesoder ödematös Papeln welche sind typisch vorübergehend und sie fallen mit Fieber zusammen. Diese neigen dazu, am Kofferraum aufzutreten, Achselhöhlenund proximal Extremitäten, aber nicht häufig an den Handflächen, Fußsohlen oder im Gesicht zu sehen. Hartnäckig Platten, periorbital Ödemoder Erythem Sie sind weniger verbreitet, können aber gesehen werden.
Obwohl Eruptionen in JIA sind sie selten juckendkann durch eine Hautverletzung oder Kratzer verursacht werden (Koebner Phänomen), in welchem Fall die Verletzungen ausstellen a linear Aussehen.
Kinder mit JIA sind oft lahm und steif, ohne bekannte oder vorherige Verletzungen Infektionen. Häufig nicht kutan Demonstrationen einschließen:
- Gelenkschmerzen und Schwellungen
- Hohe tägliche Spitzen Fieber (Täglich Muster)
- Myalgie
- Begrenzte Bewegung
- Enthesitis
- Halsschmerzen
- Lymphadenopathie
- Hepatosplenomegalie [1–3].
Was sind die Komplikationen der juvenilen idiopathischen Arthritis?
Bewegungsapparat Komplikationen können als Folge einer anhaltenden Entzündung und einer schlechten Erkrankung auftreten Steuerung, einschließlich:
- Eine Diskrepanz in der Länge der Beine
- Joint Erosion
- Ankylose des Iliosakralgelenks und der Wirbelsäule (Verhärtung durch Knochenfusion).
Manchmal kann JIA zu schwerwiegenderen Komplikationen mit verheerenden Ergebnissen führen. Dies können sein:
- Uveitis - Dies kann zu Sehverlust führen. Screening und genaue Überwachung durch a pädiatrisch Augenarzt gerechtfertigt für schwere aktive Uveitis
- Makrophagenaktivierung Syndrom (MAS): Dies kann lebensbedrohlich sein. gekennzeichnet durch Fieber, Zytopenien, Leber Funktionsstörung, Koagulopathie, lilaHypofibrinogenämie (eine Störung des Blutgerinnungsfaktors), Hypertriglyceridämie (hohe Niveaus von Triglyceride im Blut) und ein sehr hohes Niveau von Ferritin [2,3].
Wie wird juvenile idiopathische Arthritis diagnostiziert?
Die Diagnose einer systemischen JIA wird klinisch nach Ausschluss anderer Entitäten gestellt, wie z. B. Neoplasien und Infektionen, die ebenfalls mit hohem Fieber auftreten können Arthralgie. Nach Angaben der International League of Associations für Rheumatologie (ILAR) Bei systemischer JIA muss die Arthritis mindestens 6 Wochen und das Fieber 2 Wochen lang bestehen geblieben sein, begleitet von einer oder mehreren der folgenden Erkrankungen:
- Vorübergehend erythematös Eruption
- Verallgemeinert Lymphadenopathie
- Hepatosplenomegalie
- Serositis (Entzündung eines serös Membran) [5].
Bei Verdacht auf JIA sollten sofort pädiatrische Rheumatologen hinzugezogen werden, um geeignete Untersuchungen einzuleiten und Verzögerungen bei der Behandlung zu minimieren. Zusätzliche Untersuchungen, einschließlich Labortests und Bildgebung, sind hilfreich, um die Diagnose zu bestätigen oder Arthritis einem bestimmten Subtyp zuzuordnen. Testergebnisse können auch hilfreich sein, um die Behandlung zu steuern und den Krankheitsverlauf zu überwachen.
Die wichtigsten Labortests für JIA sind:
- Ein komplettes Blutbild - AnämieThrombozytose und Leukozytose treten häufig bei systemischer JIA auf, während sie bei oligoartikulärer JIA typischerweise nicht auftreten
- Erythrozyten SedimentrateESR) - Dies ist bei systemischer JIA signifikant erhöht, kann jedoch bei anderen Subtypen normal oder leicht bis mäßig erhöht sein
- C-reaktives Protein (CRP) - dies steigt in den verschiedenen Subtypen von JIA in unterschiedlichem Maße an
- Antinukleär Antikörper (ANA): Oft negativ bei systemischer JIA, kann aber bei oligoartikulären und polyartikulären Formen von JIA positiv sein
- RF und antizyklisches Citrullinat Peptid (Anti-KPCh); Diese sind nützlich zur Identifizierung von RF-positiver Polyarthritis.
Pathologie ist für eine endgültige Diagnose von JIA nicht erforderlich, aber der Ausschlag bei systemischer JIA weist charakteristischerweise a auf perivaskulär und interstitial Neutrophile-Dominant infiltrieren;; Dies kann auch aufgerufen werden neutrophil Urtikaria Hautkrankheit, ein allgemeines Muster in autoinflammatorisch Prozesse [3].
Die Bilder können Informationen über die betroffenen Gelenke liefern, wenn die Ergebnisse der klinischen Untersuchung nicht eindeutig sind. EIN Ultraschall Die Untersuchung kann Synovitis in den Gelenken und bewerten Magnetresonanztomographie kann verwendet werden, um andere Bedingungen auszuschließen, wie z pigmentiert villonoduläre Synovitis (Entzündung der Gelenkschleimhaut) [2].
Welches ist das Differenzialdiagnose für juvenile idiopathische Arthritis?
Verschiedene Zustände können ähnlich wie bei systemisch einsetzender JIA auftreten, einschließlich eines vorübergehenden Hautausschlags, Fiebers und Arthritis. Diese schließen ein:
- Rheumatisches Fieber
- Urtikaria Vaskulitis
- Serum krankheitsähnliche Reaktion
- Juvenile Dermatomyositis
- Systemischer Lupus erythematodes
- Kawasaki-Krankheit [3].
Was ist die Behandlung für juvenile idiopathische Arthritis?
Die Behandlung der systemischen JIA zielt ab Symptom Management, Verbesserung oder Management der Gelenkfunktion und Minimierung von Komplikationen. Nicht steroidal Antiphlogistikum Die MedikamenteNSAIDs) sind in der Regel die First-Line-Wirkstoffe für milde Gelenk- oder extraartikuläre Präsentationen zur Schmerzbekämpfung. Andere pharmakologische Mittel umfassen:
- Oral Kortikosteroide für mittelschwere bis schwere Erkrankungen.
- Intravenöse Kortikosteroide: können bei Patienten mit schweren Schüben oder Komplikationen wie MAS erforderlich sein.
- Krankheitsmodifizierende Antirheumatika (DMARDs) wie Methotrexat, Cyclosporin und Leflunomid.
Es wurde gezeigt, dass Medikamente, die entzündliche Zytokine blockieren, wie TNF-α, IL-6 und IL-1 Wirksamkeitvor allem in langjährigen JIA. Diese schließen ein:
- Anakinra: ein IL-1-Rezeptorantagonist
- Canakinumab: ein humanisierter monoklonal Antikörper gegen IL-1 gerichtet
- Tocilizumab: Dieser humanoide monoklonale Antikörper blockiert IL-6 [2–4].
Was ist das Ergebnis einer juvenilen idiopathischen Arthritis?
Der Krankheitsverlauf der systemischen JIA ist variabel. Berichte haben gezeigt, dass 40-60% der Patienten die erreichen Remission Arthralgie. Systemische Manifestationen können aktiv bleiben und können bestehen bleiben nach Jahren. Ein besseres Prognose es ist mit einer frühen Behandlung einer aktiven Krankheit verbunden [2,3].