¿Qué es la Artritis Idiopática Juvenil?
La Artritis Idiopática Juvenil (AIJ) engloba el conjunto de artropatías crónicas que inician en la niñez, antes de los 16 años, y se manifiestan mediante una artritis persistente con una duración mínima de seis semanas.
La AIJ se clasifica en siete subtipos principales. Ciertos subtipos presentan características clínicas y patológicas que se asemejan a otros trastornos autoinmunes. Estos subtipos reconocidos incluyen:
- AIJ Sistémica (también conocida como enfermedad de Still de inicio juvenil).
- Oligoartritis.
- Poliartritis con Factor Reumatoide (FR) positivo.
- Poliartritis con FR negativo.
- Artritis psoriásica.
- Artritis relacionada con entesitis.
- Artritis indiferenciada [1,2].
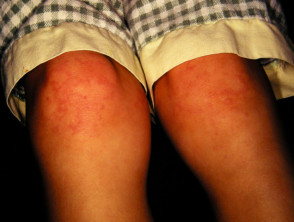
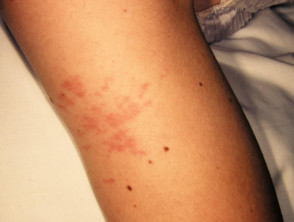
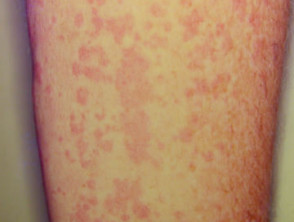
Imágenes Relacionadas con la Artritis Reumatoide Juvenil Idiopática
¿Quiénes son más susceptibles a la Artritis Idiopática Juvenil?
La AIJ puede manifestarse en cualquier persona, desde bebés hasta adolescentes, con una edad media de inicio cercana a los 6 años. Si bien la mayoría de las formas de AIJ afectan a niños y niñas por igual, la AIJ de inicio sistémico (enfermedad de Still de inicio juvenil) tiende a presentarse con mayor prevalencia en el sexo femenino [3].
¿Cuál es el origen de la Artritis Idiopática Juvenil?
La causa precisa de la AIJ aún permanece incierta. Sin embargo, se considera que una respuesta inmunitaria exagerada, sustentada en un ciclo constante de inmunidad innata y adaptativa, impulsa la patogénesis de la JIA. La activación aberrante del sistema
Fisiopatología y Manifestaciones Clínicas de la Artritis Idiopática Juvenil Sistémica
La activación del sistema desregulado del sistema inmunitario innato desencadena una producción excesiva de proinflamatorios citocinas. Específicamente, el factor de Tumor $text{necrosis}$ alfa (TNF-$alpha$), la $interleucina$ (IL) -1 y la IL-6 juegan un papel incitador fundamental en este proceso inflamatorio. Las acciones de estas citocinas explican las diversas características clínicas observadas en la Artritis Idiopática Juvenil (AIJ) sistémica, incluyendo:
- Estimulación de la granulopoyesis en la médula ósea ($proliferación$ de $granulocitos$).
- Incremento en la actividad de los osteoclastos (las células responsables de la reabsorción ósea).
- Estímulo a los $hepatocitos$.
- Activación de las funciones termorreguladoras (control de la temperatura corporal) [3,4].
Varios estudios han confirmado un aumento en la infiltración de células $inflamatorio$ en la membrana $sinovial$ de las articulaciones afectadas, evidenciado por la elevada presencia de citocinas proinflamatorias en el $líquido sinovial$ de los niños con AIJ. Estas citocinas proinflamatorias en el $sinovio$ promueven una mayor producción y acumulación de líquido sinovial, así como el engrosamiento del revestimiento sinovial. Esta $inflamación$ sinovial crónica es una característica compartida y evidente en todos los subtipos de la AIJ. Adicionalmente, se detectó RANKL ($text{receptor}$ activador del $nuclear$ factor kappa-$text{B}$ $text{ligando}$), una $citocina$ asociada a la resorción ósea (degradación) y al deterioro del cartílago, en altas concentraciones en la membrana sinovial de los pacientes pediátricos.
Factores Genéticos y Ambientales Implicados en la Etiología de la AIJ
Existen consistentes asociaciones encontradas en la literatura entre la AIJ relacionada con entesitis y los polimorfismos del $antígeno$ leucocitario humano ($leucocito$ $HLA$) $polimorfismos$, particularmente en las formas de inicio temprano de la enfermedad. Se ha descrito también una forma $monogénico$ de AIJ sistémica que se relaciona con una $mutación$ subyacente en una $proteína$ reguladora involucrada en el $macrófago$ $metabolismo$ [2,3].
Los factores ambientales pueden influir en el $desarrollo$ de la AIJ. Ciertos estudios han sugerido vínculos con la exposición a antibióticosComprendiendo los Antibióticos: Definición, Historia y Clasificación Química Fundamentos de los Antibióticos: Definición y Alcance Los antibióticos son compuestos químicos esenciales diseñados para erradicar o inhibir el crecimiento de bacterias. Estrictamente, este término se refiere a los agentes antiinfecciosos orgánicos derivados de mohos o bacterias que son tóxicos para otros tipos de bacterias. No obstante, en el uso moderno y generalizado, el término "antibiótico" se ha ampliado para abarcar compuestos más, una $infección $bacteriano$ en individuos $inmunosuprimidos$, y con el tabaquismo materno durante la gestación [2,4].
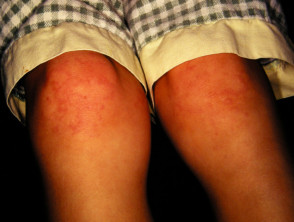
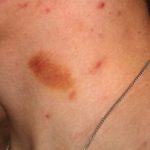
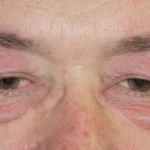
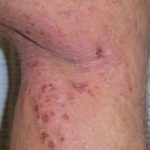
Características Clínicas Dermatológicas de la Artritis Idiopática Juvenil Sistémica
La afectación $cutáneo$ es uno de los principales factores $extraarticular$ en la presentación sistémica de la AIJ. El $exantema$ o $erupción$ se manifiesta como $máculas$ de color rosa salmón y $discreto$, o como $pápulas$ $edematoso$, que usualmente son $transitorio$ y coinciden temporalmente con los episodios febriles. Estas lesiones suelen aparecer en el tronco, las $axilas$ y las extremidades $proximal$, pero rara vez se observan en las palmas de las manos, las plantas de los pies o el rostro. Formaciones más persistentes, como $placas$, $edema$ $periorbitario$ o $eritema$, son menos frecuentes, aunque detectables.
A pesar de que las $erupciones$ asociadas a la AIJ rara vez provocan picazón (prurito), pueden exacerbarse tras una lesión cutánea o por rascado (fenómeno de $Koebner$, según el cual $lesiones$ nuevas aparecen en áreas afectadas), momento en el cual...
Las lesiones suelen exhibir una apariencia lineal.
Los niños que presentan Artritis Idiopática Juvenil (AIJ) a menudo muestran cojera y rigidez articular sin que exista un historial de infecciones o traumatismos conocidos. Las manifestaciones sistémicas no cutáneas comunes incluyen:
- Hinchazón y dolor articular
- Picos diarios elevados de fiebre (con un patrón cotidiano)
- Mialgia (dolor muscular)
- Restricción en la amplitud de movimiento
- Presencia de entesitis
- Dolor de garganta recurrente
- Linfadenopatía (inflamación de los ganglios linfáticos)
- Hepatoesplenomegalia (agrandamiento del hígado y el bazo) [1–3].
Complicaciones Asociadas a la Artritis Idiopática Juvenil
Las secuelas musculoesqueléticas pueden desarrollarse como resultado directo de la inflamación persistente y un controlar inadecuado de la enfermedad. Estas complicaciones incluyen:
- Diferencias significativas en la longitud de las extremidades inferiores.
- Erosión del cartílago y hueso articular.
- Anquilosis (rigidez causada por la fusión ósea) de la columna vertebral y la articulación sacroilíaca.
En algunos casos, la AIJ puede desencadenar complicaciones más graves con potenciales desenlaces fatales. Estas incluyen:
- Uveítis: Esta condición ocular puede derivar en pérdida de visión. Por ello, el cribado y seguimiento riguroso por parte de un pediátrico oftalmólogo es fundamental para la uveítis activa grave.
- Síndrome de Activación Macrófaga (MAS): Esta es una emergencia potencialmente mortal. Se caracteriza por fiebre alta, citopenias (niveles bajos de células sanguíneas), disfunción hepática, coagulopatía (problemas de coagulación), púrpura
Comprendiendo la Púrpura: Definición, Tipos y Manifestaciones Clínicas La púrpura se define médicamente como la alteración de la coloración de la piel o las membranas mucosas, originada por la extravasación de sangre desde pequeños vasos sanguíneos. Esta aparición cutánea funge como una señal de advertencia indicativa de una posible disfunción en la hemostasia (coagulación) o en la integridad estructural de los capilares y vasos. • Las petequias se caracterizan por más visible, hipofibrinogenemia (deficiencia de un factor clave en la coagulación), hipertrigliceridemia (elevación de triglicéridos en sangre) y niveles extremadamente altos de ferritina [2,3].
Diagnóstico Clínico de la Artritis Idiopática Juvenil
El diagnóstico de la AIJ sistémica se establece mediante un proceso clínico exhaustivo, el cual requiere descartar otras afecciones, como neoplasias o infecciones, que también pueden manifestarse con artralgia y fiebre elevada. De acuerdo con los criterios de la Liga Internacional de Asociaciones para Reumatología (ILAR) aplicables a la AIJ sistémica, debe observarse artritis con una duración mínima de 6 semanas, junto con fiebre presente durante 2 semanas, y al menos una de las siguientes características adicionales:
- Presencia de una erupción eritematosa transitoria.
- Generalizado agrandamiento de los ganglios linfáticos.
- Hepatoesplenomegalia.
- Serositis (inflamación de una seroso membrana) [5].
Ante la sospecha de AIJ, es crucial la intervención inmediata de reumatólogos pediátricos para iniciar las investigaciones pertinentes, buscando minimizar cualquier retraso en el inicio del tratamiento. Las pruebas complementarias, incluyendo análisis de laboratorio y estudios de imagen, son fundamentales para confirmar el diagnóstico o para clasificar la artritis dentro de un subtipo específico. Los resultados obtenidos de estas pruebas también resultan útiles para...
Pruebas de Laboratorio y Manejo de la Artritis Idiopática Juvenil (AIJ)
Las evaluaciones médicas y las pruebas de laboratorio son cruciales para guiar el tratamiento y monitorear la evolución de la Artritis Idiopática Juvenil (AIJ).
Las pruebas de laboratorio más relevantes para el diagnóstico y seguimiento de la AIJ incluyen:
- Un hemograma completo: la presencia de anemia, trombocitosis y leucocitosis es común en la AIJ sistémica, pero generalmente no se observa en la presentación oligoarticular.
- Tasa de sedimentación de eritrocitos (Velocidad de Sedimentación Globular o VSG): esta se eleva significativamente en la AIJ sistémica, mientras que puede ser normal o solo leve a moderadamente alta en otros subtipos.
- Proteína C-reactiva (PCR): sus niveles se incrementan en diversos grados dependiendo del subtipo de AIJ presente.
- Anticuerpo antinuclear (ANA): frecuentemente es negativo en la AIJ sistémica, pero puede resultar positivo en las variantes oligoarticular y poliarticular de la enfermedad.
- Factor Reumatoide (FR) y péptido citrulinado anticíclico (anti-PCC): estos marcadores son útiles para identificar la artritis poliarticular con FR positivo.
La patología histológica no es indispensable para confirmar el diagnóstico de AIJ. Sin embargo, el exantema asociado a la AIJ sistémica típicamente revela un infiltrado dominante de neutrófilos de patrón perivascular e intersticial. Esta manifestación también puede describirse como urticaria dermatosis neutrofílica, un patrón recurrente en procesos autoinflamatorios [3].
Las técnicas de imagen pueden aportar información valiosa sobre las articulaciones afectadas cuando los hallazgos del examen clínico no son concluyentes. Una exploración por ultrasonido permite evaluar la sinovitis presente en las articulaciones, mientras que la imagen por resonancia magnética puede ser empleada para descartar otras condiciones, como la sinovitis vellonodular pigmentada (una inflamación del revestimiento articular) [2].
Diagnóstico Diferencial de Atención en la Artritis Idiopática Juvenil
Diversas afecciones médicas pueden manifestarse de manera muy similar a la AIJ sistémica, presentando exantema transitorio, fiebre y artritis. Entre ellas se incluyen:
- Fiebre reumática
Entendiendo la Fiebre Reumática Aguda (FRA) La Fiebre Reumática Aguda (FRA) emerge como una complicación inmunológica posterior a una infección bacteriana, específicamente causada por cepas particulares del estreptococo del grupo A. Antiguamente, se consideraba que la FRA se detonaba exclusivamente después de una faringitis estreptocócica (dolor de garganta). Sin embargo, estudios recientes en poblaciones aborígenes australianas indican que las infecciones cutáneas estreptocócicas también podrían ser el origen de ciertos casos más.
- Vasculitis orticariana.
- Reacción similar a la enfermedad por suero.
- Dermatomiositis
Entendiendo la Dermatomiositis: Causas y Clasificación de Miopatías Inflamatorias La dermatomiositis es una afección muscular adquirida poco común que se caracteriza por la presencia simultánea de una erupción cutánea distintiva. Esta patología se enmarca dentro de un grupo de trastornos conocidos como miopatías inflamatorias. Dermatomiositis: Manifestaciones Visuales Dermatomiositis de los párpados Dermatomiositis del brazo Dermatomiositis de la mano Clasificación de las Miopatías Inflamatorias • Dermatomiositis (DM): Implica inflamación de los más juvenil.
- Lupus eritematoso sistémico.
- La enfermedad de KawasakiComprendiendo la Enfermedad de Kawasaki: Síntomas, Causas y Diagnóstico La enfermedad de Kawasaki constituye una **inflamación** aguda de origen desconocido que afecta a las arterias pequeñas y medianas a lo largo del cuerpo. Esta condición **febril** enfermedad se distingue particularmente por la **inflamación** inflamación de las arterias coronarias, que son los vasos sanguíneos cruciales que rodean el corazón. Históricamente, se le conocía como el **síndrome** linfa nodo mucocutáneo linfa nodo más [3].
Opciones de Tratamiento para la Artritis Idiopática Juvenil
El tratamiento de la AIJ sistémica se centra en el manejo de los síntomas, la optimización de la función articular y la prevención de complicaciones a largo plazo. Los fármacos antiinflamatorios no esteroideos (AINE) son generalmente los tratamientos de primera línea para controlar el dolor en presentaciones articulares o extraarticulares leves. Otros medicamentos clave en el arsenal terapéutico comprenden:
- Corticosteroides orales, indicados para la enfermedad de moderada a grave.
- Corticosteroides intravenosos: necesarios ante brotes severos o complicaciones agudas, como el Síndrome de Activación Macrófaga (SAM).
- Fármacos Antirreumáticos Modificadores de la Enfermedad (FARME), como metotrexato, ciclosporina
Comprendiendo la Ciclosporina: Usos e Indicaciones Terapéuticas La ciclosporina es un fármaco inmunosupresor fundamental, empleado principalmente en el tratamiento de diversas enfermedades inflamatorias graves. Su aplicación se extiende a condiciones que afectan tanto la piel como otros órganos internos del cuerpo. En Nueva Zelanda, este tratamiento está accesible y completamente financiado en sus formulaciones de tabletas y líquido oral. Adicionalmente, existen versiones oftálmicas (gotas para los ojos) e inyectables, aunque más y leflunomidaComprendiendo la Leflunomida: Uso Terapéutico y Mecanismo de Acción Definición y Rol de la Leflunomida como FAME La leflunomida es clasificada como un agente inmunomodulador dentro de la familia de los isoxazoles. Este compuesto se posiciona como uno de los Fármacos Antirreumáticos Modificadores de la Enfermedad (FAME) más recientes, operando de manera análoga a otros tratamientos establecidos como el metotrexato, la ciclosporina y la sulfasalazina. Su aplicación principal es en más.
Los medicamentos dirigidos a bloquear las citocinas proinflamatorias, específicamente TNF-α, IL-6 e IL-1, han demostrado una notable eficacia, especialmente en casos de AIJ de larga evolución. Estos incluyen:
- AnakinraAnakinra: Agente Biológico para Enfermedades Reumatoides y Dermatológicas Anakinra es un agente biológico recombinante empleado primordialmente en el tratamiento de enfermedades reumáticas, como la artritis reumatoide. Recientemente, su utilidad se ha expandido, demostrando ser eficaz en el manejo de diversas afecciones cutáneas inflamatorias. Composición y Desarrollo de Anakinra Anakinra funciona como un antagonista del receptor de interleucina-1 (IL-1Ra), generado mediante tecnología de ADN recombinante, utilizando un sistema de expresión bacteriano más: clasificado como antagonista del receptor de IL-1.
- Canakinumab: un anticuerpo monoclonal humanizado que actúa específicamente contra IL-1.
- Tocilizumab: este anticuerpo monoclonal humanoide bloquea la acción de IL-6 [2–4].
Pronóstico de la Artritis Idiopática Juvenil
El curso evolutivo de la AIJ sistémica resulta ser muy variable entre los pacientes. Diversos estudios reportan que entre el 40% y el 60% de los individuos logran la remisión de la artralgia. No obstante, las manifestaciones sistémicas pueden continuar activas e incluso persistir durante varios años. Un pronóstico favorable se correlaciona directamente con la implementación temprana del tratamiento mientras la enfermedad se encuentra activa [2,3].