Was ist es erblich hämorrhagisch Teleangiektasie?
Die hereditäre hämorrhagische Teleangiektasie (HHT) ist auch als Osler-Rendu-Weber bekannt Syndrom. Es ist eine seltene Erbkrankheit, die betroffen ist Blutgefäße im ganzen Körper und ist durch eine Tendenz zur Blutung gekennzeichnet (Blutung, Amerikanische Schreibweise "Blutung"), insbesondere wiederkehrend Nasenbluten (Nasenbluten); und kutane Teleangiektasie (Haut Verletzungen resultierend aus der Erweiterung der Blutgefäße).
Die diagnostischen Kriterien für HHT sind:
- Spontan wiederkehrende Nasenbluten
- Mehrere Teleangiektasien auf der Haut und schleimig Membranen
- Interne Organbeteiligung
- Ein betroffener Elternteil, Bruder oder Kind
Was verursacht erbliche hämorrhagische Teleangiektasien?
Die beiden Haupttypen von HHT sind HHT1 und HHT2. Werden verursacht durch Mutationen in Endoglin (ENG) und Activin Empfänger-als Kinase Typ 1 (ACVLR1) Gene gefunden in Chromosom 9 bzw. 12. Zwei weitere Gene wurden ebenfalls identifiziert. Ein Defekt in nur einem dieser Gene verursacht a Anomalie bei der Bildung von Blutgefäßen, die leicht brechen und bluten können. Die abnormalen Blutgefäße sind als Teleangiektasien oder arteriovenös bekannt. Missbildungen (AVM), wenn die größeren Blutgefäße betroffen sind.
das vaskulär endothelial Wachstumsfaktor, VEGF, kann modulieren Angiogenese in HHT.
Wer bekommt eine erbliche hämorrhagische Teleangiektasie?
HHT ist eine seltene autosomal dominanter Zustand, was bedeutet, dass nur eine abnormale Gen Es muss von einem der betroffenen Elternteile geerbt werden, um die Krankheit auszudrücken. HHT wird oft über Generationen weitergegeben, da jedes Kind einer Person mit HHT eine 50%-Chance hat, sich mit der Krankheit zu infizieren. Die Anzeichen und Symptome von HHT innerhalb derselben Familie können jedoch erheblich variieren. Bei einem Familienmitglied können schwere Nasenbluten auftreten, bei einem anderen mit HHT können nur minimale Symptome auftreten.
Was sind die Anzeichen und Symptome einer erblichen hämorrhagischen Teleangiektasie?
Das Üblichste Zeichen von HHT sind Teleangiektasien in der Nase und die häufigsten Symptom ist wiederkehrende Nasenbluten. Das erste Anzeichen von HHT tritt normalerweise erst in der Pubertät oder im Erwachsenenalter auf, und das Durchschnittsalter des ersten Nasenblutes liegt bei 12 Jahren. Blutungen können so oft wie jeden Tag oder so selten wie einmal im Monat auftreten. Rezidivierende Nasenbluten treten bei 50-80% von Patienten mit HHT auf.
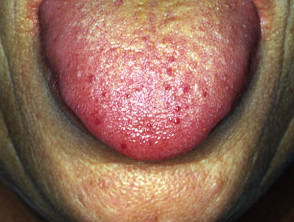
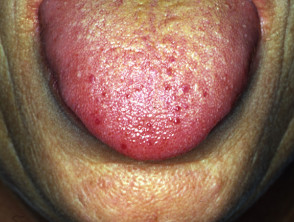
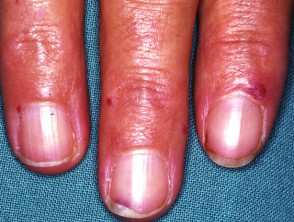
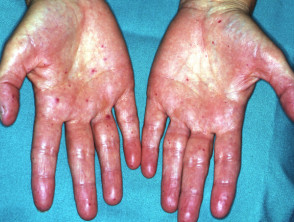
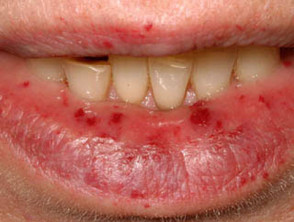
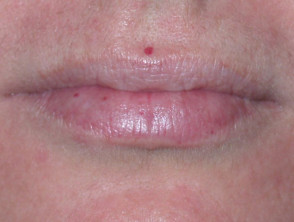
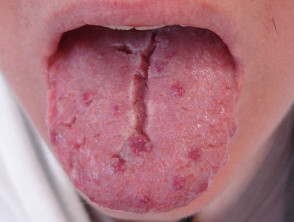
Teleangiektasien in anderen Körperteilen treten normalerweise erst nach der Pubertät auf und treten am deutlichsten bei Menschen zwischen 20 und 40 Jahren auf. Es tritt bei ungefähr 95% von Patienten mit HHT auf. Teleangiektasie der Haut und Schleimhäute hat die folgenden Eigenschaften.
- Kleine rote bis violette Flecken oder dunkelrote Spitzenlinien auf Haut und Schleimhäuten
- Verletzungen können überall auftreten, insbesondere aber in der oberen Körperhälfte, einschließlich des Gesichts, im Mund und in den Nasenlöchern, Lippen, Ohren, Bindehaut der Augen, Unterarme, Hände und Finger. Sie sind in der oft auffällig ein Betten.
- Die Läsionen mögen zunächst subtil erscheinen, werden jedoch im späten Erwachsenenalter ziemlich deutlich
- Teleangiektasien in Haut und Mund können bluten, aber weniger wahrscheinlich in der Nase bluten.
Neben sichtbaren Teleangiektasien auch Anomalien Blutgefäß Bildung kann in vielen anderen Organen auftreten. Teleangiektasien können in jedem Teil des Magen-Darm-Systems (GI) gefunden werden, einschließlich der Speiseröhre, Magen und Dünn- und Dickdarm. Gastrointestinale Blutungen treten bei etwa 25% von Patienten mit HHT auf und das Risiko ist bei Patienten über 50 Jahren erhöht. Schwarzer oder blutiger Stuhl und / oder Anämie (niedriges Blutbild) sind die präsentierenden Symptome. Andere Organe, die betroffen sein können, sind die Lunge (AVM in der Lunge tritt bei etwa 30% von Patienten mit HHT auf) und das Zentralnervensystem (Gehirn- und Wirbelsäulen-AVM).
Hereditäre hämorrhagische Teleangiektasie
Hereditäre hämorrhagische Teleangiektasie
Hereditäre hämorrhagische Teleangiektasie
Hereditäre hämorrhagische Teleangiektasie
Hereditäre hämorrhagische Teleangiektasie
Hereditäre hämorrhagische Teleangiektasie
Hereditäre hämorrhagische Teleangiektasie
Kann eine erbliche hämorrhagische Teleangiektasie behandelt werden?
HHT kann nicht verhindert werden, aber die meisten Fälle können symptomatisch behandelt werden. Ein Drittel der HHT-Fälle ist mild, ein Drittel mittelschwer und ein Drittel schwer. Leichte Fälle erfordern im Allgemeinen keine Behandlung. HHT sollte behandelt werden, wenn es erhebliche Probleme verursacht, wie z. B. schwere und / oder häufige Nasenbluten, oder wenn ein hohes Risiko besteht, andere Probleme zu verursachen, wie z. B. einen Schlaganfall durch eine Lungen-AVM.
- Nasenbluten können mit behandelt werden Sein Koagulation Therapie oder chirurgisch mit der Nase Fruchtfleisch Hauttransplantationen (Septumdermoplastik).
- Vor kurzem intranasal aktuell Es wurde berichtet, dass Timolol und Sirolimus 0.1% in Vaseline Nasenbluten und die Notwendigkeit von Bluttransfusionen reduzieren.
- Teleangiektasien oder Hautläsionen können behandelt werden Kauterisation oder Farbstofflaserchirurgie, am besten durchgeführt von a Dermatologe.
- Gastrointestinale Blutungen, die eine Anämie verursachen, werden mit einer Eisenersatztherapie behandelt. Wenn dies unwirksam ist, Bluttransfusion und endoskopisch Behandlungen können durchgeführt werden.
- Anti-Angiogenese-Medikamente werden zur Behandlung von HHT untersucht. Sie umfassen Themen und systemisch Gebrauch von monoklonal Antikörper gerichtet gegen endothelialer vaskulärer Wachstumsfaktor (VGEF), Bevacizumab.