Was ist es Panniculitis?
Panniculitis bezieht sich auf eine Gruppe von Erkrankungen, die betroffen sind Entzündung von subkutan Fett. Trotz sehr unterschiedlicher Ursachen haben die meisten Panniculitis das gleiche klinische Erscheinungsbild. Die Diagnose wird durch eine Haut gestellt. Biopsieda gibt es funktionen mikroskopisch Eigenschaften je nach Ursache. Die häufigste Form der Panniculitis ist Erythem nodosum.
Panniculitis wird je nach Ort der intensivsten mikroskopischen Entzündung als meist septale Panniculitis oder meist lobuläre Panniculitis klassifiziert. Die meisten Arten von Panniculitis haben sowohl eine Septumentzündung (früh) als auch eine lobuläre Entzündung (später). Die zusätzliche Klassifizierung basiert darauf, ob subkutan vorliegt oder nicht Vaskulitisund die Art der beobachteten Entzündung (Neutrophile, Lymphozyten, Histiozyten, Granulome).
Klassifikation der Panniculitis
Meist septale Panniculitis mit Vaskulitis
- Leukozytoklast Vaskulitis
- Oberflächliche Thrombophlebitis
- Haut Polyarteritis nodosa
- Behcet-Krankheit
Meist septale Panniculitis ohne Vaskulitis
- Knotiges Erythem
- Panniculitis in Verbindung mit biologischen Arbeitsstoffen
- Lipodermatosklerose (manchmal)
- Pannikulitis nach Bestrahlung
- Nekrobiose lipoidisch
- Sklerodermie, Was kann sein gelegen (tiefe Morphea)
- Subkutan Granulom stornieren
- Rheumatoide Knötchen
- Nekrobiotisches Xanthogranulom
Meist lobuläre Panniculitis mit Vaskulitis
- Erythem knotiger Lepra (Lepra)
- Hechtphänomen (Lepra)
- Bazins verhärtetes Erythem (assoziiert mit Tuberkulose)
- Andere Formen der infektiösen Panniculitis (manchmal)
- Neutrophil lobuläre Panniculitis im Zusammenhang mit Rheumatoiden Arthritis
- Morbus Crohn
- Knoten Vaskulitis
- Durch Ausschluss knotige Panniculitis
Meist lobuläre Panniculitis ohne Vaskulitis
- Sklerosierende Panniculitis (Lipodermatosklerose)
- Neutrophile / subkutane Panniculitis Sweet Syndrom
- Eosinophil Panniculitis
- Calciphylaxie
- Oxalose
- Neugeborenes Sklerem
- Subkutanes Fett Nekrose des Neugeborenen
- Kalte Panniculitis
- Lupus panniculitis
- Panniculitis bei Dermatomyositis
- Pankreas-Panniculitis
- Alpha-1-Antitrypsin-Mangel
- Infektiöse Panniculitis (manchmal)
- Faktische Panniculitis
- Subkutane Sarkoidose (Rosai-Dorfman-Krankheit)
- Traumatisch Panniculitis
- Lipomembranös ischämisch Panniculitis
- Lipoatrophie
- Intraläsionale Steroidinjektionspannikulitis
- Gichtpannikulitis
- Kristallspeichernde Panniculitis
- Zytophag histiozytisch Panniculitis
- Pseudosklerodermatöse Panniculitis nach Bestrahlung
- Panniculitis in Verbindung mit Halogenodermie (Jodide, Bromide)
- Durch Ausschluss knotige Panniculitis
Neutrophile Panniculitis
- Pankreas-Panniculitis
- Alpha-1-Antitrypsin-Mangel
- Infektion - mit septisch Thromben und Kolben
- Rheumatoide Arthritis-bedingte Panniculitis mit Vaskulitis
- Panniculitis-induziert BRAF Inhibitor, Vemurafenib
- Faktische Panniculitis
- Induriertes Erythem (assoziiert mit Tuberkulose)
- Subkutan akut fieberhaft neutrophil Hautkrankheit (Süßes Syndrom) mit Leukozytoklasis aber ohne echte Vaskulitis
- Erythem früh knotig; Dies hat eine Entzündung des Septums. Bitte beachten Sie das später Verletzungen Erythema nodosum haben lymphozytisch Infiltration.
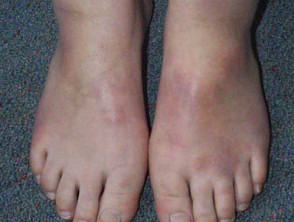
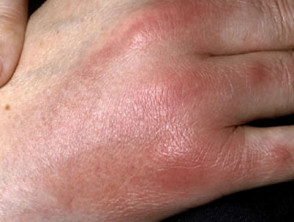
Was sind die klinischen Merkmale der Panniculitis?
Panniculitis tritt typischerweise auf mit:
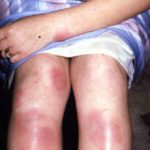
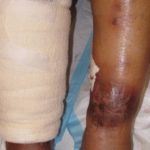
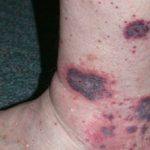
- Dick und fest Knötchen und Platten
- Erythematös oder pigmentiert darüber liegende Haut
- Schmerz und Zärtlichkeit.
Manchmal lösen sich die Läsionen auf und bleiben lokal subkutan Atrophie (Lipodystrophie).
Panniculitis
Panniculitis
Panniculitis
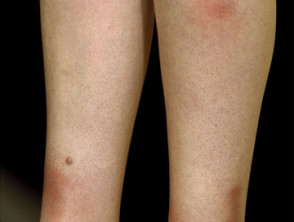
Knotiges Erythem
Panniculitis mit systemisch Eigenschaften
Assoziierte Symptome von Fieber, leichte Schmerzen und Arthralgie Sie sind häufig bei Patienten mit Panniculitis. Wenn diese prominent sind, müssen folgende Diagnosen berücksichtigt werden:
- Hautvaskulitis
- Infektiöse Panniculitis
- Akute subkutane fieberhafte neutrophile Dermatose
- Pannikulitis im Zusammenhang mit Pankreaserkrankungen
- Alpha-1-Antitrypsin-Mangel Panniculitis
- Zytophageale histiozytäre Panniculitis.
Wie wird Panniculitis diagnostiziert?
Panniculitis wird anhand einer Kombination aus klinischen Merkmalen, Biopsiebefunden und mikrobiologischen Daten diagnostiziert und klassifiziert. Kultur. Manchmal sind andere Untersuchungen erforderlich (z. B. eine Röntgenaufnahme des Brustkorbs bei Erythema nodosum und Alpha-1-Antitrypsinspiegeln).
das Histopathologie kann zeigen, dass die Entzündung lobulär, septal oder gemischt ist, mit oder ohne vaskulär Schäden und vorwiegend Neutrophile, Lymphozyten oder granulomatös.
Was ist die Behandlung für Panniculitis?
Die Behandlung von Panniculitis umfasst:
- Behandeln Sie die zugrunde liegende Ursache, falls bekannt (z. B. Medikamente absetzen, Infektion behandeln)
- Ruhen Sie sich aus und heben Sie den betroffenen Bereich an
- Kompressionsstrümpfe (Druck 18-25 mm Hg, wenn erträglich)
- Schmerzlinderung mit Anti-entzündlich Medikamente wie Aspirin, Ibuprofen oder Diclofenac
- Systemische Steroide (oral oder injiziert) zur Beruhigung von Entzündungen.
- Antiphlogistikum Antibiotika einschließlich Tetracyclin oder Hydroxychloroquin
- Kaliumiodid
- Chirurgische Entfernung von hartnäckig oder ulzerierte Läsionen.
Was ist das Ergebnis einer Panniculitis?
Das Ergebnis hängt von der zugrunde liegenden Ursache der Entzündung ab. Nach einer entzündlichen Phase von Wochen bis Monaten lässt die Panniculitis häufig nach. Können wiederholen. Einige Formen der Panniculitis hinterlassen keine Spuren, aber zerstörerische Formen der Panniculitis hinterlassen eine bleibende Beule in der Haut.