Was ist es Mycoplasma pneumoniae?
Mycoplasma pneumoniae ist ein bakteriell Organismus das im Gegensatz zu anderen Bakterien Es fehlt eine Zellwand. Atemwege verursachen Infektionen.
Wie verursacht Mykoplasmen? Infektion?
Die Infektion wird durch Kontakt mit Tröpfchen übertragen, die aus den oberen und unteren Atemwegen infizierter Personen freigesetzt werden. das Inkubation Der Zeitraum variiert zwischen 1 und 3 Wochen. M. pneumoniae Es ist eine häufige Ursache für ambulant erworbene Lungenentzündungen auf der ganzen Welt. Die Immunität nach einer Mycoplasma-Infektion ist von kurzer Dauer und möglich entwickeln wiederkehrend Infektionen
Was sind die Symptome einer Mycoplasma-Infektion?
In vielen Fällen Infektion durch M. pneumoniae ist asymptomatischoder führt zu unspezifischen Symptomen wie Kopfschmerzen, geringer Schweregrad Fieber, trockener Husten und leichte Schmerzen. Die Atemuntersuchung ist normalerweise normal, obwohl vereinzelte Knistern (Knistern) und Keuchen durch Abhören der Brust mit einem Stethoskop festgestellt werden können. Es kann jedoch zu einer Lungenentzündung führen, einer schweren Lungeninfektion.
M. pneumoniae Es kann auch zu Komplikationen in anderen Organsystemen führen, die auf das direkte Eindringen von Bakterien oder die Immunantwort auf eine Infektion zurückzuführen sind. Komplikationen sind manchmal schwerwiegender als primär Atemwegsinfektion.
Einige mit Mykoplasmen verbundene Krankheiten sind in der folgenden Tabelle aufgeführt.
| Organsystem | Symptome und Krankheiten, die durch Mykoplasmen verursacht werden. |
|---|---|
| Atmungssystem |
|
| Nervöses System |
|
| Leber |
|
| Herz |
|
| Blutsystem |
|
| Bewegungsapparat System |
|
| Magen-Darm-System |
|
Eruptionen verbunden mit M. pneumoniae Infektion
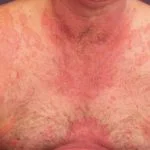
Die Hautausschläge betreffen bis zu einem Drittel der Patienten mit M. pneumoniae Infektion der Atemwege
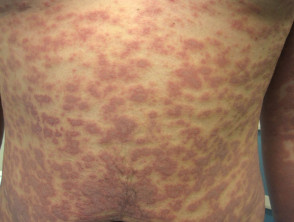
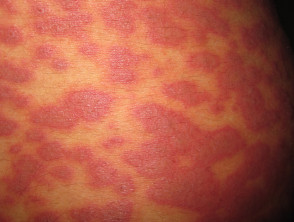
Am häufigsten Eruption ist unspezifisch Exanthem bei denen kurzlebige rote Flecken am Rumpf und an den Extremitäten auftreten. Diese Bereiche von Erythem Sie klären sich von selbst und erfordern keine spezielle Behandlung.
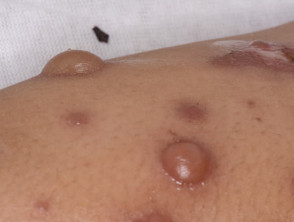
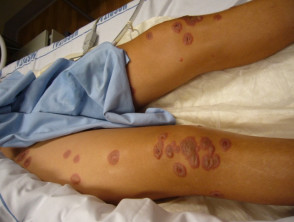
Vesikel und Bullae, Petechien (kleine violette Flecken aufgrund von Blutungen auf der Haut) und Urtikaria Eruptionen (ähnlich einem Bienenstock) wurden auch in Verbindung mit beschrieben M. pneumoniae Infektion.
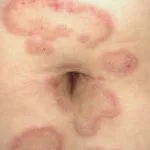
Mycoplasma-Blasen
Bullae aufgrund von Mykoplasmen
Bullae aufgrund von Mykoplasmen
Erythema multiforme
M. pneumoniae gelegentlich kann verursachen ausgelassen Erythema multiforme (MS; MS major). Normalerweise sind mehrere spezifische Merkmale vorhanden.
- Auferweckt, rot wie ein Ziel Verletzungen haben drei verschiedene Zonen, einschließlich einer zentralen Bulla (Blase).
- Der Ausschlag beginnt normalerweise an den Extremitäten und breitet sich dann auf den Rumpf aus.
- Mukositis: Bindehautentzündung und geschwürige Lippen, MundStomatitis) und Genitalien sind häufig.
Atypisches Erythema multiforme major aufgrund von Mykoplasmen
Atypisches Erythema multiforme aufgrund von Mykoplasmen
Atypisches Erythema multiforme aufgrund von Mykoplasmen
Zielläsionen im Zusammenhang mit einer Mycoplasma-Infektion
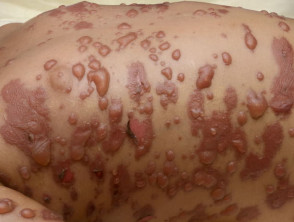
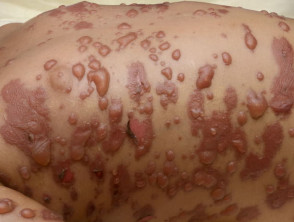
Stevens-Johnson-Syndrom / giftig epidermal Nekrolyse
Das Stevens-Johnson-Syndrom (SJS) / die toxische epidermale Nekrolyse (TEN) werden nun berücksichtigt Demonstrationen von der gleichen seltenen, akut, schwere Hautreaktion, bei der es blattartige Haut gibt und Schleimhaut hat verloren. Die konventionelle Terminologie beschreibt SJS mit einem Hautschuppen <10% del área de superficie corporal (BSA), TEN cuando es> 30% von BSA und Überlappung, wenn die Ablösung zwischen 10% und 30% liegt. Die meisten Fälle werden durch Medikamente verursacht.
M. pneumoniae Es ist die am häufigsten identifizierte infektiöse Ursache von SJS, insbesondere bei Kindern und Jugendlichen. In einer kürzlich durchgeführten retrospektiven Überprüfung aller SJS-Fälle, die in der Mayo-Klinik in den USA beobachtet wurden, wurde über einen Zeitraum von 8 Jahren festgestellt, dass 22% von Fällen damit assoziiert sind M. pneumoniae Infektion. das Median Das Alter dieser Gruppe betrug 14 Jahre mit einem Bereich von 10 bis 36 Jahren.
Selten, M. pneumoniae Es wurde mit toxischer epidermaler Nekrolyse in Verbindung gebracht.
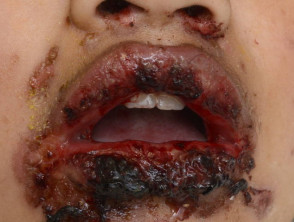
Mycoplasma-assoziierte Mukositis
M. pneumoniae wurde selten mit oraler Mukositis (Stomatitis), Konjunktivitis und Genitalien in Verbindung gebracht schleimig Membran Geschwürbildungohne begleitenden Hautausschlag. Diese Präsentation wurde verschiedentlich als 'atypisch"oder" unvollständiges "SJS (Fuchs-Syndrom), obwohl ein geeigneterer Begriff für dieses Syndrom als" Mycoplasma-assoziierte Mukositis "postuliert wurde. Es betrifft normalerweise Kinder und junge Erwachsene.
Mycoplasma-Mukositis
Mycoplasma-Mukositis
Weniger häufige Hautzeichen
M. pneumoniae Eine Infektion wurde auch im Zusammenhang mit mehreren anderen Hautproblemen berichtet, darunter:
- Erythema nodosum (als bis zu 8% infizierter Kinder gemeldet)
- Kawasaki-Krankheit
- Raynauds Phänomen und Perniose
- Leukozytoklast Vaskulitis
- Thrombotische Thrombozytopenie lila
- Subcorneal pustelartig Hautkrankheit
- Süßes Syndrom.
Diagnose von M. pneumoniae Infektion
Klinischer Verdacht auf M. pneumoniae Die Infektion tritt bei einem Patienten mit einer Atemwegserkrankung und jeder Art von Hautausschlag auf, insbesondere jedoch bei einem Erythema multiforme Eruption.
Der schnellste Diagnosetest ist M. pneumoniae Polymerase Kettenreaktion (PCR) aus einem Pharyngealabstrich mit einer Sensitivität und Spezifität von 78 bis 100%.
Mycoplasma Serologie (eine Blutuntersuchung) erkennt IgM und IgG Antikörper nach 7 bis 10 Tagen bzw. 3 Wochen. Die Sensitivität und Spezifität serologischer Tests ist geringer als die der PCR (50 bis 66%), kann jedoch erhöht werden, wenn ein zweiter Test in der Rekonvaleszenzphase der Krankheit organisiert wird. Ein positiver Test wird bestätigt, wenn ein einzelner Titel ist> 1:32 oder eine Vervierfachung eines IgG- oder IgM-Titers von Base in Wiederholungstests gefunden. IgM Titel Sie bleiben wochenlang erhöht und IgG bleibt viele Monate nach einer Mycoplasma-Infektion erhöht.
Befunde auf dem Röntgenbild der Brust in M. pneumoniae Die Infektion ist nicht spezifisch. Am häufigsten kommt es zu einer fleckigen Konsolidierung in einer oder beiden Lungen. Wenig pleural Ergüsse (Flüssigkeit in der Lungenschleimhaut) kann in bis zu 20% Fällen beobachtet werden.
Die Ergebnisse routinemäßiger Blutuntersuchungen sind ebenfalls nicht spezifisch. Die Gesamtzahl der weißen Blutkörperchen und die Differenzzahl können innerhalb normaler Grenzen liegen. Entzündlich Markertests können normale oder erhöhte Werte ergeben CRP und ESR Ebenen. Es kann mild, unspezifisch sein Anomalien in den Ergebnissen von Leberfunktionstests.
Der vollständige Blutbildtest kann Folgendes ergeben:
- Hämolyse mit leichter normozytischer normozytischer Anämie, erhöhter Retikulozytenzahl und reduzierten Haptoglobinspiegeln und / oder positivem Kammtest
- Kalte Agglutinine, dh hohe Mengen an IgM-Antikörpern im Blut, die bei Temperaturen unter Körpertemperaturen (21-28 Grad) an rote Blutkörperchen binden
- Hoch Plättchen Zählung (Thrombozytose)
- Panzytopenie (reduzierte rote Blutkörperchen, weiße Blutkörperchen und Thrombozytenzahl), aber dies ist sehr selten.
Behandlung der Mycoplasma-Infektion
Eine Mycoplasma-Infektion wird normalerweise mit einem Makrolid-Antibiotikum behandelt, normalerweise Erythromycin oder Roxithromycin. Diese reduzieren die Infektiosität für andere und können die Atemwegsbeschwerden sowie den damit verbundenen Hautausschlag verbessern.
Clarithromycin und Azithromycin sind teurer und erfordern möglicherweise die Genehmigung eines Arztes für Infektionskrankheiten für die Verwendung in Neuseeland. Sie erfordern eine weniger häufige Dosierung als Erythromycin oder Roxithromycin und verursachen mit geringerer Wahrscheinlichkeit gastrointestinale Nebenwirkungen.
Alternativen bei Patienten, die allergisch sind oder Makrolide nicht vertragen können oder bei denen eine mögliche Wechselwirkung besteht, sind Doxycyclin oder Moxifloxacin.
Es ist kein Impfstoff für verfügbar M. pneumoniae Infektion.
Behandlung von Hautmanifestationen von M. pneumoniae Infektion
Es können unspezifische Hautausschläge aufgrund einer Mycoplasma-Infektion behandelt werden Weichmacher Beschwerden zu reduzieren.
Orale Antihistaminika können hilfreich sein für Urtikaria.
Bei Blasen oder Blasen sollte fachkundiger Rat eingeholt werden Schleimhaut Intervention. Bei Patienten mit Erythema multiforme sind unterstützende Pflege und genaue Beobachtung unerlässlich.
- Pflege von Mund, Augen und Genitalhaut
- Flüssigkeitszufuhr und Aufmerksamkeit für Ernährungsbedürfnisse
- Augenarzt Überprüfen Sie, ob die Augen rot oder wund sind oder ob eine Sehstörung vorliegt.
- Routineeinsatz von Kortikosteroide im M. pneumoniae-Assoziierte Hautausschläge und SJS werden nicht durch verfügbare medizinische Beweise gestützt
- Das Ergebnis ist insbesondere bei ansonsten gesunden Kindern und jungen Erwachsenen in der Regel hervorragend.