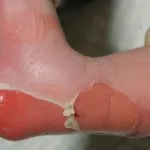
Was ist Epidermolysis bullosa?
Epidermolysis bullosa (EB) ist die Bezeichnung für eine Gruppe von erblichen blasenbildenden Erkrankungen, die von Geburt an vorhanden sind.
Was ist erworbene Epidermolysis bullosa?
Erworbene Epidermolysis bullosa (EBA) Es ist komisch Autoimmun Blasenbildung in denen gespannte subepitheliale Bullae an den Stellen von . erscheinen Trauma. Im Gegensatz zu EB wird ABE nicht vererbt und tritt normalerweise im Erwachsenenalter auf.
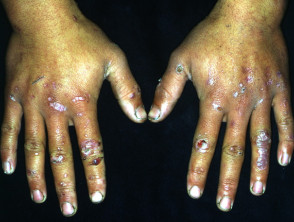
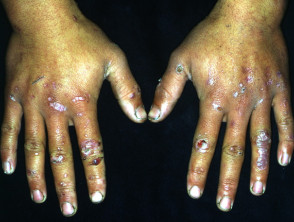
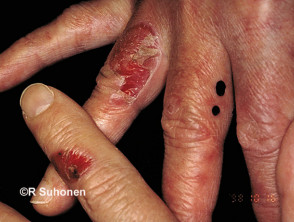
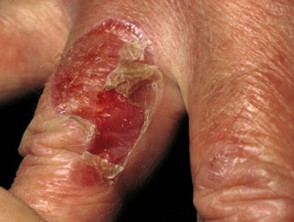
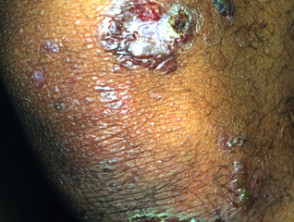
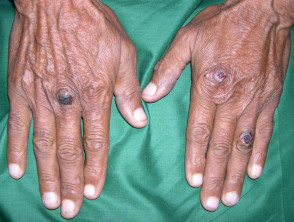
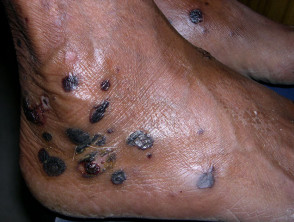
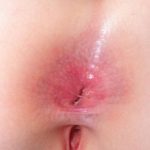
EBA-Blasen neigen dazu, gelegen auf Bereiche, die leicht verletzt werden können, wie Hände, Füße, Knie, Ellbogen und Gesäß. Manchmal gibt es Schleimhaut Affektion mit Blasenbildung in Mund, Nase und Augen.
Erworbene Epidermolysis bullosa
Erworbene Epidermolysis bullosa
Erworbene Epidermolysis bullosa
Erworbene Epidermolysis bullosa
Erworbene Epidermolysis bullosa
Erworbene Epidermolysis bullosa
Erworbene Epidermolysis bullosa
Wer bekommt erworbene Epidermolysis bullosa und warum?
ABE tritt normalerweise in der vierten und fünften Lebensdekade auf. Männer und Frauen aller Rassen können betroffen sein.
Bei einigen Patienten mit EBA wurde über andere Autoimmunerkrankungen berichtet, am häufigsten Morbus Crohn und systemisch Lupus erythematodes oder gesundheitliche Probleme wie Amyloidose, multiples Myelom und selten Karzinom Lunge und Lymphom. Andere Patienten haben nur ein Hautproblem.
Was ist die Ursache der erworbenen Epidermolysis bullosa?
Forscher haben anhaftendes Gewebe entdeckt Immunoglobulin (Ig) -G Autoantikörper gegen die NC1-Typ-VII-Domäne gerichtet Kollagen (Col7) bei betroffenen Patienten. Kollagen Typ VII ist die Hauptstrukturkomponente des Ankers. Fibrillen. Diese umschließen die Basalmembran des Epidermis zum Basiswert Dermis. Der Verlust von Ankerfibrillen führt zu Blasenbildung direkt unter der Epidermis in einem Bereich, der als . bekannt ist Blatt dicht.
Was sind die klinischen Merkmale der erworbenen Epidermolysis bullosa?
EBA hat mehrere verschiedene klinische Präsentationen.
| EBA-Klassifizierung | Klinische Merkmale |
|---|---|
|
Klassische Mechanobullöse EBA-Form |
|
|
Nicht-klassische / nicht-mechanobullöse Form von EBA |
|
|
Überwiegend Schleimhaut EBA-Formular |
|
|
Brunsting-Perry Typ ABE |
|
|
IgA - EBA |
|
Wie wird die erworbene Epidermolysis bullosa diagnostiziert?
Die folgenden Tests sollten durchgeführt werden, um eine Diagnose von EBA zu stellen.
- Haut Biopsie - Dies zeigt das Vorhandensein einer Blase unter der Epidermis (subepidermal Bulla); Eine Variable infiltrieren gemischt entzündlich Zellen der Dermis; und Milienzysten und Narben bei älteren Läsionen.
- Direkte Immunfluoreszenz (DIF) aus einer Hautbiopsie - das zeigt Erklärung ImmunoglobulinIgG häufiger als IgM oder IgA) und C3 in einer Linie entlang der dermoepidermalen Verbindung. Blutgefäße sie sind nicht beteiligt.
- Indirekte Immunfluoreszenz (IIF) von Serum - das zeigt niedrig Titel Zirkulierende IgG-Autoantikörper, die auf die Basalmembran abzielen.
Andere Tests um die Diagnose zu bestätigen sie sind nur in einigen akademischen Zentren verfügbar. Dazu gehören [2]:
- Hautbiopsie für direkte und indirekte Immunelektronen Mikroskopie, DIF-Zackenmusteranalyse, fluoreszierendes Overlay Antigen Mapping und DIF in der Haut geteilt durch Salz
- Bluttest zur Erkennung von zirkulierenden Antikörper zu Col7: Immunoblot, EnzymLinked Immunosorbent Assay (ELISA), detaillierter IIF und Immunpräzipitation.
Die International Bullous Diseases Group (IBDG) hat im Konsens klinische und diagnostische Kriterien für EBA vorgeschlagen [1,2]. Wenn eine blasenbildende Erkrankung klinisch auftritt und histologisch EBA-konform, die Diagnose wird bestätigt, wenn:
- Die lineare Ablagerung von IgG und / oder C3 entlang des Bereichs der Basalmembran wird durch direkte Immunfluoreszenz (DIF) nachgewiesen und,
- Autoantikörper gegen COL7 werden nachgewiesen im Serum des Patienten (durch Enzyme-linked Immunosorbent Assay).
Welches ist das Differenzialdiagnose bei erworbener Epidermolysis bullosa?
EBA kann meistens andere bullöse entzündliche Erkrankungen nachahmen bullöses Pemphigoid und bullöser systemischer Lupus erythematodes (der auch mit Anti-Col7-Autoantikörpern assoziiert ist).
Im Vergleich zum bullösen Pemphigoid EBA [2]:
- Es tritt bei jüngeren Menschen auf, normalerweise unter 70 Jahren
- Es hat eine prominente Beteiligung des Kopfes und des Halses.
- Wirkt auf die Schleimhäute
- Läsionen heilen mit Narben und Milienbildung.
Wie wird die erworbene Epidermolysis bullosa behandelt?
das primär Das Ziel der EBA-Behandlung ist es, die Haut zu schützen und Blasenbildung zu stoppen, die Heilung zu fördern und Komplikationen zu vermeiden.
Da ABE als Autoimmunerkrankung gilt, ist ihre Anwendung sinnvoll Immunsuppressivum Mittel, um Autoimmunreaktionen zu modifizieren oder zu reduzieren und die Produktion von Autoantikörpern zu verringern. Diese können umfassen:
- Azathioprin
- Dapson
- Colchicin
- Kortikosteroide
- Mycophenolatmofetil
- Gold
- Intravenöses Immunglobulin.
Aufgrund der Seltenheit der Krankheit ist es schwierig, sicher zu sein, welches Medikament am wirksamsten ist.
Weitere wichtige Managementstrategien sind:
- Behandlung einer Grunderkrankung.
- Konsultieren Sie andere Spezialisten wie Zahnarzt und Augenarzt.
- Vermeiden Sie direkte physische Verletzungen der Hautoberflächen.
- Vermeiden Sie bei Patienten mit oraler Beteiligung harte oder spröde Lebensmittel oder Lebensmittel mit hohem Säuregehalt.
Welches ist das Prognose?
EBA ist eine chronisch-entzündliche Erkrankung mit partiellen Phasen Empfehlungen und Exazerbationen. Bei richtiger Behandlung und Pflege können die Patienten ein normales Leben erwarten. Folgende Probleme können auftreten:
- Infektion von offenen Wunden und Wunden
- Schwere Narben, die verursachen können Missbildungen und Bewegungseinschränkung
- Parodontitis
- Bindehautnarben und Blindheit
- Nebenwirkungen von Medikamenten