Was ist es Hypogonadismus?
Hypogonadismus beschreibt die unzureichende Funktion der Gonaden (reproduktiv) Drüsen) was zu einer schlechten Keimzellproduktion führt und Sex Hormone.
Was ist Hypogonadismus bei Männern?
Hypogonadismus bei Männern bezieht sich auf eine verminderte Hodenfunktion: eine Verringerung der Spermienproduktion und in Testosteron.
- Primär Hypogonadismus ist auf eine Krankheit zurückzuführen, die beide Hoden betrifft.
- Sekundärer Hypogonadismus ist auf eine Erkrankung der Hypothalamus oder Hypophyse Drüse (hypogonadotroper Hypogonadismus).
Was verursacht Hypogonadismus bei Männern?
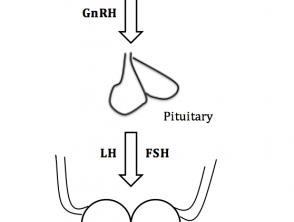
Hypogonadismus ist auf die Störung eines Abschnitts der hypothalamisch–Via der Hypophysen-Gonaden-Achse (Abbildung 1).
- Der Hypothalamus produziert Gonadotropin-Releasing-Hormon (GnRH).
- GnRH wirkt auf die Hypophyse, die produziert Follikel-stimulierendes Hormon (FSH) und luteinisierendes Hormon (LH).
- FSH stimuliert die Spermatogenese (Entwicklung von Spermien) in den Hoden und LH führt zur Produktion von Testosteron.
Abbildung 1. Hypothalamus-Hypophysen-Gonaden-Achsenweg
Der Weg der Hypothalamus-Hypophysen-Gonaden-Achse bei Männern
FSH; Follikel-stimulierendes Hormon, GnRH; Gonadotropin freisetzendes Hormon, LH; luteinisierendes Hormon
Wer bekommt Hypogonadismus?
Sowohl primärer als auch sekundärer Hypogonadismus bei Männern kann sein angeboren oder erworben.
Angeborener primärer Hypogonadismus
Anzeichen eines angeborenen primären Hypogonadismus sind:
- Chromosomal Anomalien - Am häufigsten ist Klinefelter Syndrom (XXY Karyotyp)
- Kryptorchismus
- Myotonisch Dystrophie (Verlust von Muskelmasse): Hypogonadismus manifestiert sich im Erwachsenenalter
- Varikozele (Schwellung der Venen im Hodensack)
- Störungen androgyn Synthese (Selten)
Erworbener primärer Hypogonadismus
Erworbener primärer Hypogonadismus kann das Ergebnis sein von:
- Infektionvor allem bei Mumps Orchitis
- Medikamente, insbesondere zur Verwendung von Alkylierungsmitteln, Suramin, Ketoconazol und Glukokortikoide
- Strahlung
- Trauma
- Hodentorsion
- Autoimmun polyglanduläres Syndrom Typ 1
- Chronisch systemisch Krankheit - Leber Zirrhose, chronische Nierenerkrankung und humanes Immundefizienzvirus (HIV) Infektion
- Idiopathisch Ursachen.
Angeborener sekundärer Hypogonadismus
Angeborener sekundärer Hypogonadismus ist das Ergebnis eines isolierten Gonadotropinmangels aufgrund von genetisch Mutationenwie das Kallmann-Syndrom, das Prader-Willi-Syndrom und andere ähnliche Zustände.
Erworbener sekundärer Hypogonadismus
Erworbener sekundärer Hypogonadismus kann resultieren aus:
- Schädigung der Hypophyse oder des Hypothalamus, einschließlich:
- Intrakraniell Platz belegen Verletzungen (zB Tumoren und Zysten)
- Infiltrativ Krankheit (zB Sarkoidose und Hämochromatose)
- Infektion (z. Meningitis)
- Hypophyse Apoplexie (Blutung in der Hypophyse)
- Trauma
- Gonadotropin-Unterdrückung als Ergebnis von:
- Chronische Erkrankungen (z. B. Diabetes, Anorexie, Fettleibigkeit und Nieren- Krankheit)
- Kritische Krankheit
- Chronische Opiate, Glukokortikoidoder Verwendung von Anabolika
- Hyperprolaktinämie (Überschuss des milchinduzierenden Hormons Prolaktin).
Was sind die klinischen Merkmale von Hypogonadismus bei Männern?
Die klinischen Merkmale des Hypogonadismus hängen vom Alter des Patienten bei der Präsentation ab.
Testosteronmangel bei der Geburt
Hypogonadismus bei der Geburt kann an mehrdeutigen Genitalien erkannt werden (externe Genitalien, die weder eindeutig männlich noch eindeutig weiblich sind).
Testosteronmangel vor der Pubertät
Hypogonadismus vor der Pubertät kann durch die Unfähigkeit diagnostiziert werden, die Pubertät zu bestehen oder zu beenden. Das Kind kann ein junges Aussehen haben, Mangel an Scham HaarSie haben kleine Genitalien und Hoden, Ihre Stimme bricht möglicherweise nicht und es fällt Ihnen möglicherweise schwer, Muskeln aufzubauen.
Testosteronmangel nach der Pubertät
Nach Abschluss der Pubertät gehören zu den Merkmalen des Hypogonadismus eine verminderte Libido und Erektion Funktionsstörung, Osteoporose, Depression, Gynäkomastie, Schrumpfen der Hoden und Unfruchtbarkeit. Nach einigen Jahren Testosteronmangel kann eine Abnahme der Muskelmasse und der Körperbehaarung erkennbar sein.
Welche Hautveränderungen können durch Hypogonadismus bei Männern verursacht werden?
Androgene sind verantwortlich für Talg- Drüsenwachstum und Differenzierung, Haarwuchs und epidermal Barriere Homöostase [1].
Androgenmangel führt zu:
- Trockene, feine und faltige Haut
- Mangel an Haarwuchs auf der Brust. Achsel, Gesicht und Genitalien
- Mangel an Genitalien Pigmentierung
- Gynäkomastie
- Reduziert Vorfall von Akne [2,3].
Wie wird Hypogonadismus bei Männern diagnostiziert?
Die Diagnose eines Hypogonadismus basiert auf der Beobachtung der typischen klinischen Merkmale eines Mannes mit niedrigem Blutdruck Serum Testosteron. Der Patient muss an einen Spezialisten überwiesen werden.
Erste Untersuchungen sollten die Messung von LH, FSH und Serumtestosteron umfassen (normalerweise morgens eingenommen und mindestens zweimal wiederholt). Wenn das Testosteron niedrig ist:
- Erhöhte LH und FSH deuten auf einen primären Hypogonadismus hin
- Niedriger LH und FSH deuten auf einen sekundären Hypogonadismus hin.
Weitere Untersuchungen sollten darauf abzielen, die zugrunde liegende Ursache zu identifizieren.
Was ist die Behandlung und das Ergebnis von Hypogonadismus bei Männern?
Es wurde gezeigt, dass ein wirksamer Testosteronersatz bei hypogonadischen Männern sekundäre sexuelle Eigenschaften beibehält, die Libido, die Muskelkraft, die fettfreie Masse und die Knochendichte erhöht [4].
Die nachteiligen Auswirkungen des Testosteronersatzes umfassen:
- Akne
- Vergrößerte Prostata
- Stimulierung des Brustwachstums. Krebs oder Prostatakrebs
- Schlafapnoe
- Herzinsuffizienz
- Erythrozytose.
Welches sind die Kontraindikationen zur Testosterontherapie?
Testosteron sollte nicht bei Menschen mit Brustkrebs, Prostatakrebs oder einem erhöhten Prostatakrebsrisiko angewendet werden. Hämatokrit über 50%, unbehandelte obstruktive Schlafapnoe, schwere Symptome der unteren Harnwege oder unkontrollierte Herzinsuffizienz [4].