introduzione
Presentazione degli obiettivi Cancro terapie e immunoterapia ha rivoluzionato la gestione e previsione di metastatico melanoma, migliorando significativamente i tassi di risposta ai farmaci e la sopravvivenza libera da malattia.
Questi farmaci sono associati a una varietà di effetti collaterali e cutaneo le tossicità sono le più frequentemente osservate.
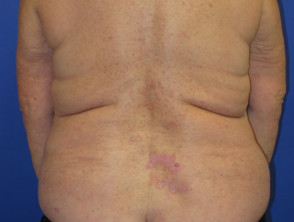
Metastasi da melanoma
Cutaneo
Sottocutaneo
Linfatico
Cosa sono le terapie mirate?
Terapie mirate (BRAF inibitori e MEK inibitori) sono medicinali da trattare BRAF–mutante melanoma metastatico. Attivazione mutazioni a BRAF gene sono presenti nel 50-70% di melanomi. Il più comune mutazione si verifica nella posizione 600, dove la valina (V) è sostituita dall'acido glutammico (E) (V600E) [1].
Cos'è l'immunoterapia?
L'immunoterapia include anti-citotossico T Linfocita antigene 4 (CTLA4) anticorpi e morte cellulare programmata proteina 1 (PD1) anticorpi. Questi farmaci sono usati per trattare il melanoma metastatico, renale cellula carcinoma, carcinoma polmonare non a piccole cellule della testa e del collo squamoso carcinoma a cellule e altri.
Come funzionano questi farmaci?
Terapie mirate
Mutazioni in BRAF gene porta all'eccessiva attivazione della protein chinasi attivata da mitogeni (MAPK), che svolge un ruolo chiave come regolatore della crescita cellulare, differenziazionee sopravvivenza. Inibizione del BRAF la chinasi e la chinasi regolata dal segnale extracellulare attivata da mitogeno (MEK) porta all'inibizione di cellulare proliferazione.
Il meccanismo alla base della maggior parte delle tossicità cutanee associate a BRAF Si ritiene che gli inibitori siano un'attivazione paradossale della chinasi attivata da mitogeno (MAPK) nelle cellule senza BRAF mutazione, che porta alle cellule iperproliferazione [2].
Immunoterapia
CTLA4 e PD1 sono recettori del checkpoint immunitario che regolano verso il basso Cellula T. funzione immunitaria e promuovere l'autotolleranza.
- L'inibizione di questi bersagli induce l'attivazione del sistema immunitario etumore attività citotossica Cellule T..
- il induzione una rottura della tolleranza contro il tumore può essere responsabile del sviluppo di immuno correlati eventi avversi [3].
Quali sono gli effetti negativi sulla pelle delle terapie mirate?
BRAF inibitori
BRAF gli inibitori includono vemurafenib e dabrafenib. Gli effetti avversi sulla pelle sono comuni.
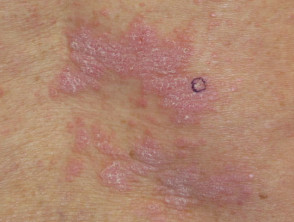
Ipercheratosico cheratinocitica lesioni
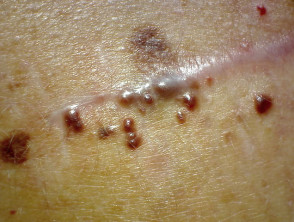
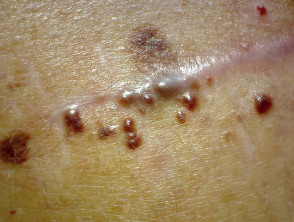
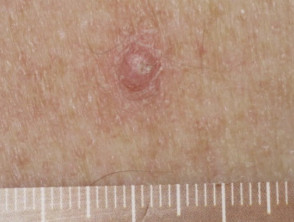
Cutaneo cellule squamose Il carcinoma (SCC) si verifica frequentemente nei pazienti trattati con a BRAF inibitore come unico agente. il incidenza diminuisce con l'aggiunta di a Inibitore di MEK. La maggior parte degli errori SCC sviluppare durante i primi 3 mesi di terapia, in luoghi danneggiati dal sole e non danneggiati dal sole. La maggior parte degli SCC va benedifferenziato oppure sono del tipo cheratoacantoma. Escissione è il trattamento standard con un alto tasso di guarigione. L'acitretina orale può essere utilizzata come agente preventivo, poiché si riduce epidermico proliferazione e non interferisce con l'azione di terapia mirata.
Verrucal cheratosi si presenta come un ipercheratotico papule simile a una verruca virale o un piccolo cheratoacantoma. Sono considerati premaligno e quindi precursori di SCC cutaneo, e dovrebbero essere monitorati. Le opzioni di trattamento includono crioterapia o un intervento chirurgico. L'acitretina può essere utilizzata come terapia preventiva.
Transitorio Acantolitico Malattia della pelle
La dermatosi acantolitica transitoria (malattia di Grover) è una comune malattia della pelle. eruzione associato con BRAF inibitori. Si presenta sul tronco come a rapida insorgenza, pruriginosa papule con un croccante parte superiore. Il trattamento include attuale corticosteroidi, cheratolitico agenti a lungo termine (come urea e acido salicilico) e acitretina controllo.
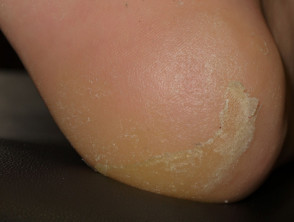
Palmoplantare cheratoderma
Il cheratoderma palmo-plantare si presenta come ipercheratotico piatti o calli in aree di pressione o attrito (principalmente sui piedi). Le vesciche sono rare. Il cheratoderma può essere molto doloroso e limitare le attività quotidiane del paziente. È indicato il trattamento con agenti cheratolitici (come l'urea o l'acido salicilico) e potenti corticosteroidi topici (p. Es., Clobetasolo propionato). unguento). I pazienti devono essere istruiti per evitare attriti e indossare scarpe larghe e comode.
Effetti avversi della terapia mirata
Follicolite da vemurafenib
Papilloma dovuto a vemurafenib
Cheratoderma dovuto a vemurafenib
Melanocitica lesioni
Sono stati riportati cambiamenti nelle lesioni melanocitiche in pazienti in BRAF inibitori, compreso lo sviluppo di nuovi nevi e regressione o iperpigmentazione di nevi esistenti. Una maggiore frequenza di nuovi primario È stato segnalato anche melanoma. Questi nuovi melanomi hanno dimostrato di essere wild-type per BRAF mutazione, suggerendo che l'attivazione paradossale della via MAPK possa svolgere un ruolo [4].
Prurito
Il prurito indotto da farmaci è comunemente riportato nei pazienti che assumono BRAF inibitori. Il prurito può essere secondario a secchezza cutanea indotta da farmaci o dermatosi acantolitica transitoria. Misure generali come l'uso di detergenti senza sapone e emollienti sono consigliati. I corticosteroidi topici possono essere utilizzati se dermatite si sviluppa.
Fotosensibilità
La fotosensibilità indotta da farmaci si osserva più frequentemente con vemurafenib che con dabrafenib ed è indotta dall'esposizione ai raggi ultravioletti (UV) Una radiazione. Si raccomanda la protezione solare, compreso l'uso di filtri solari ad alto SPF ad ampio spettro.
Altro
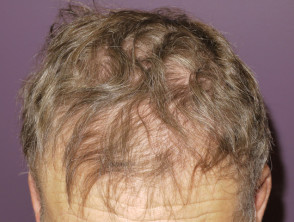
- Capelli follicolo le modifiche includono diffondere farmaco-indotta alopecia, capelli ricci o grigi e cheratosi pilare.
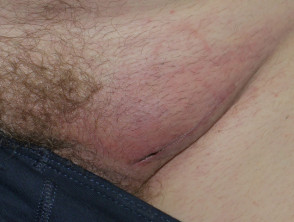
- PannicoliteCompreso eritema nodosum.
- Grave cutanea Reazioni avverse (SCAR), compreso il farmaco ipersensibilità sindrome e tossico necrolisi epidermica.
Effetti avversi della terapia mirata
Alopecia dovuta a vemurafenib
Vemurafenib pannicolite
Sindrome da ipersensibilità al farmaco causata da vemurafenib
Inibitori del MEK
Gli inibitori di MEK includono trametinib e cobimetinib. Questi farmaci vengono solitamente somministrati in combinazione con BRAF inibitori.
Acneiform eruzioni
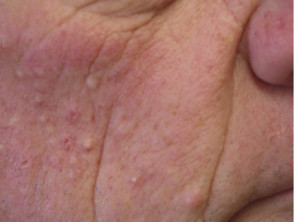
Le eruzioni da farmaci acneiformi sono gli eventi avversi cutanei più comuni associati alla monoterapia con inibitori di MEK, che compaiono in un seborroico distribuzione (viso, cuoio capelluto, parte superiore del torace e schiena). Papule e pustole sono presenti, ma comedoni sono assenti, a differenza dell'acne vulgaris. Le tetracicline orali (doxiciclina, minociclina) e l'isotretinoina sono usate per prevenire e trattare le eruzioni acneiformi.
Altri
Prurito indotto da farmaci; I corticosteroidi topici possono essere utilizzati per il trattamento sintomatico.
Terapia di combinazione
Quando il melanoma ha iniziato a sviluppare resistenza a un singolo agente BRAF inibitori, gli inibitori del MEK sono stati introdotti come terapia di combinazione (dabrafenib + trametinib, vemurafenib + cobimetinib). L'aggiunta di un inibitore del MEK a a BRAF inibitore aumenta il blocco della via della proteina chinasi attivata dal mitogeno (MAPK).
Le terapie combinate aumentano i tassi di risposta e mostrano miglioramenti tossicità profilo rispetto alla monoterapia. Vi è una marcata riduzione delle lesioni squamoso-proliferative (SCC cutaneo, cheratosi verrucale, dermatosi acantolitica, cheratoderma palmo-plantare), alterazioni dei follicoli piliferi ed eruzioni acneiformi. [4,5].
Follicolite
La follicolite è l'effetto avverso più comune di BRAF La terapia combinata di inibitori e inibitori di MEK è generalmente lieve. Di solito è sufficiente un lavaggio antisettico per trattarlo. [4].
Quali sono gli effetti avversi cutanei dell'immunoterapia?
Anti-CTLA4 anticorpo
Ipilimumab è un anti-CTLA4 anticorpo.
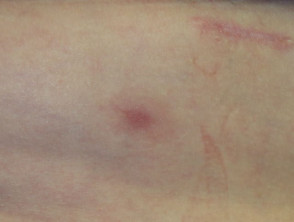
Maculopapulare esantema
Ipilimumab di solito causa un'eruzione maculopapulare o morbilliform eruzione cutanea da farmaci. Di solito è di gravità da lieve a moderata e compare sul tronco e sulle estremità. I casi lievi possono essere trattati senza interrompere o ridurre la dose di ipilimumab. Possono essere utilizzati corticosteroidi topici o inibitori topici della calcineurina. Nei casi più gravi, il trattamento con ipilimumab deve essere interrotto e può essere indicato prednisone orale.
Simile alla vitiligine depigmentazione
Con ipilimumab è stata segnalata depigmentazione simile alla vitiligine. I pazienti dovrebbero essere istruiti sulla protezione solare. Diversi studi hanno riportato un'associazione tra lo sviluppo della vitiligine e una migliore prognosi della malattia. [5].
Altri
Altri effetti avversi cutanei dell'immunoterapia possono includere:
- Prurito: prurito indotto da ipilimumab senza lesioni cutanee o xerosi
- Neutrofili Malattia della pelle - piodermite tipo cancrenoso ulcerazione e acuto dermatosi neutrofila
- Psoriasiforme eruzioni - de novo eruzioni cutanee psoriasiformi o esacerbazione di psoriasi preesistente
- Reazioni avverse cutanee gravi (SCAR): sindrome da ipersensibilità al farmaco e sindrome di Stevens-Johnson: necrolisi epidermica tossica.
Anticorpi anti-PD1
Gli anticorpi anti-PD1 includono nivolumab e pembrolizumab.
Sono meglio tollerati degli anti-CTLA4 anticorpi. Tuttavia, gli anticorpi anti-PD1 mostrano reazioni avverse immunologiche simili [4,6]. Le reazioni cutanee possono includere:
- Eruzione morbilliforme indotta da farmaci
- Vitiligine
- Prurito
- Lichene eruzione cutanea da farmaci: possono svilupparsi pazienti con anticorpi anti-PD1 violaceo pruriginoso papule e placche che assomigliano al lichen planus, distribuite sul corpo con il minimo membrana mucosa impegno, anche se l'insorgenza è spesso ritardata fino a diversi mesi; Le reazioni da lievi a moderate possono essere trattate con corticosteroidi topici di potenza medio-alta, mentre i casi gravi possono richiedere prednisone orale.
- Vesciche - chiassoso reazione bollosa pemfigoide e lichenoide; l'avvio può essere ritardato fino a diversi mesi.
- Eruzione cutanea psoriasiforme
- Reazioni avverse cutanee gravi (SCAR): sindrome da ipersensibilità al farmaco e sindrome di Stevens-Johnson: necrolisi epidermica tossica.
Vedi anche Effetti avversi cutanei di inibitori del checkpoint.
Reazioni avverse all'immunoterapia
Eczema indotto da pembrolizumab
Psoriasi indotta da pembrolizumab
Pembrolizumab pemfigoide bolloso indotto
Dermatite lichenoide indotta da nivolumab
Dermatite lichenoide indotta da nivolumab
Lichen planus orale dovuto a nivolumab
Terapia di combinazione
La combinazione di anti-CTLA4 e gli anticorpi anti-PD1 mostrano più alto efficacia rispetto alla monoterapia, ma è anche associato ad un aumento degli eventi avversi [7]. Il più comune è il prurito indotto da farmaci. Altri includono l'eruzione morbilliforme e l'eruzione da farmaci lichenoidi. Reazioni avverse cutanee gravi e acute molto diffuso esantematico pustolosi (AGEP).