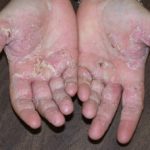
Was ist es hyperkeratotisch von der Handfläche Dermatitis?
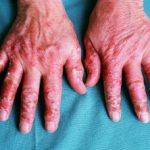
Hyperkeratotische Palmardermatitis ist eine Form von Ekzem in dem es dick ist Klettern in den Handflächen. Eine hyperkeratotische Palmar-Dermatitis tritt auf, ohne dass eine offensichtliche gleichzeitige Hauterkrankung vorliegt [1,2].
Hyperkeratotische Palmar-Dermatitis wird auch als hyperkeratotisches Ekzem der Hände, hyperkeratotisches Ekzem der Handflächen usw. bezeichnet psoriasiform Hand-/Handflächenekzem.
Hyperkeratotische Palmar-Dermatitis
Leichte Hyperkeratose
Mäßige Hyperkeratose
Schwere Hyperkeratose
Wer leidet an hyperkeratotischer Palmardermatitis?
Eine hyperkeratotische Palmardermatitis tritt bei Männern häufiger auf als bei Frauen [2,3]. Das Erkrankungsalter liegt tendenziell später als bei anderen Subtypen des Handekzems und tritt häufiger im mittleren Lebensalter auf.
Was verursacht hyperkeratotische Palmardermatitis?
Die Ursache der hyperkeratotischen Palmardermatitis ist unbekannt. Es ist klassifiziert als endogen Dermatitis [1–3]. Manuelle Arbeit ist ein Risikofaktor für Entwicklung von hyperkeratotischer Palmar-Dermatitis, aber Patienten berichten im Allgemeinen nicht über eine Hautexposition Reizstoffe oder kontaktieren Sensibilisierung [2,4,5].
Eine hyperkeratotische Palmardermatitis scheint nicht der Fall zu sein genetisch im Ursprung und es gibt keinen Zusammenhang mit Psoriasis oder atopisch Dermatitis [1,5].
- Die klinischen Merkmale der hyperkeratotischen Palmar-Dermatitis und der Palmar-Psoriasis sind ähnlich, es gibt jedoch keine erhöhte persönliche oder familiäre Vorgeschichte von Psoriasis.
- Mensch Weiße Blut Zelle Antigene (HLA), die mit Psoriasis einhergehen, nehmen bei Patienten mit hyperkeratotischer Palmardermatitis nicht zu.
- das Vorfall Die Häufigkeit atopischer Erkrankungen in der persönlichen und familiären Vorgeschichte nimmt bei Patienten mit hyperkeratotischer Palmardermatitis nicht zu.
Was sind die klinischen Merkmale einer hyperkeratotischen Palmardermatitis?
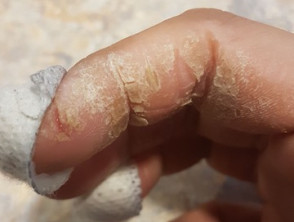
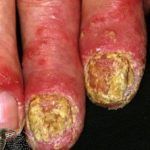
Eine hyperkeratotische palmare Dermatitis äußert sich typischerweise als: abgegrenzt, hyperkeratotisch und zerklüftet Verletzungen in der Mitte beider Handflächen. Es beginnt normalerweise auf einer Handfläche und betrifft dann auch die andere Handfläche und die Fliege Fingerflächen. Hyperkeratotisch Pflanze In manchen Fällen kann eine Dermatitis auftreten. [1–3].
Patienten berichten in der Regel über Juckreiz. Risse, falls vorhanden, kann schmerzhaft sein [1,3]. Sie existieren nicht Vesikel oder Pusteln. Nagel sind nicht betroffen [2,3].
Schmerzhafte Risse bei hyperkeratotischer Palmardermatitis
Schmerzhafte Risse.
Psoriasiforme Hyperkeratose.
Schmerzhafte Risse.
Wie wird eine hyperkeratotische Palmardermatitis diagnostiziert?
Eine hyperkeratotische Palmardermatitis wird klinisch diagnostiziert. Die Herausforderung besteht darin, zwischen den möglichen Ursachen für Palmar zu unterscheiden. Hyperkeratose. Zu den Untersuchungen können gehören:
- Hautabschürfungen, Mikroskopieund Kultur (siehe Labortests auf Pilze Infektion) um eine mögliche Pilzinfektion (Tinea manuum) auszuschließen
- Patch Tests zum Ausschluss einer allergischen Kontaktdermatitis [2]
- Haut Biopsie - beachten Sie, dass Histopathologie kann eine palmare Psoriasis nicht zuverlässig von einer hyperkeratotischen palmaren Dermatitis unterscheiden [6].
Welches ist das Differenzialdiagnose bei hyperkeratotischer Palmardermatitis?
Mehrere Hauterkrankungen können mit einer hyperkeratotischen Palmardermatitis verwechselt werden.
Palmar Psoriasis
- Art der Psoriasis Rahmen Bei der hyperkeratotischen Palmardermatitis fehlt es in der Regel [4].
- Hyperkeratotische Palmar-Dermatitis juckt normalerweise stärker als Palmarsopsoriasis [3,7].
Irritierend Kontaktdermatitis
- Eine irritative Kontaktdermatitis ist durch eine negative Vorgeschichte der Exposition gegenüber relevanten Reizstoffen ausgeschlossen.
- Eine irritative Kontaktdermatitis verläuft in der Regel geringfügig gelegen und nicht gut abgegrenzt [2].
Allergische Kontaktdermatitis
- Chronisch Eine allergische Kontaktdermatitis der Hände stellt sich als verdickte, schuppige, rissige Dermatitis dar, die schwer von einer hyperkeratotischen palmaren Dermatitis zu unterscheiden sein kann. [8].
- Patch-Tests können a erkennen Allergen, wie Nickel, Chromat, Formaldehyd, Methyldibromglutaronitril und Sesquiterpenlactonmischung [4,9].
Atopische Dermatitis
- Bei der atopischen Dermatitis der Hand können hyperkeratotische Phasen auftreten.
- Im Gegensatz zur atopischen Dermatitis handelt es sich bei der hyperkeratotischen Palmardermatitis umschriebenund setzt später ein als die atopische Dermatitis (die normalerweise im Säuglings- und Kindesalter beginnt) [5].
Flechte Simplex Chronisch
- Lichen simplex verursacht meist starken Juckreiz.
- Eine Verbesserung des Lichen simplex ist bei hyperkeratotischer Palmardermatitis wahrscheinlicher. aktuell Kortikosteroide [5].
Ringwurm-Infektion
- Tinea manuum ist in der Regel einseitig.
- Sie wird häufig mit Tinea pedis und Tinea unguium in Verbindung gebracht.
- Ergebnisse der Ringelflechte diffus Abschälen oder Abschälen der Handfläche statt umschriebener Hyperkeratotik Platten [7].
Weitere zu berücksichtigende Bedingungen sind:
- Lichen planus
- Pityriasis rubra pilaris
- Lupus erythematodes
- Keratoderma blenorrhagicum (Reiter Syndrom)
- Syphilis
- Kruste Krätze
- Keratoderma climactericum
- Palmarmycosis fungoides
- Paraneoplastische Akrokeratose.
Was ist die Behandlung einer hyperkeratotischen Palmardermatitis?
Im Vergleich zu anderen Subtypen des Handekzems topisch Formulierungen sind bei hyperkeratotischer Palmardermatitis weniger wirksam, was zu einem höheren Bedarf führt systemisch Behandlung [11]. Acitretin hat sich bei der Behandlung der hyperkeratotischen Palmardermatitis als wirksam erwiesen und ist oft in relativ niedrigen Dosen hilfreich. [12].
Allgemeine Maßnahmen
- Bei allen manuellen Arbeiten und bei allen Nassarbeiten sind geeignete Schutzhandschuhe zu verwenden.
- Schutzhandschuhe sollten intakt, innen sauber und trocken sein und möglichst kurze Zeit getragen werden.
- Bei einer Tragedauer von mehr als 10 Minuten sollten Baumwollhandschuhe darunter getragen werden.
- Vermeiden repetitiv Händewaschen.
- Verwenden Sie ein seifenfreies Reinigungsmittel und stellen Sie sicher, dass die Hände nach dem Waschen vollständig trocken sind.
- Beachten Sie, dass Sahne Reiniger sind nicht antimikrobiell; Seife und Wasser oder ein Desinfektionsmittel werden zum Händewaschen benötigt, um zu zerstören Krankheitserreger wie das für COVID-19 verantwortliche SARS-CoV-2-Virus.
Topische Behandlungen
Zu den topischen Behandlungsmöglichkeiten für hyperkeratotische Palmardermatitis gehören:
- Erweichungsmittel, insbesondere fettige Weichmacher, die nachts und möglicherweise darunter aufgetragen werden Okklusion mit Baumwollhandschuhen
- Topische Kortikosteroide
- Topisches Calcineurin Inhibitoren
- Calcipotriol Salbe
- Keratolytisch Agenten
- Kohlenteer.
Physiotherapie
Zu den physikalischen Therapien bei hyperkeratotischer Palmardermatitis gehören:
- UVB-Phototherapie
- PUVA-Badewasser.
Systemische Therapie
Zu den systemischen Therapien der hyperkeratotischen Palmardermatitis gehören:
- Acitretin
- Cyclosporin
- Methotrexat
Was ist das wahrscheinliche Ergebnis einer hyperkeratotischen Palmardermatitis?
Hyperkeratotische Palmar-Dermatitis neigt dazu, einen stabilen chronischen klinischen Verlauf zu verfolgen. Eine spontane Auflösung ist selten [5]. Die Behandlung mit Acitretin kann über einen Behandlungszeitraum von vier Wochen zu einer deutlichen Linderung der Symptome führen. [12,13]. Es hat sich gezeigt, dass diese Verbesserung bestehen bleiben für fünf Monate nach Acitretin-Entzug [13].