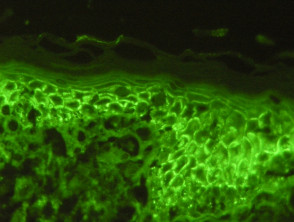
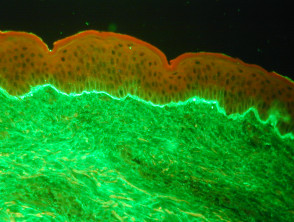
Was ist direkt Immunfluoreszenz?
Direkte Immunfluoreszenz (DIF) ist eine im Labor verwendete Technik zur Diagnose von Erkrankungen der Haut, der Nieren und anderer Organsysteme. Auch als direkter Immunfluoreszenztest oder primär Immunfluoreszenz.
DIF impliziert die Anwendung von Antikörper–Fluorophor konjugieren Moleküle zu Patientengewebeproben von Biopsien. Diese Antikörper-Fluorophor Konjugate abnormales Ziel Stuhlgang von Protein im Gewebe des Patienten. Wenn das Fluorophor Licht ausgesetzt wird, sendet es seine eigene Lichtfrequenz aus, gesehen mit a Mikroskop. Das besondere Färbemuster und die Art der Abnormalität Protein Erklärung die in der Gewebeprobe zu sehen sind, helfen bei der Diagnose der Krankheit.
Direkte Immunfluoreszenz zur Diagnose von Hauterkrankungen
DIF ist nützlich bei der Diagnose von Verdacht Autoimmun Krankheit, Bindegewebe Krankheiten und Vaskulitis. Die in Gewebeproben beobachteten Färbungsmuster können spezifisch für eine Krankheitsentität sein oder müssen mit der Klinik und interpretiert werden histologisch Empfehlungen.
Autoimmun ausgelassen Krankheiten
DIF ist nützlich bei der Diagnose der folgenden bullösen Autoimmunerkrankungen:
- Pemphigus vulgaris
- Pemphigus foliaceus
- Paraneoplastisch Pemphigus
- Immunoglobulin (Ig) Ein Pemphigus
- Bullöses Pemphigoid
- Gestationspemphigoid
- Schleimig MembranpemphigoidNarben Pemphigoid)
- Erworbene Epidermolysis bullosa
- Bullös systemisch Lupus erythematodes (SLE)
- Linear Bullöse IgA-Krankheit
- Dermatitis Herpetiformis.
Bindegewebserkrankungen
DIF ist nützlich für die Diagnose der folgenden Bindegewebserkrankungen:
- Systemischer Lupus erythematodes, scheibenförmigund subakut Haut- Formen)
- Neugeborene Lupus erythematodes
- Systemisch Sklerose
- Gemischte Bindegewebserkrankung
- Dermatomyositis.
Vaskulitis und andere Erkrankungen
DIF ist nützlich für die Diagnose von Hautvaskulitis und einigen anderen Arten von entzündlich Hautkrankheit:
- Kleines Boot (Überempfindlichkeit) Vaskulitis
- Henoch - Schönlein lila
- Lichen planus
- Porphyrie spät kutan
- Einige unerwünschte Hautreaktionen auf Medikamente
- Lichtempfindlichkeit Eruptionen
Die Seite von Biopsie
Der optimale Ort für eine Hautbiopsie hängt von der vermuteten Krankheit ab.
- Autoimmune bullöse Krankheiten: nimmt ein normales Aussehen an perilesional Haut innerhalb von 1 cm von a Bulla. Vermeiden Sie diese Stellen nach Möglichkeit, da bei Proben der unteren Extremitäten falsch negative Ergebnisse auftreten können.
- Bindegewebserkrankungen: Die Biopsie sollte aus a entnommen werden Verletzung (oft in sonnenexponierten Bereichen), idealerweise älter als 6 Monate, aber immer noch aktiv. Eine zusätzliche Probe wird häufig an einem sonnengeschützten Ort entnommen.
- Vaskulitis: Für beste Ergebnisse nehmen Sie a Punktionsbiopsie oder eine tiefeRasierbiopsie von einer Verletzung, die weniger als 24 Stunden alt ist.
Eine andere routinemäßige Hämatoxylin-Eosin (H & E) -Biopsie wird normalerweise durchgeführt. Histologie. Beachten Sie, dass sich die optimale Biopsiestelle und der erforderliche Zeitraum für diese Beispiele unterscheiden.
- Autoimmune bullöse Krankheiten: lösche a Vesikel oder Biopsie des Randes einer Bulla.
- Vaskulitis: Wählen Sie a Zweck Verletzung von weniger als 72 Stunden Dauer.
Transport und Lagerung der Biopsieprobe
Proben für DIF sollten nicht in Formalin gegeben werden, da dies die Proteine verändert und die Genauigkeit der Ergebnisse erheblich verringert. Transportieren Sie die Probe so schnell wie möglich ins Labor. Zu den Optionen für den Transport der Probe gehören:
- Platziert in a Kochsalzlösung-getränkte Gaze
- In Kochsalzlösung Lösung
- In speziellen Medien (z. B. Michel- oder Zeus-Medien)
- In flüssigem Stickstoff eingefroren (Probe darf nicht auftauen).
Jedes Labor hat seine eigenen Protokolle. Proben in Salzlösung können produzieren höher Empfindlichkeit gegenüber anderen Medien bei Verarbeitung innerhalb von 24 bis 48 Stunden.
Was passiert mit der Probe im Labor?
DIF kann auf einem Automaten oder manuell durchgeführt werden. Das Verfahren umfasst zuerst die Herstellung von Gefrierschnitten und dann die Durchführung einer Immunfluoreszenz.
Gefrierschnitte vorbereiten
- Eine Nadelbiopsie wird mit in Kochsalzlösung getränkter Gaze ins Labor transportiert.
- Die Probe wird in a gelegt Gel.
- Flüssiger Stickstoff wird verwendet, um die Probe und das Gel einzufrieren.
- Die gefrorene Probe ist im gefrorenen Gel enthalten.
- Die Probe kann etwa eine Woche in flüssigem Stickstoff gelagert werden.
- 4-6 Mikrometer dicke Scheiben werden geschnitten.
Gefrierschnitte vorbereiten
Nadelbiopsie auf in Kochsalzlösung getränkter Gaze
Gelprobe
Lagerung von flüssigem Stickstoff
Gefrorene Probe
Probe in flüssigem Stickstoff
Schneiden Sie dünne Hautscheiben
Durchführen einer direkten Immunfluoreszenz
- Es werden fünf oder sechs Folien erstellt. jeder für einen anderen Reagens. Ein Objektträger wird für die normale H & E-Färbung verwendet.
- Mit einem speziellen Stift wird ein Umfang gezeichnet, der beibehalten werden soll Reagenzien innerhalb der Folien.
- Die Objektträger werden gewaschen.
- Die Reagenzien sind zusammengesetzt.
- Die Reagenzien (Antikörper-Fluorophor-Konjugate an IgG, IgM, IgA, ergänzen C3-Protein und bei Bedarf Fibrinogen) werden auf die Folien fallen gelassen und die Folien werden einige Zeit im Dunkeln gelassen.
- Die Objektträger werden erneut in Lösung gewaschen.
- Glasabdeckungen werden auf die Objektträger gelegt.
Durchführen einer direkten Immunfluoreszenz
Es werden fünf Folien erstellt
Ein spezieller Stift wird verwendet
Objektträger in Lösung gewaschen
Vorbereitung der Reagenzien
Reagenzien
Das Reagenz fiel auf Objektträger
In Lösung waschen
Bereiten Sie das Deckglas vor
Glasabdeckung
Interpretation der direkten Immunfluoreszenz
Die hergestellten Immunfluoreszenz-Objektträger werden von a untersucht Pathologe um primäre Immunablagerungsstellen (falls vorhanden), Immunglobulinklassen oder andere Immunablagerungsklassen und Ablagerungsmuster zu bestimmen. Die Färbungsmuster können in fünf Gruppen eingeteilt werden:
- Interzellulär Oberflächenfärbungsmuster (ICS)
- Linear Basalmembran Zone (BMZ) Muster
- Körnig BMZ-Muster
- Zotteliges BMZ-Muster
- Gefäß und andere Muster.
Immunfluoreszenzmuster bei Hauterkrankungen
Pemphigus vulgaris
Pemphigus foliaceus
Bullöses Pemphigoid
C3 im Bereich der Basalmembran
Gefäßfärbung
Bullöse Dermatose durch lineares IgA
Beispiele für Färbemuster
- Färbemuster des Interzellularraums (Hühnerdraht), Pemphigus vulgaris.
- Färbemuster des Interzellularraums (Hühnerdraht), Pemphigus foliaceus.
- Lineare Ablagerung von IgG im Bereich der Basalmembran, bullöses Pemphigoid.
- Lineare Ablagerung von IgA im Bereich der Basalmembran, lineares bullöses IgA Hautkrankheit.
- Gefäßfärbungsmuster in dermal IgM-Gefäße.
- Granulare Ablagerung von C3 im Bereich der Basalmembran
Färbungsmuster spezifischer Hautkrankheiten
Pemphigus vulgaris
- ICS IgG Standard (90-100%) oder C3
Pemphigus foliaceus
- ICS IgG oder C3 Standard
Paraneoplastischer Pemphigus
- Schwaches ICS-Muster
- BMZ IgG linear oder körnig oder C3
- Manchmal, Lichenoid Veränderung
Pemphigus IgA
- ICS mit IgA
Bullöses Pemphigoid
- Lineares BMZ mit IgG und lineares BMZ mit C3
Schleimhaut Pemphigoid (Narbenpemphigoid)
- Lineares BMZ mit IgG, C3 und IgA
Erworbene Epidermolysis bullosa
- Lineares BMZ IgG und C3
- Manchmal lineares BMZ IgA oder IgM
Dermatitis herpetiformis
- Granulares BMZ mit IgA
- Manchmal BMZ C3 körnig
- Selten körniges BMZ IgG und M3
Lupus erythematodes
- Systemischer Lupus erythematodes
- Granulares BMZ-IgG, IgM, IgA, C3
- Gesprenkelt epidermal Kerne IgG-Muster (10-15%)
- Discoid Lupus erythematodes
- Granulares BMZ IgG, IgM
- IgM- und IgA-Zytoidkörper
- Subakuter Hautlupus erythematodes
- Granulares BMZ-IgG, IgM, C3
- Epidermal intrazytoplasmatisch IgG-Partikelablagerung
- Zytoidkörper IgM, IgA
Systemische Sklerose
- BMZ körniges IgM
- Gepunktete Ablagerung epidermaler Kerne (20%)
Gemischte Bindegewebserkrankung
- Granular BMZ (15%)
- IgG-gesprenkeltes epidermales Kernmuster (46-100%)
Dermatomyositis
- Granulares IgM, IgG, C3
- Zytoidkörper IgM, IgA
Lichenoidreaktionen (Lichen planus, Arzneimittelreaktionen und Photodermatose)
- Shaggy BMZ Standard für Fibrinogen
- Zytoidkörper IgM, IgA
Porphyrie kutan spät
- Hautgefäße: dichte kontinuierliche Färbung IgG, IgA, C3
- Granular BMZ C3, IgM
- Lineares BMZ IgG, IgA
Vaskulitis
- Starke Hautgefäße IgM, IgG, C3, Fibrinogen
Henoch-Schönlein-Purpura
- Starke IgA-Hautgefäße
Wie zuverlässig sind direkte Immunfluoreszenzergebnisse?
Der DIF-Test ist mäßig empfindlich bei der Erkennung einer Vielzahl von Krankheiten. Die Sensitivität für DIF nähert sich 100% für die Pemphigus-Gruppe von Krankheiten, und es wurde berichtet, dass die Sensitivität für bullöses Pemphigoid 55 bis 96% beträgt. Eine Studie an zehn Patienten mit Henoch-Schönlein-Purpura und neun mit Lupus erythematodes zeigte bei allen Patienten positive DIF-Tests.
Die Anzahl der falsch negativen Ergebnisse mit DIF hängt von der Qualität der Probe, der Laborverarbeitung und davon ab, ob der Patient behandelt wurde oder nicht. Gründe für falsch negative Ergebnisse sind:
- Eine falsche Biopsiestelle
- Mangel an Epidermis bei Biopsien und anderen technischen Fehlern
- Längere Lagerung der Probe vor dem Transport ins Labor.
- Photobleichen und andere Laborfehler
- Der Patient befindet sich in einer aktiven immunmodulatorischen Behandlung.