¿Qué es una espondiloartropatía?
La espondiloartropatía se refiere a un grupo de cinco seronegativo opruiend reumatisch trastornos relacionados con la enfermedad manifestatie Y genetisch gevoeligheid [1]. Las espondiloartropatías incluyen:
- Spondyloartritis ankylopoetica
- Psoriatisch artritis
- Artritis reactiva
- Artritis enteropática (artritis asociada con enfermedad inflamatoria intestinal)
- Espondiloartropatía indiferenciada.
La espondiloartropatía también se llama espondiloartritis.
¿Quién padece espondiloartropatía?
La espondilitis anquilosante afecta a 0,1 a 1,4% de los caucásicos. Es tres veces más común en hombres que en mujeres. La espondilitis anquilosante se presenta comúnmente en varios miembros de una familia. Aproximadamente el 95% de las personas afectadas por espondilitis anquilosante portan el tejido antigeen humano witte bloedcel antígeno B27 (HLA-B27), que se asocia con afecciones inflamatorias.
Las espondiloartropatías que se asocian con menos frecuencia con HLA-B27 son la artritis psoriásica y la artritis reactiva, la overwicht de los cuales es alrededor del 2% en la población general [2].
¿Qué causa la espondiloartropatía?
de exacte etiologie Y pathogenese de las espondiloartropatías es indeterminado. Existe evidencia clara de que los antecedentes genéticos y los factores ambientales desencadenan pro-inflammatoir cytokinen, y estos conducen a una mayor susceptibilidad a las espondiloartropatías [2]. Existe un vínculo estrecho entre la espondilitis anquilosante, la psoriasis y la enfermedad de Crohn. Este enlace sugiere que la patogénesis de la espondilitis anquilosante implica una reacción inmune en el intestino o la piel que puede estar influenciada por las respuestas microbianas [3].
¿Cuáles son las características clínicas de la espondiloartropatía?
Los síndromes de espondiloartropatía se caracterizan por axiaal artritis (que afecta la zona lumbar) o perifere artritis (que afecta las muñecas, los tobillos, las rodillas y los codos).
- Los pacientes generalmente se quejan de dolor de espalda inflamatorio en la columna vertebral o las articulaciones sacroilíacas (que conectan la columna vertebral, las caderas, y el sacro).
- El inicio del dolor de espalda suele ser antes de los 45 años. [2].
- La artritis periférica puede afectar articulaciones grandes y pequeñas en un asymmetrisch Patroon.
Los pacientes también pueden presentar:
- Entesitis (sensibilidad en el lugar donde los tendones y ligamentos se unen al hueso) y dolor en el talón
- Tenosinovitis (ontsteking e hinchazón alrededor de un tendón)
- Dactilitis (hinchazón de todo el cijfer; es decir, el 'dígito de la salchicha')
- Extraarticular demonstraties (síntomas no relacionados con las articulaciones; por ejemplo, piel uitslag, enfermedad inflamatoria intestinal y uveïtis)
- Una asociación inmunogenética con el antígeno HLA-B27 [4,5].
¿Cuáles son las afecciones de la piel asociadas con la espondiloartropatía?
La artritis psoriásica está fuertemente asociada con chronisch nummerplaat soriasis. La artritis psoriásica se desarrolla con mayor frecuencia después de la psoriasis, pero la artritis puede preceder o acompañar a la enfermedad de la piel. Los pacientes con artritis psoriásica suelen tener antecedentes familiares de psoriasis y es más probable que tengan nagel psoriasis que los pacientes psoriásicos sin artritis psoriásica [6].
Los cambios en la piel incluyen:
- erythemateus platen con un blanco plateado schaal
- Enfermedad de las uñas (manchas de aceite, steeky desmoronándose)
- Steriel puisten.
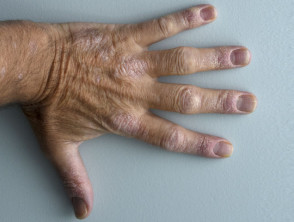
Psoriasis en un paciente con espondilitis anquilosante
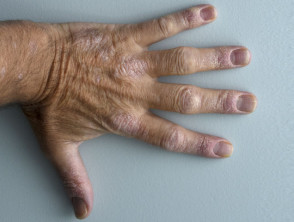
Psoriasis en la mano dorsal
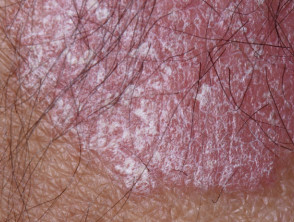
Placa psoriásica
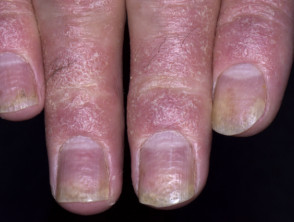
nagel psoriasis
La artritis enteropática puede presentarse con:
- mondeling zweren
- Erytheem knotsum
- pyodermie gangrenoso [5].
mucocutaan manifestaciones de la artritis reactiva (asociada con clamidia infectie) incluyen:
- Úlceras bucales
- keratodermie blennorrhagicum (un indoloro papulosquameus uitslag en las palmas o plantas)
- Circinar balanitis (blaasjes o ulceraciones superficiales en el glande del pene)
- Manifestaciones ungueales con picaduras y onycholyse of subunguaal keratose [1,5].
¿Cuáles son las complicaciones de la espondiloartropatía?
Las complicaciones de la espondiloartritis axial incluyen reducción de la densidad mineral ósea, fracturas, neurologisch manifestaciones, y nier enfermedad. La densidad mineral ósea baja se observa comúnmente durante los primeros 10 años de la enfermedad. Las fracturas de columna pueden resultar en kabel lesiones o espinales zenuw compresión.
Rara vez, glomerulopatía, immunoglobuline A nefropatía y renal amyloïdose ocurrir en espondilitis anquilosante [7].
¿Cómo se diagnostica la espondiloartropatía?
Las espondiloartropatías se diagnostican según los criterios de clasificación de la Assessment of Spondyloarthritis International Society (ASAS) [8]. Estos criterios solo se aplican a pacientes menores de 40 años o aquellos con dolor de espalda inflamatorio durante más de 3 meses. Los criterios incluyen imágenes, estado de HLA-B27 y las características de la espondiloartropatía.
Las imágenes típicamente incluyen radiografías simples y magnetische resonantie beeldvorming. La sacroileítis (inflamación de la parte inferior de la columna) en la radiografía simple es específica de las espondiloartropatías. Pueden pasar varios años antes de que la sacroileítis sea visible en las imágenes.
Las evaluaciones de laboratorio deben incluir un hemograma completo, un panel metabólico completo y erytrocyt sedimentatiesnelheid (ESR) of C-reactief eiwit (CRP). La VSG y la PCR están elevadas en aproximadamente el 50% de los pacientes con espondiloartropatía. La PCR elevada es un buen predictor de la progresión radiográfica y una mejor respuesta a tumor necrose factorTNFa) remmers [2].
Welke is de differentiële diagnose para la espondiloartropatía?
El diagnóstico diferencial de las espondiloartropatías se basa en la verdeling de las articulaciones afectadas.
Enfermedad axial
Los diagnósticos diferenciales a considerar incluyen:
- Dolor de espalda mecánico: suele ser breve y con antecedentes de una lesión específica.
- fibromyalgie Y spierpijn - hay una falta de cambios de imagen y una respuesta mínima a ontstekingsremmend behandeling
- Fractura por compresión vertebral: esto ocurre en pacientes con baja masa ósea debido a osteoporosis o antecedentes trauma.
- Osteítis condensante ilii: esta es una radiologisch hallazgo que ocurre en mujeres que han tenido más de un hijo y muestra sclerose en la parte ilíaca de la articulación sacroilíaca
- Bekend Middellandse Zee koorts - estos pacientes pueden ontwikkelen dolor de espalda, artritis periférica y sacroileítis en las imágenes; Pueden distinguirse clínicamente a través de sus antecedentes familiares de fiebre mediterránea familiar. [2].
Enfermedad de las articulaciones periféricas
Los diagnósticos diferenciales a considerar incluyen:
- Artritis reumatoide: esto es symmetrisch y artritis poliarticular con cambios radiográficos, que es positivo para factor reumatoide y anti-citrulinado peptide antistoffen
- artrose - donde los síntomas empeoran con la actividad
- Behcet syndroom - un asimétrico, no-erosief artritis que se observa con mayor frecuencia en los descendientes de quienes vivieron a lo largo de la antigua ruta de la seda desde el este de Asia hasta el Mediterráneo
- Cristalino artropathie (gota): es típicamente una artritis monoarticular e intensamente inflamatoria que afecta los pies
- Sarcoidosis - una scherp polyartritis que generalmente involucra al zachte stof alrededor de las articulaciones (periartritis) junto con eritema nudoso y uveítis aguda [7].
¿Cuál es el tratamiento de la espondiloartropatía?
El objetivo del tratamiento de las espondiloartropatías es mejorar la función, disminuir el dolor y reducir el riesgo de complicaciones. El manejo debe incluir intervenciones en el estilo de vida, incluido un programa de ejercicios para mantener la postura, la fuerza y el rango de movimiento. Los pacientes también deben ser monitoreados para detectar osteoporosis y alentarlos a dejar de fumar.
Steroïdeloze ontstekingsremmers (NSAID's) se consideran el tratamiento de primera línea para la espondilitis anquilosante axial. Son bastante efectivos, reducen el dolor, la sensibilidad y la rigidez en el 80% de los pacientes. Los pacientes que no responden a los AINE pueden beneficiarse de losTNF-alfa terapia, como infliximab, etanercept o adalimumab. Estos pueden reducir la inflamación articular periférica y espinal de la espondilitis anquilosante y controleren síntomas extraarticulares.
Los fármacos antirreumáticos modificadores de la enfermedad (FAME) incluyen sulfasalazina y metotrexato. Intra-articular corticosteroïde las inyecciones tienen un beneficio modesto para la artritis periférica [9].
El tratamiento para la artritis psoriásica se dirige a las articulaciones y la piel. verwondingen. La terapia anti-TNF-alfa para la artritis psoriásica ha sido un avance significativo, lo que resulta en una mejora significativa en los síntomas y un retraso en la progresión de la enfermedad. Secukinumab, un antiinterleukine-17A monoklonaal antilichaam, es eficaz en el tratamiento de la psoriasis y la artritis psoriásica.
El manejo de la artritis reactiva implica evaluar y tratar una infección activa. Clamidia infecties debe tratarse con antibióticos. No hay evidencia que apoye el uso de antibióticos para el tratamiento de urogenitaal o formas entéricas de artritis reactiva. Los AINE en dosis altas también se utilizan para tratar a pacientes con artritis reactiva. Se suele utilizar indometacina 50 a 75 mg dos veces al día. Aanhoudend La artritis reactiva puede responder a FAME, como sulfasalazina, azatioprina o metotrexato. [9].
artritis enteropática también es tratado con AINE y ciclooxigenasa-2 inhibidores, pero éstos pueden causar brotes de enfermedad inflamatoria intestinal. Los DMARD son beneficiosos para la afectación gastrointestinal y articular. Se pueden usar agentes anti-TNF si fallan los FARME tradicionales; Sin embargo, ha habido casos raros de enfermedades inflamatorias del intestino. neerslag por etanercept. La colectomía total (extirpación del colon afectado) no mejora la afectación axial en la enfermedad inflamatoria intestinal [5].
¿Cuál es el resultado de la espondiloartropatía?
La progresión de la espondilitis anquilosante es muy variable. Puede resultar en la fusión de las articulaciones sacroilíacas y la columna vertebral, también conocida como "columna de bambú". Pacientes que tienen episodios frecuentes de iritis, compromiso de la cadera en el momento de la presentación, compromiso de articulaciones periféricas y marcadores inflamatorios altos en baseren tienden a tener una peor voorspelling [10].
Al menos el 20% de los pacientes con artritis psoriásica desarrollarán una enfermedad grave e incapacitante. Hasta un 7% de estos pacientes pueden requerir cirugía articular, siendo la más común la artroplastia de cadera. [11].
Aproximadamente el 50% de los pacientes con artritis reactiva pueden esperar que los síntomas se resuelvan en los primeros 6 meses; sin embargo, del 30 al 50% desarrollará artritis crónica [12].
El pronóstico de la artritis enteropática está determinado por la gravedad de la enfermedad intestinal subyacente. Los pacientes con enfermedad inflamatoria intestinal bien controlada rara vez desarrollan artritis enteropática grave. [5].