Wat is het immuunsysteem?
Het immuunsysteem bestaat uit cellen, moleculenen structuren die het lichaam tegen de huid beschermen. infecties en weefselschade monitoren [1].
Immuunreacties kunnen worden onderverdeeld in: aangeboren immuniteit en adaptieve immuniteit.
Aangeboren immuniteit
Aangeboren immuniteit beschrijft wijd verspreid maatregelen om uzelf te beschermen infectie. Waaronder:
- Fysieke barrières, zoals huid en slijm- membranen, die het meeste tegenhouden micro-organismen binnenkomen [2]
- Witte bloedcellen, zoals macrofagen, die micro-organismen herkennen en chemicaliën vrijgeven om anderen te stimuleren en aan te trekken immune cellen
- neutrofielen, die binnendringende micro-organismen omhullen en verteren via een proces dat wordt genoemd fagocytose (mobiele telefoon 'aan het eten').
Aangeboren immuunreacties gaan vaak gepaard met ontsteking [3].
Adaptieve immuniteit
Adaptieve immuniteit beschrijft langzamere immuunreacties, inclusief de productie van immuuncellen die produceren antistoffen om een bepaald doel te targeten en te verwijderen micro-organisme [1].
- Bij celgemedieerde immuniteit Jij lymfocyten geproduceerd die geconditioneerd zijn om te elimineren intracellulair ziekteverwekkers (virussen en bacteriën) [4].
- Bij humorale immuniteit is antilichaam-producent B-lymfocyten omgaan met extracellulaire pathogenen (bacteriën in a polysacharide capsule) [4].
Adaptieve immuniteit resulteert in de productie van geheugen-T-lymfocyten (cellen die zijn gevonden antigeen en ‘ervaring’ hebben in het bestrijden van infecties) en B-lymfocyten (die antilichamen produceren) die specifiek een bepaalde infectie kunnen aanvallen. Deze lymfocyten blijven circuleren en herkennen en elimineren het specifieke virus of de bacterie snel wanneer ze de volgende keer worden aangetroffen. [3].
Wat is auto-immuniteit?
Auto-immuniteit is een immuunreactie tegen zichzelf waarbij meestal T- en B-lymfocyten betrokken zijn. eiwit De structuur waarop T- en B-lymfocyten zich richten, wordt genoemd auto-antigeen [3].
Auto-immuniteit kan tot gevolg hebben auto immuun ziekte met weefselbeschadiging of veranderd fysiologisch functie. Auto-immuunreacties kunnen ook optreden zonder ziekte te veroorzaken. [3].
Antilichamen die reageren tegenantigenen Ze worden genoemd auto-antilichamen. Bij sommige auto-immuunziekten zijn auto-antilichamen de directe oorzaak van weefselschade. In andere gevallen kunnen auto-antilichamen aanwezig zijn zonder laesies te veroorzaken. [5].
Voorbeelden van auto-immuunziekten zijn onder meer:
- De ziekte van Graves (een oorzaak van hyperthyreoïdie)
- reumatoïde artritis
- Insuline–afhankelijk suikerziekte
- Meerdere sclerose
- systemisch lupus erythematodes [1].
Auto-immuun huidziekten
Reumatoïde artritis
Systemische lupus erythematosus
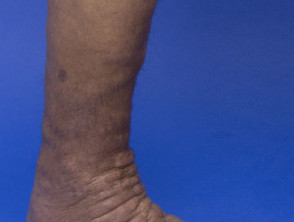
Pretibiaal myxoedeem bij thyrotoxicose
Auto-immuun blaarvorming huidziekten omvatten:
- Pemphigus vulgaris en andere vormen van pemphigus
- bulleus pemfigoïd en andere vormen van pemfigoïd
- Verworven epidermolysis bullosa
- Dermatitis herpetiformis.
Auto-immuunziektes met blaarvorming
pemphigus foliaceus
bulleuze pemfigoïd
herpetiforme dermatitis
Auto-immuniteit en ontregeling van het immuunsysteem dragen ook bij aan veel huidziekten, zoals:
- systemische sclerose
- dermatomyositis
- Psoriasis
- vitiligo
- alopecia areata
- Lichen sclerosus.
Auto-immuun huidziekten
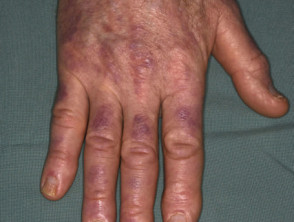
Gottron-papels bij dermatomyositis
Gelokaliseerde vitiligo
Extragenitale lichen sclerosus
Wie krijgt auto-immuunziekten?
Auto-immuunziekten treffen ongeveer 5% van de bevolking [3].
- De meeste auto-immuunziekten komen vaker voor bij vrouwen. [3].
- Mensen met een familiegeschiedenis van auto-immuunziekten hebben een hoger risico ontwikkelen op zichzelf een auto-immuunziekte [6].
- Sommige onderzoeken tonen aan dat auto-immuunziekten vaker voorkomen bij patiënten uit hogere sociaal-economische groepen en noordelijke breedtegraden [3].
- Auto-immuunziektes met blaarvorming zijn zeldzaam en komen redelijk vergelijkbaar voor bij zowel mannen als vrouwen [7].
Wat veroorzaakt auto-immuunziekten?
Auto-immuunziekte treedt op wanneer reacties die normaal gesproken auto-immuniteit voorkomen falen [5]. Er zijn verschillende beschermingsmechanismen.
- Rijping van T-lymfocyten in de thymus (a lymfoïde orgaan dat zich tussen de longen bevindt waar de T-cellen ontwikkelen en volwassen) worden geëlimineerd als ze er krachtig tegen reageren autoantigenen [3].
- Circulerende regulerende T-cellen onderdrukken de immuunreacties [5].
- B-lymfocyten die sterk reageren op auto-antigenen kunnen lijden ontvanger bewerk en wijzig uw B-celreceptoren [5].
- T- en B-lymfocyten in de bloedsomloop hebben co-stimulatie door andere immuuncellen nodig om te activeren [5].
De exacte oorzaak van een bepaalde auto-immuunziekte wordt vaak niet volledig begrepen. Risicofactoren voor veel auto-immuunziekten zijn onder meer genetisch factoren, infecties, hormonen en medicijnen.
- Genetische factoren zijn meestal polygeen (d.w.z. meervoudig). genen combineren om het risico te vergroten) [1].
- Infecties kunnen een auto-immuunproces in gang zetten door een auto-antigeen na te bootsen of door co-stimulerende moleculen te vergroten [1].
- Genen in de Y chromosoom kan mannen beschermen tegen auto-immuunziekten, en oestrogeen kan een rol spelen bij het vergroten ervan gevoeligheid van vrouwen aan auto-immuunziekten [1].
- Bepaalde medicijnen (bijvoorbeeld penicillamine, captopril en vancomycine) kunnen dit veroorzaken neerslag Pemphigus vulgaris en pemphigus foliaceus [8].
Goed opgezette onderzoeken hebben geconcludeerd dat er geen bewijs is dat vaccins auto-immuunziekten veroorzaken [5].
Auto-immuunziektes met blaarvorming
De auto-immuunoorzaak van dit type huidblaren wordt bevestigd door positieve directe tests. immunofluorescentie microscopie het onthullen van de uitspraak van antistoffen in de huid.
pemphigus
Pemphigus is een groep zeldzame blaaraandoeningen die worden veroorzaakt door circulerende auto-antilichamen die zich binden aan toetreding moleculen in de huid, die veranderen keratinocyten van vastlopen, veroorzaken intra-epidermaal blaren [9]. De belangrijkste soorten pemphigus zijn pemphigus vulgaris, pemphigus foliaceus en paraneoplastisch pemphigus [9].
- Pemphigus vulgaris wordt gekenmerkt door blaren en erosies in de mond en op de huid. Er circuleren auto-antilichamen tegen desmoglein 3, een belangrijk eiwit in keratinocyten cel-celadhesie [10].
- Pemphigus foliaceus veroorzaakt oppervlakkige blaren, meestal op de romp, de hoofdhuid en het gezicht. Er zijn auto-antilichamen tegen desmogleïne-1, een molecuul dat huidcellen aan elkaar hecht [3].
- Paraneoplastische pemphigus veroorzaakt blaren en ulceratie in de mond en soms op de huid; ontstaat in verband met maligniteit, meestal een non-Hodgkin lymfoom. Meerdere auto-antilichamen die worden gezien bij paraneoplastische pemphigus omvatten antilichamen die zich richten op desmoplakine eiwitten [11].
Pemfigoïd
De pemfigoïde groep ziekten omvat bulleuze pemfigoïde, slijmvlies pemfigoïd en pemfigoïd gestationis. Pemfigoïde blaren zijn dat wel subepidermaal en worden veroorzaakt door auto-antilichamen die zich binden in het gebied van de dermaal-epidermaal
unie [9].
- Bulleus pemfigoïd treft vooral oudere mensen die zich presenteren met grote, gespannen, met vocht gevulde blaren en erosies, vaak voorafgegaan door geprikt of eczemateus platen [12]. Er zijn antilichamen tegen het bulleuze pemfigoïde antigeen (BP180). hemidesmosoom-geassocieerd eiwit betrokken bij keratinocyten basaal membraan adhesie, en tegen bulleus pemfigoïd antigeen 230 (BP230), een eiwit dat voorkomt in basaal keratinocyten [9].
- Slijmvliespemfigoïd wordt gekenmerkt door terugkerend blaren en zweren slijmvliezen, vooral in de mond en ogen, en kan ook de huid aantasten. [9]. De deling vindt lager plaats op de overgang tussen de huid en de epidermis, wat leidt tot littekens. Verschillende auto-antilichamen zijn in verband gebracht met verschillende presentaties van pemfigoïd in het slijmvlies, waaronder BP180, BP230, laminine 332, integrine alfa 6 en bèta 4, en type VII collageen.
- Pemphigoid gestationis treft vrouwen tijdens de zwangerschap of kort na de bevalling. Pemfigoïde zwangerschap begint meestal met hevige jeuk. netelroos-Ik hou van uitslag rond de navel en kan zich vervolgens verspreiden naar het gehele huidoppervlak, maar niet naar de slijmvliezen. Later gaat het meestal over in gespannen blaren die lijken op die van bulleus pemfigoïd. [13]. BP180-antilichamen kunnen worden gedetecteerd. de primair Aangenomen wordt dat de plaats van auto-immuniteit de placenta is.
Andere zeldzame blaarziekten
Dermatitis herpetiformis is een blaarvorming, jeukende huidziekte die meestal de ellebogen, knieën en billen aantast. Het wordt geassocieerd met coeliakie en de symptomen worden genezen met een glutenvrij dieet. [14]. Het wordt gekenmerkt door blaren met een subepidermale afzetting van immunoglobuline A (IgA) al neutrofiel infiltreren. Bij dermatitis herpetiformis richten antilichamen van de auto-immuunrespons zich op de huid coagulatie enzym epidermale transglutaminase [15].
Lineair bulleus IgA huidziekte is een zeer zeldzame auto-immuunziekte met blaarvorming die kan worden verworven of door geneesmiddelen kan worden geïnduceerd (bijv. vancomycine). De blaren zijn soms in ringen gerangschikt (ook wel het 'parelsnoer' genoemd). teken) [9]. Er is een subepidermale afzetting van IgA-antilichamen die zich richten op een deel van het BP180-antigeen, collageen type VII of andere basaalmembraaneiwitten.
Epidermolysis bullosa acquisita is ook zeer zeldzaam. In de klassieke vorm vormen zich blaren en erosies in kleine gebieden trauma [9]. Bij epidermolysis bullosa acquisita is de auto-immuunreactie gericht tegen collageen type VII in de huid basale membraanzone van de huid en slijmvlies.
Bulleuze systemische lupus erythematosus is een zeldzame vorm van subepidermale blaren bij een patiënt met systemische lupus erythematosus.
Hoe worden auto-immuunziekten gevonden? dermatologie gediagnosticeerd?
EEN biopsie Por lo general, es necesario para un diagnóstico definitivo de enfermedad autoinmune de la piel, aunque una apariencia característica puede sugerir una afección particular. [9].
Bloedonderzoek kan zijn:
- Pruebas de autoanticuerpos cutáneos circulantes (inmunofluorescencia indirecta) [14]
- Pruebas de anticuerpos celíacos, como anticuerpos transglutaminasa tisular IgA
- Pruebas inespecíficas para opruiend bladwijzers (bijvoorbeeld C-reactief eiwit)
- Un cribado autoinmune (p. Ej., Anti-nucleair anticuerpos).
Se pueden tomar hisopos de una ampolla rota para buscar signos de bacterieel infección o infección por virus del herpes.
Welke is de differentiële diagnose para enfermedades cutáneas con ampollas autoinmunes?
Piel con ampollas huiduitslag asociado con enfermedad sistémica puede presentarse con koorts y síntomas 'parecidos a los de la gripe' [14]. Estos trastornos pueden incluir:
- Steven – Johnson syndroom / giftig necrólisis epidérmica
- Staphylococcus scalded skin-syndroom
- Infección por varicela-zóster
- verspreid infección de herpes, eczeem herpeticum o herpes simplex in verzwakt immuunsysteem patiënten
- La forma ampollosa del lupus eritematoso sistémico
- Scherp koorts dermatosis neutrofílica.
Otros trastornos generalizados con ampollas que se presentan con síntomas de enfermedad cutánea autoinmune incluyen:
- bulleuze impetigo
- Miliaria cristalina [14].
La formación de ampollas en las membranas mucosas también es un symptoom en estas condiciones:
- Erytheem veelvormig
- Infección cutánea viral (p. Ej., Herpes simple, herpes zoster o enteroviral stomatitis)
- Aften zweren
- Síndrome de Behçet [14].
¿Cuál es el tratamiento para las enfermedades autoinmunes de la piel?
El tratamiento de las enfermedades autoinmunes de la piel depende de la afección específica.
El pénfigo y el penfigoide se tratan principalmente con corticosteroïden Y immunosuppressief tratos [16].
La dermatitis herpetiforme se trata con dapsona y una dieta sin gluten [15].