De relatie met dermatologische chirurgie
Wat zijn anticoagulantia en bloedplaatjesaggregatieremmers?
Anticoagulantia en bloedplaatjesaggregatieremmers staan algemeen bekend als ‘bloedverdunners’, hoewel ze strikt genomen het bloed niet verdunnen. Ze worden gebruikt om overmatige vorming van bloedstolsels te verminderen.
Hoe ontstaan bloedstolsels?
Bloedstolsels maken deel uit van een ingewikkelde cascade van gebeurtenissen, bekend als hemostase, dat bloedingen uit een externe of interne wond voorkomt.
- de aderen samentrekken om de bloedstroom te verminderen.
- Kleine fragmenten van bloedcellen worden genoemd bloedplaatjes Ze groeperen zich om de wond af te dichten. Ze produceren tromboxaan, dat meer bloedplaatjes naar de wond trekt.
- De wond produceert tromboplastine, wat triggert coagulatie waterval.
- Bij de stollingscascade zijn twaalf stollingsfactoren betrokken (bloed eiwitten) die converteren fibrinogeen in een netwerk van fibrine filamenten door enzym trombine.
- Vitamine K en calcium zijn ook nodig voor dit proces.
- Antitrombine voorkomt overmatige stolling, eiwit C en proteïne S.
Wat gebeurt er als de stolling excessief is?
Overmatige stolling vormt een trombus, die a. volledig kan blokkeren bloedvat en stop de normale bloedstroom. Dit staat bekend als trombose.
Er kan een deel van de trombus afbreken (a plunjer) en kan door bloedvaten reizen om een kleiner vat te blokkeren.
Bloedstolsels die zich vormen slagaders Ze bestaan voornamelijk uit bloedplaatjes met een kleine hoeveelheid fibrine. Leiden tot:
- Carrière, vergankelijk ischemisch aanval (TIA of miniberoerte)
- Hartaanval
- randapparatuur arterieel stolsel en gangreen
- Hartaanvallen in inwendige organen (bijvoorbeeld nier, milt, darm).
Bloedstolsels die zich in grotere aderen vormen, bestaan voornamelijk uit fibrine, met een klein aantal bloedplaatjes. Ze kunnen leiden tot:
- Diepe veneuze trombose (DVT)
- long embolie (LICHAMELIJKE OPVOEDING).
Waarom komen trombose en embolie voor?
Trombo-embolische ziekte ontstaat als gevolg van genetisch en verworven redenen. Deze kunnen het volgende omvatten:
- Bekend reductie van antitrombine, proteïne C of proteïne S
- Obesitas en metabolisme syndroom
- Van roken
- Trage bloedstroom door atherosclerose (cholesterol en calcium uitspraak op de slagaderwanden) of bevriezing
- Langdurige bedrust, bijvoorbeeld na een operatie of tijdens ziekte
- Ouderen orthopedisch operaties, vooral heup- en knieoperaties
- Voor langere tijd reizen met het vliegtuig of de bus
- Onregelmatige hartslag (bijv. atriale fibrillatie)
- Kunsthartklep of aangeboren hartafwijkingen
- Antifosfolipidensyndroom
- zwangerschap of oestrogeen medicatie (bijv. orale anticonceptiepil)
- Geneesmiddelen die de hemostase verhogen (bijv. tranexaminezuur, aprotinine).
Aan patiënten die vatbaar zijn voor bloedstolsels kunnen één of meer orale anticoagulantia en bloedplaatjesaggregatieremmers worden voorgeschreven om de kans op een beroerte, een hartaanval of een beroerte te verkleinen. veneuze trombose.
- Bloedplaatjesaggregatieremmers voorkomen dat bloedplaatjes aan elkaar plakken.
- Anticoagulantia werken tegen stollingsfactoren.
Het niveau van de bloedplaatjesaggregatieremmers/antistollingsmiddelen moet binnen het gewenste bereik liggen om het risico op overmatig bloeden te verminderen.
Meer over bloedplaatjesaggregatieremmers
Bloedplaatjesaggregatieremmers verbieden tromboxaan productie. Ze worden voornamelijk gebruikt om beroertes en hartaanvallen te voorkomen. Het meest voorgeschreven bloedplaatjesaggregatieremmer is een kleine dosis aspirine (Aspec®, Cartia®, Cardiprin® en andere). Andere bloedplaatjesaggregatieremmers zijn onder meer:
- Dipyridamol (Persantin®, Pytazen en anderen)
- Clopidogrel (Plavix®, Clopid® en anderen)
- Prasugrel (Effient®)
- Ticagrelor (Brilinta®)
- Ticlopidine (Ticlid®).
Aspirine remt onomkeerbaar cyclo-oxygenase-1, nodig voor prostaglandine en tromboxaan synthese. Het heeft een lange halfwaardetijd.
Clopidogrel, prasugrel, ticagrelor en ticlopidine antagoneren ADP ontvanger, onderbreken bloedplaatjes activatie en cross-linking. Deze hebben een kortere halfwaardetijd.
Meer over anticoagulantia
Anticoagulantia worden voornamelijk gebruikt om veneuze trombose te behandelen en te voorkomen en om complicaties als gevolg van atriumfibrilleren en kunstmatige hartkleppen te voorkomen. Warfarine is een synthetisch afgeleid van plantaardig materiaal, cumarine. Het gebruik van warfarine (Coumadin®, Maravan®) voor antistolling begon met de goedkeuring ervan in 1954 en heeft een belangrijke rol gespeeld bij het terugdringen van ziektecijfers Y sterfte geassocieerd met trombotische aandoeningen.
Warfarine:
- Remt vitamine K-epoxidereductase en vermindert lever synthese van vitamine K afhankelijk stollingsfactoren II, VII, IX en
- Het niveau van antistolling wordt gecontroleerd door het meten van de International Normalised Ratio (INR).
- Het wordt gemetaboliseerd door CYP2C9 en is sterk eiwitgebonden (99%), wat betekent dat veel andere medicijnen en supplementen de fysiologisch actieve dosis kunnen veranderen.
- In de noodsituatie van oncontroleerbare bloedingen bij patiënten die warfarine, vitamine K en plasma Het kan worden toegediend om de effecten ervan tegen te gaan en de INR te verlagen.
In sommige landen, bijvoorbeeld Duitsland, wordt fenprocoumon (Marcoumar®, Marcumar®, Falithrom®) gebruikt in plaats van warfarine.
Nieuwe orale anticoagulantia (NOAC's) zijn onder meer:
- Dabigatran (Pradaxa®): remt trombine (factor IIa) en voorkomt de omzetting van fibrinogeen in fibrine
- Rivaroxaban (Xarelto®): remt factor Xa, waardoor de omzetting van protrombine in trombine wordt voorkomen
- Apixaban (Eliquis®): remt factor Xa, waardoor de omzetting van protrombine in trombine wordt voorkomen.
Vergeleken met warfarine zijn deze nieuwe bloedverdunners:
- Ze zijn net zo goed of zelfs beter in het voorkomen trombo-embolie
- Een gelijk of verminderd risico op bloedingen hebben
- Er zijn momenteel geen rollback-agents beschikbaar
- Voorspelbaar zijn farmacokinetiek Y farmacodynamiek, dus de niveaus worden momenteel niet gecontroleerd
- Het heeft minder interacties met andere medicijnen. Er zijn echter enkele belangrijke interacties met cytochroom P450 3A4. remmers en inductoren, en met p-glycoproteïne remmers
- Ze hebben een kortere halfwaardetijd en tijd om maximale plasmaspiegels te bereiken.
Bloedplaatjesaggregatieremmers en natuurlijke anticoagulantia
Sommige voedingsmiddelen, supplementen en natuurlijke medicijnen hebben een antibloedplaatjes- en antistollingsactiviteit, zoals knoflook, gember, ginkgo, dong quai, moederkruid, visolie, vitamine E en vele andere. Er zijn geen laboratorium- en mensstudies van goede kwaliteit uitgevoerd op deze middelen en er is geen regelgeving voor. Voedingssupplementen en kruidengeneesmiddelen met een onzeker effect op de bloedstolling moeten worden vermeden bij het gebruik van voorgeschreven bloedplaatjesaggregatieremmers en anticoagulantia, omdat de combinatie gevaarlijk kan zijn.
Andere voedingsmiddelen en voedingssupplementen bevatten vitamine K, bijvoorbeeld kool, spruitjes, broccoli, asperges en vele andere groenten. Deze kunnen op onvoorspelbare wijze de effectiviteit van bloedplaatjesaggregatieremmers en anticoagulantia verminderen.
Welke invloed hebben bloedplaatjesaggregatieremmers en anticoagulantia op dermatologische chirurgie?
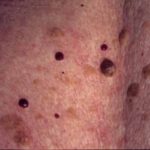
Patiënten die bloedplaatjesaggregatieremmers en anticoagulantia gebruiken, lopen een verhoogd risico op bloedingen, vooral daarna trauma. Dermatologische chirurgie bij deze patiënten kan leiden tot complicaties zoals:
- Verhoogde perioperatieve bloedingen
- Postoperatief hematoom
- Verlies van huidtransplantaat of huidflap.
Maar als patiënten vóór de operatie stoppen met het gebruik van bloedverdunners, krijgen ze te maken met complicaties die verband houden met trombose. Dit levert een dilemma op: moet antistolling worden gestaakt of voortgezet bij dermatologische chirurgie?
In het verleden gaven dermatologische chirurgen de voorkeur aan het stoppen van anticoagulantia om het risico op bloedingen te verminderen; warfarine verhoogt het risico op chirurgische bloedingen zeven tot negen keer. Echter:
- Het komt uiterst zelden voor dat een bloeding levensbedreigend is.
- Het totale aantal perioperatieve en postoperatieve bloedingen in huid operatie is zeer laag (0,89%)
- Bloedingen kunnen eenvoudig onder controle worden gehouden door elektrocoagulatie in de operatiekamer
- Een postoperatief hematoom kan poliklinisch worden behandeld.
Het is duidelijk geworden dat stopzetting van anticoagulantia kan leiden tot ernstige trombo-embolische voorvallen.
- 24% van de ondervraagde dermatologische chirurgen herinnerde zich een patiënt die een trombo-embolisch voorval had gehad.
- Retrospectieve onderzoeken hebben gemeld dat patiënten een groter risico hebben dan verwacht incidentie van cerebrovasculair ongelukken en longen embolie na het stoppen van warfarine.
Beperkte gegevens over dabigatran geven aan dat het een vergelijkbaar patroon volgt als warfarine.
Omdat de risico's op trombo-embolie groter zijn dan de kans op bloedingen, wordt het nu aanbevolen om anticoagulantia voort te zetten bij operaties met een laag risico, zoals die bij operaties. dermatologie. Deze aanbeveling kan per geval verschillen. Als u stopt met een medicijn, farmacokinetiek Y farmacodynamisch Er moet rekening worden gehouden met factoren om de synchronisatie te optimaliseren (zie onderstaande tabel).
| Warfarine | Dabigatran | Rivaroxaban | Apixaban | |
|---|---|---|---|---|
| Vida media (h) | 20–60 | 13-17 | 5-9 | 10-14 |
| Tiempo máximo de plasma (h) | 36–72 | 2-3 | 2.5–4 | 3 |
| Eliminación | 92% nier 8% fecal |
80% renal 20% fecal |
66% renal 33% fecal |
27% renal 63% fecal |
| Metabolisme | lever | lever | lever | lever |
Pautas generales para la medicación anticoagulante y antiplaquetaria durante la cirugía de piel
Brown et al proporcionan las pautas sugeridas para el manejo perioperatorio de anticoagulantes orales y medicación antiplaquetaria para cirugía dermatológica (simplificadas a continuación). [3].
- La medicación anticoagulante o antiplaquetaria recetada para la prevención de la trombosis debe continuarse antes del procedimiento.
- Se deben tomar cuidadosas medidas hemostáticas intraoperatorias, utilizando electrocauterio y huidig hemostáticos.
- Los apósitos de presión posoperatorios deben aplicarse durante 24 a 48 horas.
Warfarine
- El índice internacional normalizado (INR) 1 mes antes de la cirugía debe estar dentro de therapeutisch rango.
- La cirugía debe posponerse si el INR es> 3,5.
- Si se produce una hemorragia grave que no pueda detenerse mediante presión, se puede considerar la reversión con plasma fresco congelado o vitamina K.
Aspirina / Anti-esteroides no esteroideosopruiend de drugsNSAID's)
La aspirina (10 días) o los AINE (3 días) se pueden suspender antes del procedimiento SÓLO si el medicamento es para primair prevención de accidentes cerebrovasculares o infartos (consulte a su médico), dolores de cabeza o dolor. Pueden reanudarse 3 días después del procedimiento.
Otros anticoagulantes y antiagregantes plaquetarios
Consulte las pautas generales.
El dabigatrán se puede suspender de 12 a 48 horas antes de la cirugía si el riesgo de hemorragia es alto. El sangrado quirúrgico grave que no se puede detener con presión puede requerir una reversión con ácido tranexámico o, en una situación de emergencia, con el agente de reversión específico. idarucizumab.
Door Nieuw-Zeeland goedgekeurde informatiebladen zijn de officiële informatiebron voor deze geneesmiddelen op recept, inclusief goedgekeurde toepassingen en informatie over risico's. Zie de afzonderlijke Nieuw-Zeelandse factsheet op de Medsafe-website.