Cos'è una spondiloartropatia?
La spondiloartropatia si riferisce a un gruppo di cinque sieronegativo infiammatorio reumatico disturbi legati alla malattia manifestazione e genetico suscettibilità [1]. Le spondiloartropatie includono:
- Spondiloartrite anchilosante
- Psoriasica artrite
- Artrite reattiva
- Artrite enteropatica (artrite associata a malattia infiammatoria intestinale)
- Spondiloartropatia indifferenziata.
La spondiloartropatia è anche chiamata spondiloartrite.
Chi ha la spondiloartropatia?
La spondilite anchilosante colpisce da 0,1 a 1,4% nei caucasici. È tre volte più comune negli uomini rispetto alle donne. La spondilite anchilosante si verifica comunemente in diversi membri di una famiglia. Circa 95% delle persone affette da spondilite anchilosante trasportano il tessuto antigene umano globuli bianchi Antigene B27 (HLA-B27), che è associato a condizioni infiammatorie.
Le spondiloartropatie meno comunemente associate a HLA-B27 sono l'artrite psoriasica e l'artrite reattiva, predominanza di cui circa 2% nella popolazione generale [2].
Che cosa causa la spondiloartropatia?
L'esatto eziologia e Patogenesi delle spondiloartropatie è indeterminato. Esistono prove evidenti che il background genetico e fattori ambientali si innescano pro-infiammatorio citochinee questi portano ad una maggiore suscettibilità alle spondiloartropatie [2]. Esiste uno stretto legame tra spondilite anchilosante, psoriasi e morbo di Crohn. Questo collegamento suggerisce che la patogenesi della spondilite anchilosante coinvolge una reazione immunitaria nell'intestino o nella pelle che può essere influenzata dalle risposte microbiche [3].
Quali sono le caratteristiche cliniche della spondiloartropatia?
Le sindromi da spondiloartropatia sono caratterizzate da assiale artrite (che colpisce la parte bassa della schiena) o periferica artrite (che colpisce i polsi, le caviglie, le ginocchia e i gomiti).
- I pazienti generalmente lamentano dolore alla schiena infiammatorio alla colonna vertebrale o alle articolazioni sacroiliache (che collegano la colonna vertebrale, i fianchi e il sacro).
- L'inizio del mal di schiena è di solito prima dei 45 anni. [2].
- L'artrite periferica può colpire sia le articolazioni grandi che quelle piccole in a asimmetrico Modello.
I pazienti possono anche avere:
- Enthesitis (tenerezza dove i tendini e legamenti si attaccano all'osso) e dolore al tallone
- Tenosinovite (infiammazione e gonfiore intorno a un tendine)
- Dattilite (gonfiore dell'intero cifra; cioè la 'cifra della salsiccia')
- Extra-articolare dimostrazioni (sintomi non correlati alle articolazioni; ad esempio, pelle eruzione, malattie infiammatorie intestinali e uveite)
- Un'associazione immunogenetica con l'antigene HLA-B27 [4,5].
Quali sono le condizioni della pelle associate alla spondiloartropatia?
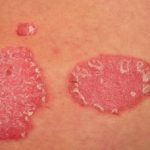
L'artrite psoriasica è fortemente associata cronica targa psoriasi. L'artrite psoriasica si sviluppa più spesso dopo la psoriasi, ma l'artrite può precedere o accompagnare la malattia della pelle. I pazienti con artrite psoriasica hanno spesso una storia familiare di psoriasi e hanno maggiori probabilità di averla un psoriasi rispetto ai pazienti psoriasici senza artrite psoriasica [6].
I cambiamenti nella pelle includono:
- Eritematoso piatti con un bianco argenteo scala
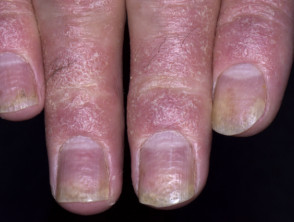
- Malattia delle unghie (macchie di olio, morderee cadendo a pezzi)
- Sterile pustole.
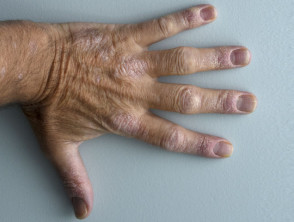
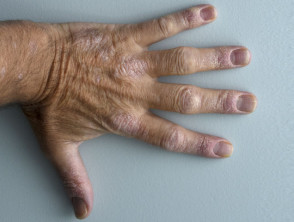
Psoriasi in un paziente con spondilite anchilosante
Psoriasi sulla mano dorsale
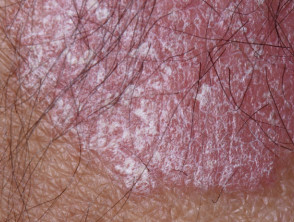
Placca psoriasica
Psoriasi delle unghie
L'artrite enteropatica può presentarsi con:
- Orale ulcere
- Eritema nudosum
- Piodermite cancrenoso [5].
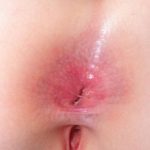
Mucocutanea manifestazioni di artrite reattiva (associata a clamidia infezione) includere:
- Ulcere della bocca
- Cheratoderma blennorrhagicum (un indolore papulosquamous eruzione sui palmi o sulle piante dei piedi)
- Circolare balanite (vescicole o ulcerazioni superficiali sul glande)
- Manifestazioni ungueali con vaiolatura e onicolisi o subungual cheratosi [1,5].
Quali sono le complicazioni della spondiloartropatia?
Le complicanze della spondiloartrite assiale includono diminuzione della densità minerale ossea, fratture, neurologico dimostrazioni e renale patologia. Una bassa densità minerale ossea è comunemente osservata durante i primi 10 anni di malattia. Possono verificarsi fratture spinali cavo lesioni o colonna vertebrale nervo compressione.
Raramente, glomerulopatia, immunoglobuline Una nefropatia e un rene amiloidosi si verificano nella spondilite anchilosante [7].
Come viene diagnosticata la spondiloartropatia?
Le spondiloartropatie vengono diagnosticate secondo i criteri di classificazione della Assessment of Spondyloarthritis International Society (ASAS) [8]. Questi criteri si applicano solo ai pazienti di età inferiore ai 40 anni o a quelli con mal di schiena infiammatorio da più di 3 mesi. I criteri includono l'imaging, lo stato HLA-B27 e le caratteristiche della spondiloartropatia.
Le immagini in genere includono radiografie semplici e risonanza magnetica. La sacroileite (infiammazione della colonna vertebrale inferiore) alla radiografia normale è specifica delle spondiloartropatie. Potrebbero essere necessari diversi anni prima che la sacroileite sia visibile sulle immagini.
Le valutazioni di laboratorio dovrebbero includere un esame emocromocitometrico completo, un pannello metabolico completo e eritrociti velocità di sedimentazione (ESR) o C-reattivo proteina (CRP). La VES e la PCR sono aumentate di circa 50% nei pazienti con spondiloartropatia. La CRP elevata è un buon predittore della progressione radiografica e una migliore risposta a tumore necrosi fattoreTNF) inibitori [2].
Qual è diagnosi differenziale per spondiloartropatia?
La diagnosi differenziale delle spondiloartropatie si basa sulla distribuzione delle articolazioni colpite.
Malattia assiale
Le diagnosi differenziali da considerare includono:
- Mal di schiena meccanico: solitamente breve e con una storia di una lesione specifica.
- Fibromialgia e mialgia - c'è una mancanza di modifiche e una risposta minima a antinfiammatorio trattamento
- Frattura vertebrale da compressione: si verifica in pazienti con ridotta massa ossea dovuta a osteoporosi o anamnesi trauma.
- Osteitis condensante ilii: questo è a radiologico la scoperta che si verifica nelle donne che hanno avuto più di un figlio e mostra sclerosi nella parte iliaca dell'articolazione sacroiliaca
- Famiglia mediterraneo febbre - questi pazienti possono sviluppare mal di schiena, artrite periferica e sacroileite all'imaging; Possono essere distinti clinicamente attraverso la tua storia familiare di febbre mediterranea familiare. [2].
Malattia delle articolazioni periferiche
Le diagnosi differenziali da considerare includono:
- Artrite reumatoide: questo è simmetrico e artrite poliarticolare con alterazioni radiografiche, che è positiva per il fattore reumatoide e anti-citrullinato peptide anticorpi
- Osteoartrite - dove i sintomi peggiorano con l'attività
- Behçet sindrome - un asimmetrico, no-erosivo artrite più spesso riscontrata nei discendenti di coloro che vivevano lungo l'antica via della seta dall'Asia orientale al Mediterraneo
- Cristallino artropatia (gotta) - tipicamente un'artrite monoarticolare intensamente infiammatoria che colpisce i piedi
- Sarcoidosi - a acuto poliartrite che generalmente coinvolge il Tessuto morbido intorno alle articolazioni (periartrite) insieme a eritema nodoso e uveite acuta [7].
Qual è il trattamento per la spondiloartropatia?
L'obiettivo del trattamento delle spondiloartropatie è migliorare la funzione, diminuire il dolore e ridurre il rischio di complicanze. La gestione dovrebbe includere interventi sullo stile di vita, compreso un programma di esercizi per mantenere la postura, la forza e la mobilità. I pazienti devono anche essere monitorati per l'osteoporosi e incoraggiati a smettere di fumare.
Farmaci antinfiammatori non steroidei (FANS) sono considerati il trattamento di prima linea per la spondilite anchilosante assiale. Sono abbastanza efficaci, riducendo il dolore, la tenerezza e la rigidità nell'80% dei pazienti. I pazienti che non rispondono ai FANS possono trarre beneficio dalTNF-alfa terapia, come infliximab, etanercept o adalimumab. Questi possono ridurre l'infiammazione delle articolazioni periferiche e spinali della spondilite anchilosante e controllo sintomi extra-articolari.
I farmaci antireumatici modificanti la malattia (DMARD) includono la sulfasalazina e il metotrexato. Intraarticolare corticosteroide le iniezioni hanno un modesto beneficio per l'artrite periferica [9].
Il trattamento per l'artrite psoriasica colpisce le articolazioni e la pelle. lesioni. La terapia anti-TNF-alfa per l'artrite psoriasica ha rappresentato un progresso significativo, con un significativo miglioramento dei sintomi e un ritardo nella progressione della malattia. Secukinumab, un antiinterleuchina-17A monoclonale anticorpo, è efficace nel trattamento della psoriasi e dell'artrite psoriasica.
La gestione dell'artrite reattiva implica la valutazione e il trattamento di un'infezione attiva. Chlamydia infezioni deve essere trattato con antibiotici. Non ci sono prove a sostegno dell'uso di antibiotici per il trattamento di urogenitale o forme enteriche di artrite reattiva. I FANS ad alte dosi sono anche usati per trattare pazienti con artrite reattiva. Di solito viene utilizzata l'indometacina da 50 a 75 mg due volte al giorno. Persistente L'artrite reattiva può rispondere ai DMARD, come sulfasalazina, azatioprina o metotrexato. [9].
L'artrite enteropatica viene anche trattata con FANS e inibitori della cicloossigenasi-2, ma questi possono causare riacutizzazioni di malattie infiammatorie intestinali. I DMARD sono utili per il coinvolgimento gastrointestinale e articolare. Gli agenti anti-TNF possono essere utilizzati se i DMARD tradizionali falliscono; Tuttavia, ci sono stati rari casi di malattie infiammatorie intestinali. precipitato di etanercept. La colectomia totale (rimozione del colon colpito) non migliora il coinvolgimento assiale nella malattia infiammatoria intestinale [5].
Qual è il risultato della spondiloartropatia?
La progressione della spondilite anchilosante è altamente variabile. Può provocare la fusione delle articolazioni sacroiliache e della colonna vertebrale, nota anche come "spina di bambù". Pazienti che hanno frequenti episodi di irite, coinvolgimento dell'anca alla presentazione, coinvolgimento delle articolazioni periferiche e marcatori infiammatori elevati base tendono ad avere un peggio previsione [10].
Almeno 20% dei pazienti con artrite psoriasica svilupperà una malattia grave e invalidante. Fino a 7% di questi pazienti può richiedere un intervento chirurgico alle articolazioni, il più comune è la sostituzione dell'anca. [undici].
Circa 50% di pazienti con artrite reattiva possono aspettarsi che i sintomi si risolvano entro i primi 6 mesi; tuttavia, da 30 a 50% svilupperai l'artrite cronica [12].
La prognosi dell'artrite enteropatica è determinata dalla gravità della malattia intestinale sottostante. I pazienti con malattia infiammatoria intestinale ben controllata raramente sviluppano una grave artrite enteropatica. [5].