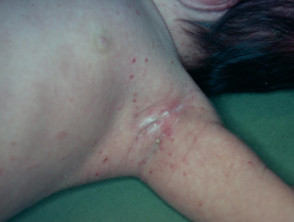
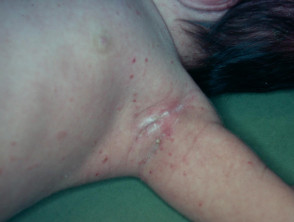
Wat zijn ze Langerhans cellen?
Langerhanscellen wel immune cellen die normaal gesproken te vinden zijn in de opperhuid waar ze optreden als antigeen-cellen presenteren in een systeem voor vroegtijdige waarschuwing dat vreemd materiaal zoals bacteriën. Ze kunnen lokaal migreren lymfe klieren maar ze keren meestal terug naar de huid.
Wat is Langerhans cel histiocytose?
Langerhanscelhistiocytose (LCH) verwijst naar een reactieve toename van het aantal Langerhanscellen in de huid en andere organen (zie histiocytose). Langerhanscelhistiocytose kan ook ‘klasse I-histiocytose’ of ‘histiocytose X’ worden genoemd.
Wie krijgt Langerhanscelhistiocytose?
Langerhanscelhistiocytose is een zeldzame aandoening, die iets vaker voorkomt bij jongens dan bij meisjes, en die ongeveer één op de vijf miljoen kinderen en minder volwassenen treft. Langerhanscelhistiocytose kan dat wel ontwikkelen op elke leeftijd, maar komt het vaakst voor in de kindertijd (1 tot 3 jaar).
Hoe wordt Langerhanscelhistiocytose geclassificeerd?
Er zijn verschillende manieren waarop deze ziekte zich kan manifesteren en enkele van de algemeen erkende patronen van deze ziekte hebben een aparte naam gekregen:
- Letterer-Siwe-ziekte
- Hand-Schuller-christelijke ziekte
- eosinofiel granuloom
- Aangeboren zelfgenezende reticulohistiocytose.
Al deze subtypen overlappen elkaar en de huidziekte is in alle gevallen vergelijkbaar. Het verschijnt meestal met veel kleine roze of roodbruine tinten. papels in de huid die kan worden knapperig en geïnfecteerd.
Recente informatie suggereert dat Langerhanscelhistiocytose een reactie kan zijn op een onderliggend virus. infectie. In ten minste enkele gevallen is het in verband gebracht met het Epstein Barr-virus.
Letterer-Siwe-ziekte
- Het komt voor bij zeer jonge kinderen (meestal jonger dan twee jaar)
- Het omvat vele organen van het lichaam, waaronder botten, longen, lever en lymfeklieren
- De huidziekte treft meestal de hoofdhuid, nek, oksels, liezen en romp.
- NagelOok de handpalmen en de voetzolen kunnen aangetast zijn.
- Verschijnt als kleine roze papels of blaren die korstjes of geïnfecteerd kunnen zijn
- Het lijkt misschien een kindertijd seborroïsch dermatitis, vooral op de hoofdhuid (wiegkap)
Letterer-Siwe-ziekte
Histiocytose
Langerhans histiocytose
Hand-Schuller-christelijke ziekte
- Het treft meestal kinderen tussen de 2 en 6 jaar oud.
- Kan heel zijn aanhoudend
- Roze papels met korstjes op de huid op een derde
- zweren in de mond of geslachtsorganen
- Leidt vaak tot diabetes insipidus (onvermogen om urine te concentreren en water vast te houden)
- Bot verwondingen (vooral de schedel)
- Googly ogen (zeldzaam)
Hand-Schuller-christelijke ziekte
Histiocytose van Langerhans-cellen
Eosinofiel granuloom
- Een beperkt type Langerhanscelhistiocytose
- Het treft vooral schoolgaande kinderen
- Het verschijnt meestal als een enkel bot blessure
- Het kan op andere plaatsen, inclusief de huid, minder vaak voorkomen.
- Op de huid ziet het eruit als korstige, roodbruine papels.
Zelfgenezende congenitale reticulohistiocytose
- Ook bekend als de ziekte van Hashimoto-Pritzker
- Aanwezig bij de geboorte of ontwikkelt zich binnen een paar dagen na de geboorte
- Het wordt gepresenteerd als verlengd roodbruine bultjes op de huid
- De bultjes verdwijnen binnen een paar weken en laten korstjes achter die zonder enige behandeling genezen.
- Het heeft geen invloed op andere organen.
Hoe wordt de diagnose van Langerhanscelhistiocytose gesteld?
Het uiterlijk van uitslag o Röntgenfoto's en scans van inwendige organen kunnen de arts een aanwijzing geven over de diagnose. Een huid biopsie van het getroffen gebied is meestal nodig om de diagnose te bevestigen. De biopsieresultaten geven geen indicatie van het waarschijnlijke beloop van de ziekte.
De diagnose kan duidelijk zijn als het biopsieweefsel wordt onderzocht onder a microscoop, maar er zijn vaak speciale kleuringen nodig om het type histiocytose duidelijk te identificeren.
Wanneer histiocytose wordt gediagnosticeerd in één orgaan (bijvoorbeeld de huid of botten), worden andere organen zoals het bloed, de longen, de lever en de nieren onderzocht om te bepalen of deze ook door histiocytose worden beïnvloed.
Wat is de behandeling voor Langerhanscelhistiocytose?
De behandeling hangt af van de ernst van de ziekte en het aantal aangetaste organen. Bewijs van orgaanschade is belangrijker dan de betrokkenheid van het orgaan zelf.
Als de ziekte beperkt is tot de huid, is behandeling mogelijk niet nodig als deze mild is. Als behandeling noodzakelijk is vanwege ongemak of esthetische problemen, kunnen de volgende behandelingen worden gebruikt:
- Huidig corticosteroïden
- Fotochemotherapie (PUVA)
- Topische antiseptica en antibiotica
- Topische stikstofmosterd
- Thalidomide.
Ziekten die beperkte delen van het bot aantasten, kunnen worden behandeld als deze pijn veroorzaakt of als er een risico bestaat misvorming of breuk. Beperkte botziekte kan worden behandeld met:
- Niet-steroïde antisteroïdenopruiend verdovende middelen
- Steroïde-injecties in het getroffen gebied.
- Curettage (schrapen van het getroffen gebied)
- Radiotherapie.
Wanneer meer dan één orgaan (bijvoorbeeld huid en botten) beschadigd is chemotherapie wordt algemeen beschouwd. Bij kinderen wordt gewoonlijk eerst orale corticosteroïden geprobeerd, en als dit niet effectief is, wordt overgegaan op chemotherapie. Het is op dit moment niet duidelijk welke de meest effectieve en veiligste vorm van chemotherapie is. Beslissingen over chemotherapie worden gebaseerd op de waarschijnlijkheid ervan voorspelling voor een individueel persoon.
- Mensen die ouder zijn dan 2 jaar wanneer hun histiocytose wordt gediagnosticeerd en die GEEN bloed-, lever-, long- of miltbetrokkenheid hebben, zullen het waarschijnlijk heel goed doen en kunnen worden behandeld met een enkel chemotherapiemedicijn.
- Jongere kinderen waarbij belangrijke organen zoals het bloed, de lever, de longen of de milt betrokken zijn, kunnen ingewikkeldere chemotherapiebehandelingen met meerdere geneesmiddelen nodig hebben.
- LCH kan hierop reageren BRAF-V600 remmers, vemurafenib en dabrafenib.
Niet alle mensen waarbij meerdere organen betrokken zijn, zullen op de behandeling reageren.
Wat is de prognose van Langerhanscelhistiocytose?
Veel mensen kunnen een milde ziekte hebben die beperkt is tot één orgaan, met weinig of geen symptomen. Deze mensen hebben een goede prognose.
Anderen kunnen een ernstiger ziekte hebben die veel organen in het lichaam aantast. Dit kan fataal zijn. Voorspellers van een slechte uitkomst zijn:
- Leeftijd minder dan twee jaar bij het begin van de ziekte
- Ziekte die veel organen aantast
- Aantasting van een vitaal orgaan (bloed, lever, longen of milt).
Kinderen jonger dan twee jaar met LCH die veel organen aantasten, hebben a sterfte tarief van 40 tot 50%. Ernstige LCH die veel organen aantast, komt zelden voor bij volwassenen. Mensen met een enkel aangetast orgaan of een beperkte bot- en huidziekte hebben de neiging om te verbeteren, maar de aandoening kan vele jaren aanhouden en in de loop van de tijd verergeren.