Cos'è il linfogranuloma venereo?
Il linfogranuloma venereo (LGV) è una malattia a trasmissione sessuale. infezione (STI) causata da ceppi specifici (sierotipi L1, L2 e L3) di batteri Chlamydia trachomatis.
Il più comune non LGV, C. trachomatis L'infezione, comunemente nota come clamidia, è in gran parte limitata all'esordio locale membrana mucosa sito di infezione, mentre l'infezione da LGV invade il linfatico tessuto.
Quanto è comune il linfogranuloma venereo?
Tradizionalmente, il classico LGV colpisce gli eterosessuali in endemica aree (Africa meridionale e occidentale, India, Sud-est asiatico e Caraibi). Tuttavia, ci sono stati focolai di LGV infezioni tra gli uomini che hanno sesso con uomini (MSM) in Europa, Regno Unito e Stati Uniti. È ancora raro in Nuova Zelanda. Tuttavia, a seguito di epidemie internazionali di infezione tra i MSM, c'è stato un recente aumento dei casi locali.
Chi è a rischio di linfogranuloma venereo?
Le persone sessualmente attive possono essere a rischio di LGV. L'LGV viene trasmesso da persona a persona attraverso il contatto diretto con lesioni, ulcereo un'altra area in cui si trovano i batteri.
Trasmissione di C. trachomatis si verifica durante la penetrazione sessuale (vaginale, orale o anale), può avvenire anche attraverso il contatto pelle a pelle e la condivisione di apparecchiature con rettale lavande vaginali.
Quali sono i segni e i sintomi del linfogranuloma venereo?
Una volta infettato, il file incubazione Il periodo è in media 10-14 giorni prima che qualsiasi segno o sintomo diventi evidente, tra 3 giorni e 6 settimane.
Le tre fasi dell'infezione da LGV sono riassunte di seguito.
Primario infezione
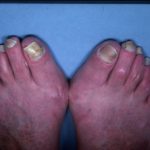
Nell'infezione primaria, piccoli genitali indolori papule, pustoleo ulcere superficiali compaiono sulla pelle. Queste ferite iniziali sono transitorio, il che significa che guariscono rapidamente e scompaiono. Spesso passano inosservati o vengono scambiati per herpes genitale.
Le persone infette tendono a non cercare assistenza medica in questa fase.
Infezione secondaria
L'inizio dell'infezione secondaria si verifica da 2 a 6 settimane dopo l'infezione primaria.
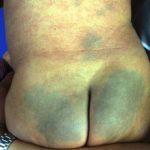
Doloroso e gonfio linfa ghiandole sviluppare nella zona inguinale. Questi si verificano su un lato (due terzi dei casi) o su entrambi i lati dell'inguine. Bubones (infiammatorio gonfiore delle ghiandole intorno all'inguine) può rompersi e drenare pus. Fessura cartello'(grondaie lungo vasi sanguigni) si verifica nel 15-20% dei casi. La maggior parte dei pazienti di sesso maschile presenta sintomi durante questa fase. Le donne possono avere sintomi meno specifici, spesso schiena e dolore pelvico.
I destinatari del rapporto anale (generalmente MSM) tendono ad avere:
- Dolore anale / rettale
- Scarica
- Sanguinamento
- Tenesmo (sensazione di dover avere un movimento intestinale nonostante a dritto)
- Stipsi.
Questi sintomi possono essere confusi con ulcerativi. colite.
Altri sintomi includono malessere, febbre, brividi, dolori articolari e muscolari e vomito.
Linfogranuloma venereo in stadio avanzato
Le infezioni profonde, prolungate e non trattate possono portare a complicazioni significative, tra cui:
- Ascessi
- Fistole
- Ostruzione linfatica
- Genitali gravi edema
- Stenosi rettali (restringimento)
- Bacino congelato
- Sterilità
- Deformazione genitale
Qual è il trattamento e la gestione del linfogranuloma venereo?
Test di laboratorio per linfogranuloma venereo
In un paziente (in particolare MSM) che mostra anorettale segni o sintomi simili a LGV, una clamidia acido nucleico Il test di amplificazione deve essere prelevato dal sito interessato. Se questo test è positivo, è necessario eseguire un test aggiuntivo per trovare un LGV specifico DNA. Idealmente, cercare anche le competenze disponibili a livello locale (un microbiologo, un professionista della salute sessuale o uno specialista in malattie infettive) sulla corretta raccolta e manipolazione dei campioni.
È inoltre necessario un esame completo della salute sessuale che tenga conto dei periodi finestra per altre infezioni a trasmissione sessuale. In particolare, l'MSM dovrebbe essere sottoposto a screening per la sifilide, epatite C e HIV a causa dell'aumentato rischio di infezioni multiple.
L'LGV viene trattato con antibiotici per curare l'infezione e prevenire danni continui ai tessuti. Il trattamento con doxiciclina o eritromicina è richiesto per almeno 3 settimane. L'azitromicina è stata utilizzata anche per facilitare la compliance. La resistenza alla doxiciclina è molto rara, a quel punto la moxifloxacina è il prossimo farmaco di scelta. Se necessario, i bubboni possono essere drenati con un ago. Può anche essere richiesto un trattamento chirurgico (p.es., per riparare fistole e stenosi a seguito di LGV tardivo).
Per un individuo che si presenta con segni e sintomi rettali (solitamente MSM), empirico antimicrobico la terapia dovrebbe coprire altre possibili cause di proctite (infiammazione rivestimento rettale), come l'herpes simplex virus e gonorrea. Si raccomanda il contributo di uno specialista della salute sessuale. I contatti sessuali devono essere segnalati, valutati clinicamente e trattati.
Il follow-up con i professionisti medici deve continuare fino alla risoluzione di tutti i segni e sintomi. Una persona infetta da LGV non dovrebbe riprendere alcuna attività sessuale fino a quando l'infezione non sarà guarita.
Si può prevenire il linfogranuloma venereo?
Come con altre infezioni a trasmissione sessuale, il rischio di contrarre l'LGV è ridotto dalle pratiche di sesso sicuro che includono la limitazione del numero di partner sessuali, l'evitare il contatto sessuale con persone provenienti da popolazioni ad alto rischio e l'uso del preservativo.
Se pensi di essere infetto, interrompi tutti i contatti sessuali e consulta immediatamente il tuo medico o un medico specialista in una clinica di salute sessuale.