Che cos'è granuloma inguine?
Il granuloma inguinale è una malattia a trasmissione sessuale. infezione (STI) causato da batteri precedentemente classificato come Calymmatobacterium granulomatosis e ora riclassificato come Klebsiella granulomatis.
Chiamato anche donovanosis per 'corpi Donovan', che sono cellulare componenti visibili quando la pelle genitale viene raschiata lesioni guardano sotto a microscopio.
Quanto è comune il granuloma inguinale?
Il granuloma inguinale si trova più comunemente nelle aree tropicali o subtropicali come Papua Nuova Guinea, India meridionale, Africa meridionale, Caraibi e Sud America. In Australia, è principalmente limitato alla popolazione aborigena e isolana dello Stretto di Torres nella remota regione settentrionale. Un programma di eliminazione di successo in Australia rivolto a questa popolazione è iniziato a metà degli anni 1990. Nei paesi in cui è visto meno frequentemente, i casi sono probabilmente legati a viaggi all'estero. Il granuloma inguinale è estremamente raro in Nuova Zelanda.
Chi è a rischio di granuloma inguinale?
Le persone sessualmente attive sono a rischio di granuloma inguinale. Picco incidenza Ha un'età compresa tra i 20 ei 40 anni. La trasmissione verticale durante il parto può avvenire anche dal contatto con i batteri nel tratto genitale. Una piccola minoranza di persone (principalmente bambini) può essere infettata dal contatto diretto pelle a pelle. Klebsiella granulomatis è a bassa patogenicità e può richiedere un'esposizione ripetuta a sviluppare lesioni cutanee.
Quali sono i segni e i sintomi del granuloma inguinale?
Il tempo che intercorre tra l'esposizione ai batteri a sviluppo dei segni e dei sintomi del granuloma inguinale non è stato ben definito. Il segnalato mediano è di 50 giorni, ma può variare da pochi giorni a un anno.
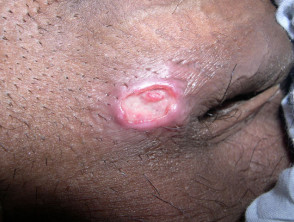
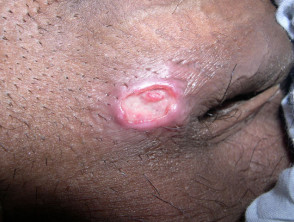
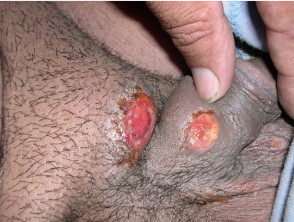
L'iniziale lesione di solito è un'azienda papule o sottocutaneo nodulo sul sito di contatto, che poi si ulcera. Le zone più comunemente colpite sono il pene (corona, glande e prepuzio), il vulva (labbra minora e fourchette) e anale area (che è più comune negli uomini).
Tipo ulcerovegetativo
Il tipo ulcerovegetativo di granuloma inguinale è la presentazione clinica più comune.
- Azienda singola o multipla indolore papule e noduli (granulomi) vengono visualizzati sul sito di contatto.
- Quindi si erodono in liscio, indolore ulcere che sanguina facilmente.
- Nelle pieghe della pelle hanno a lineare Aspetto "a coltello".
- il ulcera la base è di colore rosso carnoso tessuto di granulazione ei margini sono affilati con bordi arrotolati o ammucchiati.
Senza trattamento, queste ulcere continuano ad ingrandirsi.
Nodulare genere
Il tipo nodulare di granuloma inguinale è meno comune del tipo ulcerovegetativo e consiste in una miscela di papule e noduli molli e rossi, anche con del tessuto di granulazione.
Ipertrofico (verrucoso) genere
Il tipo ipertrofico del granuloma inguinale è costituito da grandi masse vegetative, che sono state descritte come un aspetto "nocciola".
Necrotico genere
Il tipo necrotico di granuloma inguinale consiste in un'ulcera profonda e maleodorante.
Sfregiato (sclerotico) genere
Il granuloma inguinale cicatriziale consiste in un ampio piatti di cicatrice tessuto.
Quali sono le complicazioni del granuloma inguinale?
L'infezione può diffondersi a inguinale regione in cui può causare gonfiore e ulcerazione. Questo è chiamato pseudobubo. Complicazioni di cronica Il granuloma inguinale comprende emorragia, infezione secondaria, gonfiore del linfedema e cicatrici significative che causano la distruzione dell'architettura genitale.
Granuloma inguinale
Granuloma inguinale
Granuloma inguinale
Credito. Immagini fornite dal Dr. Shahbaz A. Janjua
Come viene diagnosticato il granuloma inguinale?
A causa della variazione della presentazione e della significativa sovrapposizione con altre ulcere genitali, il granuloma inguinale può essere difficile da diagnosticare clinicamente.
Nelle prime fasi, può essere difficile distinguerlo dal cancroide. Nelle fasi successive, può sembrare un linfogranuloma venereo. Può anche essere confuso con altre condizioni, come il pene o vulvare Cancro, herpes genitale o sifilide.
La diagnosi di laboratorio viene effettuata direttamente microscopia striscio di tessuto macinato colorato con Giemsa per le caratteristiche dei corpi di Donovan o per istologico esame di un tessuto biopsia. Cultura È molto difficile. Acido nucleico I test di amplificazione non sono disponibili di routine e sierologia i test non sono utili.
Qual è il trattamento per il granuloma inguinale?
Il granuloma inguinale viene trattato con antibiotici. Negli ambienti in cui questa infezione è molto rara, si raccomanda che la gestione coinvolga uno specialista in salute sessuale o malattie infettive.
L'antibiotico preferito suggerito è 1 g di azitromicina settimanalmente per 3 o più settimane. Altre opzioni di trattamento includono trimetoprim e sulfametossazolo, doxiciclina, eritromicina, con gentamicina parenterale come terapia aggiuntiva. Il trattamento deve essere continuato per un minimo di 3 settimane o fino alla completa guarigione delle lesioni; a condizione che vi sia una risposta clinica adeguata.
L'attività sessuale non dovrebbe aver luogo finché tutte le lesioni non sono completamente guarite. È necessario un esame di follow-up per garantire un recupero completo. I contatti sessuali devono essere segnalati e sottoposti a un esame clinico per possibili lesioni. Antibiotico profilassi dovrebbe essere considerato per un bambino nato da una madre infetta con lesioni genitali.
Deve essere eseguito un esame completo della salute sessuale, in particolare test per herpes genitale, sifilide e virus dell'immunodeficienza umana (HIV). Le lesioni che sanguinano facilmente aumentano il rischio di trasmissione dell'HIV e multiple infezioni può essere presente.
Si può prevenire il granuloma inguinale?
Come altre infezioni a trasmissione sessuale, il rischio di contrarre questa infezione è ridotto dalla sicurezza.sesso pratiche che includono la limitazione del numero di partner sessuali, l'evitare il contatto sessuale con persone in una popolazione ad alto rischio e l'uso del preservativo.
Se pensi di essere infetto, interrompi ogni contatto sessuale e consulta immediatamente il tuo medico regolare o un medico specialista in una clinica di salute sessuale.