Revise estas pautas junto con la información detallada sobre:
- Directrices para el diagnóstico y evaluación del eccema
- Directrices para el tratamiento del eccema en adultosEste resumen consolida las directrices recientemente publicadas por la Academia Estadounidense de Dermatología [1] y la Asociación Británica de Dermatólogos [2], proporcionando un marco esencial para el manejo del eccema en Nueva Zelanda. Para una comprensión completa, estas pautas deben leerse conjuntamente con los siguientes documentos: • Pautas para el diagnóstico y la evaluación del eccema • Directrices para el tratamiento ambulatorio del eccema infantil Estrategias de Tratamiento de Primera más
La mayoría de los casos de eccema infantil pueden manejarse exitosamente de forma ambulatoria.
El plan de tratamiento debe constituir un paquete integral que contemple los siguientes elementos:
- Recomendaciones para evitar factores desencadenantes o irritantes conocidos.
- Consejos prácticos sobre técnicas de baño y la selección de sustitutos del jabón.
- Uso constante de hidratantes (emolientes).
- Prescripción adecuada de corticosteroides tópicos actuales o inhibidores de la calcineurina.
- Administración de antibióticosComprendiendo los Antibióticos: Definición, Historia y Clasificación Química Fundamentos de los Antibióticos: Definición y Alcance Los antibióticos son compuestos químicos esenciales diseñados para erradicar o inhibir el crecimiento de bacterias. Estrictamente, este término se refiere a los agentes antiinfecciosos orgánicos derivados de mohos o bacterias que son tóxicos para otros tipos de bacterias. No obstante, en el uso moderno y generalizado, el término "antibiótico" se ha ampliado para abarcar compuestos más y antihistamínicosComprendiendo la Histamina y el Papel de los Antihistamínicos ¿Qué es la Histamina? La histamina es una molécula química vasoactiva fundamental. Esta actividad afecta directamente a los vasos sanguíneos, provocando la dilatación de los capilares—lo que se manifiesta como enrojecimiento—y facilitando la fuga de proteínalíquido hacia el tejido circundante, causando hinchazón. Además, la histamina estimula las nervios, desencadenando la sensación de picazón. Esta sustancia se encuentra almacenada en gránulos dentro más, solo si resulta necesario clínicamente.
- Asesoramiento claro sobre cómo identificar una posible infección cutánea.
- Un plan de acción bien definido que será revisado por un profesional de la salud.
Es fundamental que los prescriptores dediquen tiempo suficiente para asegurar que tanto los niños como sus cuidadores comprendan cabalmente cada aspecto de la terapia y su correcta aplicación.
Las indicaciones para los tratamientos tópicos deben estar respaldadas con instrucciones verbales detalladas, documentación escrita (como un Plan de Acción para el Eccema o folletos informativos) y demostraciones visuales (a través de videos, por ejemplo). La educación proporcionada por una enfermera especializada en eccema ha demostrado consistentemente mejorar la adherencia al tratamiento y, consecuentemente, su eficacia general.[1]
Recursos educativos disponibles para las familias:
- kidshealth.org.nz: Este sitio ofrece videos y folletos informativos valiosos.
Para los profesionales que prescriben, los recursos recomendados incluyen:
- Las directrices publicadas por NICE [2].
- El programa Eczema SafeRx pediátrico [3].
- Las vías clínicas proporcionadas por Healthpoint [4].
Técnicas de Baño Recomendadas
- Se aconseja realizar baños una o dos veces al día.
- La temperatura del agua debe ser tibia, y la duración de cada baño no debe exceder los 10 minutos.
- Debe priorizarse el uso de emolientes o productos de lavado emolientes en lugar de jabones y champús tradicionales.
- Aunque los aceites de baño contribuyen a la hidratación de la piel, aumentan el riesgo de resbalones en la bañera. Un ensayo de 2018 sugirió que los aditivos de baño podrían carecer de valor terapéutico significativo.
- Los baños antisépticos periódicos (dos veces por semana) con hipoclorito de sodio diluido (baños de lejía) o aceites de baño con triclosán pueden ayudar a reducir la presencia de estafilococos y mejorar el estado del eccema.[5]
Uso de Emolientes / Humectantes
- Los niños deben disponer de emolientes para uso diario, destinados a hidratar, lavar y complementar el baño. Es preferible que estos productos no contengan perfumes y, siempre que sea factible, se proporcionen totalmente cubiertos por la financiación de la receta médica.
- La cantidad recomendada de emoliente para los niños se sitúa entre 250 y 500 gramos por semana.
- Los emolientes deben aplicarse varias veces al día cubriendo toda la superficie corporal, y su aplicación debe mantenerse incluso después de que los síntomas del eccema hayan desaparecido completamente.
- La aplicación debe ser suave, alisando el producto en la dirección del crecimiento del cabello (no frotando vigorosamente); se recomienda dejar que la piel los absorba completamente.
- Siempre que sea posible, el emoliente debe dispensarse en envases con bomba o tubo dosificador. Los productos almacenados en recipientes abiertos son propensos a la contaminación. Si se utilizan tinas, el emoliente debe transferirse con una cuchara o espátula limpia antes de cada uso. Dichas tinas deben desecharse tras un episodio de infección cutánea superado.
- Si un emoliente específico causa irritación o es rechazado por el niño, es imperativo ofrecer una alternativa.
- Se ha observado que el incremento en la frecuencia de uso de emolientes está directamente relacionado con una mejoría en el eccema y una subsiguiente reducción en la necesidad de corticosteroides tópicos.
Corticosteroides Tópicos en el Tratamiento del Eccema
Manejo Farmacológico Avanzado del Eccema Infantil
Es fundamental discutir los beneficios y riesgos de los corticosteroides tópicos con la familia o cuidadores, subrayando que, si se emplean de manera correcta, los beneficios superan con creces los posibles efectos adversos.
La selección de la potencia adecuada del corticoide tópico debe ajustarse meticulosamente al nivel de gravedad del eccema del niño:
Clasificación de Potencia de Corticosteroides Tópicos
Potencia Baja (Leve)
- Indicado para el tratamiento del eccema leve.
- Apropiado para lactantes menores de 12 meses.
- Uso recomendado para zonas sensibles como el rostro y el cuello.
Potencia Moderada
- Dirigido al manejo del eccema de intensidad moderada.
- Para uso de corto plazo (5 a 7 días) en áreas intertriginosas como las axilas y la ingle, así como para brotes faciales severos.
Potencia Alta (Potente)
- Reservado para el tratamiento del eccema severo.
- No se aconseja su aplicación en el rostro y el cuello.
Bajo ninguna circunstancia deben utilizarse corticosteroides tópicos superpotentes en niños (o potentes en menores de 12 meses) sin la supervisión y el consejo de un dermatólogo especialista.[2]
- Los corticosteroides tópicos deben aplicarse estrictamente sobre las áreas de eccema activo y suspenderse tan pronto como la inflamación desaparezca. Los emolientes deben mantenerse como parte del cuidado continuo.
- Se debe aplicar una capa fina del corticoide tópico en la zona afectada una o dos veces al día. Estos pueden ser aplicados antes o después de la hidratación con emolientes.
- La práctica de diluir los corticosteroides tópicos con emolientes u otros productos no ha demostrado reducir su potencia de manera comprobada.
- El uso constante y prolongado de esteroides tópicos puede, en raras ocasiones, conducir a efectos secundarios como el adelgazamiento cutáneo y la supresión suprarrenal si la aplicación es muy extendida. Se recomienda que los niños en tratamiento regular con esteroides tópicos sean evaluados periódicamente y que la frecuencia del tratamiento se reduzca lo antes posible. Los pacientes pediátricos que necesiten corticosteroides tópicos de forma continua deben ser monitoreados por un dermatólogo.
- La aplicación de mantenimiento a largo plazo dos días a la semana ("tratamiento de fin de semana") ha demostrado ser una estrategia segura y efectiva. [6]
Inhibidores Tópicos de la Calcineurina (TCI)
- Los inhibidores tópicos de la calcineurina (TCI) representan una opción terapéutica de segunda línea para el eccema que no responde adecuadamente a los corticosteroides tópicos con la potencia correcta. Los TCI pueden ser considerados especialmente cuando el riesgo de efectos secundarios por los esteroides es una preocupación mayor.
- Es crucial discutir los riesgos y beneficios de los TCI tanto con el paciente como con sus cuidadores, sopesando otras alternativas terapéuticas. Se aconseja que su uso no se inicie sin la orientación especializada de un dermatólogo. [2]
- El pimecrolimusComprendiendo el Pimecrolimus: Mecanismo, Usos y Aplicación ¿Qué es el Pimecrolimus? El pimecrolimus es un medicamento tópico, libre de esteroides, que exhibe potentes propiedades inmunomoduladoras y antiinflamatorias. Se clasifica específicamente como un inhibidor de la calcineurina. Químicamente, es un derivado de la macrolactama de ascomicina, siendo esta última producida por la bacteria *Streptomyces hygroscopicus*. En Nueva Zelanda, el pimecrolimus está disponible comercialmente como una crema al 1% en envases de más tópico está aprobado para su uso en el eccema del rostro y el cuello en niños con edades superiores a los 2 años.
- El tacrolimusEntendiendo el Tacrolimus: Su Mecanismo de Acción y Usos en Dermatología El tacrolimus se clasifica como un inhibidor de la calcineurina, pertenece a la familia de las lactonas macrólidas y presenta una capacidad inmunosupresora similar a la ciclosporina. Aunque se conoce principalmente por su uso sistémico (oral o inyectable) para evitar el rechazo en pacientes trasplantados, también ha demostrado gran utilidad en dermatología. Por ejemplo, en Nueva Zelanda, se comercializa más tópico no está actualmente registrado para su comercialización en Nueva Zelanda.
Antihistamínicos
- Generalmente, no se recomienda el uso rutinario de antihistamínicos para el manejo del eccema.
- Se puede justificar una prueba corta (< 1 mes) con un antihistamínico no sedante en casos de eccema moderado a grave, o si existe la presencia concurrente de urticaria. El beneficio real de su uso continuo debe ser reevaluado trimestralmente.
- Para brotes agudos en niños mayores de 6 meses, los antihistamínicos sedantes pueden utilizarse temporalmente para facilitar el descanso nocturno. [2]
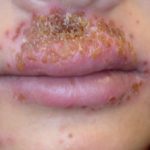
Uso de Antibióticos en el Manejo del Eccema
- Para el tratamiento de áreas de infección cutánea localizada (con una extensión menor a 5 cm), se pueden emplear antibióticos tópicos por un máximo de 7 días.
- Si la infección está generalizada, se debe prescribir tratamiento antibiótico sistémico por un periodo de 7 a 14 días.
- La selección específica del antibiótico debe basarse en los patrones locales de resistencia antimicrobiana, asegurando que el fármaco elegido sea activo contra los patógenos probables.
El manejo efectivo del eccema infantil requiere una monitorización estricta y un ajuste constante de las terapias farmacológicas, priorizando la seguridad a largo plazo del paciente pediátrico.
```html
Reevaluación del Tratamiento del Eczema
Si la mejoría clínica no se observa después de 7 a 14 días de tratamiento continuo, es crucial reevaluar varios factores:
- Adherencia incompleta al régimen terapéutico prescrito.
- Exposición constante a agentes irritantes, como el lauril sulfato de sodio o jabones agresivos.
- Aplicación inadecuada en cantidad o potencia del corticosteroide tópico.
- Presencia de una infección secundaria de la piel.
- Desarrollo de alergia por contacto, por ejemplo, a productos recetados o a aeroalérgenos.
- Sospecha de un diagnóstico inicial incorrecto.
Criterios para la Derivación a Especialistas
| Indicaciones de Remisión para Asesoramiento Especializado | |
|---|---|
| Remisión para Atención Hospitalaria |
|
| Remisión para Asesoramiento de Enfermería Especializado en Eczema |
|
| Remisión para Asesoramiento de Dermatólogos Especializados |
|
| Remisión para Asesoramiento Psicológico |
|
| Remisión para Consejo Especializado Pediátrico |
|
```