Que es auxiliar ¿terapia?
La terapia adyuvante se define como un tratamiento administrado después de la terapia inicial. En el caso de cutáneo melanoma, la terapia adyuvante es una forma de tratamiento considerada después de una cirugía completa excisión del melanoma (el tratamiento de primera línea) [1].
La inmunoterapia adyuvante tiene como objetivo eliminar residuos microscópico células de melanoma a través del sistema inmunológico, para reducir el riesgo de cáncer reaparicióny para mejorar la probabilidad general de curación. [1].
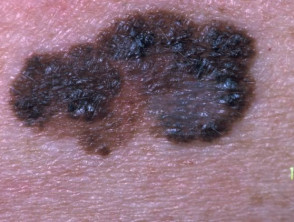
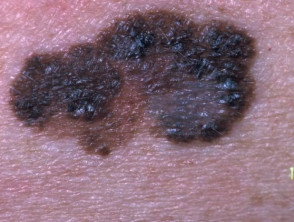
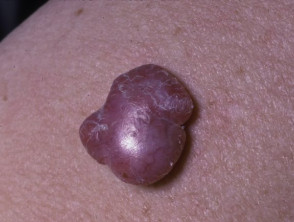
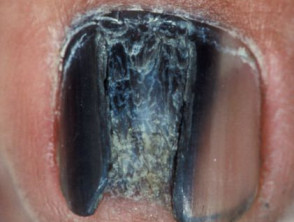
Melanoma primario
Melanoma de extensión superficial
Melanoma nodular
Melanoma acral
¿Quién usa terapias adyuvantes?
Las indicaciones para considerar las terapias adyuvantes para el melanoma cutáneo incluyen [1–3]:
- Desfavorable localizado enfermedad – melanoma de espesor intermedio (Espesor de Breslow > 1 mm) con o sin adicionales patológico pronóstico factores como ulceración o aumentado mitótico Velocidad
- Estadio III metastásico melanoma (esto es cuando hay histológico evidencia de melanoma en regional linfa nodo/ s, en tránsito o satélite metástasis)
- Melanoma localizado con alto riesgo de recurrencia local debido a márgenes de escisión inadecuados o perineural invasión (también denominada neurotropismo).
¿Qué son las terapias adyuvantes para el melanoma?
Inmunoterapia y terapia contra el cáncer dirigida contra el conductor mutaciones han demostrado un beneficio en el melanoma metastásico en estadio IV (cuando se metástasis han sido detectados). También se informa que la terapia adyuvante reduce el riesgo relativo de recurrencia en un 40% en el melanoma metastásico en estadio III con una reducción absoluta de 15 a 25% en el riesgo de recurrencia local y a distancia. Los datos de supervivencia global aún no se informan para la inmunoterapia, pero se observan beneficios de supervivencia global significativos con dabrafenib y trametinib combinados con adyuvante en BRAF-mutante melanoma metastásico en estadio III.
Los resultados del tratamiento adyuvante se han publicado mediante inmunoterapia, terapia dirigidao radioterapia que se ha administrado hasta un total de 12 meses.
Inmunoterapia
Hay dos clases de inmunes control inhibidores, a partir de 2019.
- los citotóxico T-linfocito-asociado proteína 4 (CTLA4) anticuerpo, ipilimumab (Yervoy®) [4].
- Proteína de muerte celular programada 1 (PD1) anticuerpos:
- Nivolumab (Opdivo®) [4]
- Pembrolizumab (Keytruda®) [5].
Inmunoterapias se administran mediante perfusión intravenosa cada tres semanas [4].
Terapias dirigidas
Las terapias dirigidas bloquean la vía quinasa de la proteína activada por mitógenos (MAP) [6].
- Inhibidores de BRAF incluyen dabrafenib, vemurafenib y encorafenib.
- MEK los inhibidores incluyen trametinib, cobimetinib y binimetinib.
Los inhibidores de BRAF se administran por vía oral dos veces al día; una MEK inhibidor generalmente se toma por vía oral una vez al día [8]. Un inhibidor de BRAF y MEK generalmente se usan juntos en terapia combinada para limitar la tumor resistencia a la terapia de agente único [7].
Radioterapia
Estereotáctico La radioterapia de haz externo se puede considerar después terapéutico linfadenectomía para reducir la tasa de nodal recurrencia, particularmente cuando hay una extraganglionar extensión del melanoma metastásico [8,9].
Cuales son los contraindicaciones con terapias adyuvantes?
Por lo general, a los pacientes con melanoma de menor riesgo o de localización delgada no se les ofrecen tratamientos adyuvantes (enfermedad en estadio I / IIA) [1,2].
Las contraindicaciones relativas para el uso de inmunoterapia incluyen:
- Embarazo: debido a preocupaciones sobre la posible pérdida de la madre inmunológico tolerancia a un feto [10]
- Un historial de mal controlado o descontrolado autoinmune Enfermedad: la activación del sistema inmunológico mediante inmunoterapia puede provocar un empeoramiento de la enfermedad autoinmune. [11]
- Organo trasplante - Ha habido informes aislados de rechazo rápido del órgano trasplantado cuando se han utilizado inhibidores de puntos de control. La inmunoterapia aún puede considerarse en renal trasplante pacientes si también son diálisis candidatos [12]
- Un grave o potencialmente mortal reacción adversa a inmunoterapia previa [13].
La terapia dirigida con inhibidores de BRAF es contraindicado para pacientes sin el controlador BRAF V600 mutación [7].
Que es neoadyuvante ¿terapia?
A diferencia de la terapia adyuvante, que se administra después de la cirugía para extirpar el melanoma, la terapia neoadyuvante es una inducción tratamiento comenzó antes de la escisión. Normalmente se utiliza cuando el primario el melanoma es irresecable (es decir, es un tumor grande, el defecto de escisión no se puede cerrar o la escisión sería inaceptable cosméticamente) o cuando cualquier ganglio o visceral Las metástasis de melanoma son demasiado voluminosas para eliminarlas de forma segura. La intención de la terapia neoadyuvante es reducir el tamaño del tumor para permitir que se lleve a cabo la cirugía. [14].
¿Cuáles son los beneficios de la terapia adyuvante para el melanoma metastásico en estadio III?
Los primeros resultados de los programas de investigación clínica están demostrando beneficios consistentes y clínicamente significativos de las terapias dirigidas y las inmunoterapias en el melanoma metastásico en estadio III cuando el melanoma se ha resecado por completo.
Inmunoterapia
Los datos de la investigación inicial sobre la inmunoterapia con ipilimumab en el melanoma metastásico en estadio III provienen de dos estudios importantes. La probabilidad de supervivencia general a los 5 años mejoró en un 28% y el riesgo de recurrencia del melanoma metastásico a los 5 años mejoró en un 24% en aquellos aleatorizado a ipilimumab en comparación con placebo [15].
- En el ensayo CheckMate 238, la supervivencia libre de recurrencia se redujo en un 35% en los aleatorizados para recibir nivolumab en comparación con ipilimumab con reducción de casos graves. eventos adversos [4].
- En el estudio KEYNOTE-054, los pacientes aleatorizados a pembrolizumab tuvieron una reducción del 43% en el riesgo de recurrencia o muerte en comparación con placebo. [5].
Terapia dirigida
Estudios sobre inhibidores de BRAF y BRAF / MEK dual inhibición para pacientes con melanoma metastásico en estadio III se realizaron antes de los estudios de inmunoterapia. Los resultados clave se enumeran a continuación. Se demostró una mejora constante en la supervivencia general (SG) de los pacientes con el uso de inhibición de MEK / BRAF como agente único en comparación con placebo. Este beneficio se incrementó con la inhibición dual [7,16]. Debido a los efectos adversos de la terapia dirigida, es posible que sea necesario suspender uno de los componentes. [17].
| Inhibidor | CR + PR% | Mediana SLP, mediana de SG |
| Vemurafenib [18] | 53% | 6,9 meses, 13,6 meses |
| Dabrafenib [19] | 50% | 6,7 meses, 18 meses |
| Trametinib [20] | 22% | 4,8 meses (solo PFS) |
| Dabrafenib + trametinib [7] | 67% | 11 meses, 25,1 meses |
| Dabrafenib + trametinib versus vemurafenib [16] | 64% | 12,6 meses, 25,6 meses |
CR: respuesta completa; PR: respuesta parcial; RC + PR%: porcentaje de pacientes con respuesta parcial o completa; SLP: supervivencia libre de progresión; SG: supervivencia global
Radioterapia adyuvante
Local controlar de melanoma se puede mejorar con radioterapia adyuvante si el riesgo de recurrencia local sigue siendo inaceptablemente alto después de la escisión quirúrgica, como ocurre con:
- Inadecuado amplia escisión márgenes, a menudo debido a limitaciones anatómicas o cosméticas alrededor del ojo /conjuntiva, nariz, labios u orejas [21]
- Satélite lesiones
- Neurotropismo (invasión perineural) en histología [8,9]
- Desmoplástico melanoma, por su tendencia a la recidiva local.
Aunque los ensayos controlados aleatorios no han evaluado el beneficio de la radioterapia adyuvante, varias cohortes observacionales grandes han informado resultados positivos con una mejora del 50% al 85% en el riesgo de recurrencia local. También se observaron posibles pruebas de una disminución de la recurrencia ganglionar [22–24].
El local inflamatorio Los efectos resultantes de la radioterapia pueden proporcionar un impulso sinérgico a la eficacia de inmunoterapia [25,26]. Se están realizando más investigaciones para evaluar sus beneficios. [27,28].
¿Cuáles son las desventajas de las terapias adyuvantes?
Los beneficios comparativos de la inmunoterapia con la tradicional quimioterapia han cambiado las reglas del juego para el tratamiento del melanoma metastásico en algunos pacientes. Sin embargo, en muchos pacientes, el melanoma no responde a la inmunoterapia o solo responde parcialmente. Además, las terapias dirigidas solo están indicadas para aquellos cuyo melanoma porta la mutación conductora BRAF V600 (aproximadamente del 40 al 50% de los melanomas cutáneos) [29].
Aún quedan preguntas por responder sobre la terapia adyuvante para el melanoma.
- ¿La inmunoterapia adyuvante mejora la supervivencia general de los pacientes con melanoma metastásico en estadio III?
- ¿Es mejor administrar inmunoterapia adyuvante para el melanoma metastásico en estadio III o esperar hasta que se desarrolle la enfermedad del melanoma metastásico en estadio IV?
- Si un paciente tiene una mutación de BRAF V600, ¿debemos utilizar primero la terapia dirigida o la inmunoterapia?
- ¿La inmunoterapia adyuvante o la terapia dirigida reducirían el riesgo de la enfermedad si se usaran en una etapa más temprana del melanoma? Actualmente, un estudio está reclutando participantes para responder esta pregunta en el melanoma en estadio IIB-C (2019).
¿Cuáles son los efectos secundarios y los riesgos de las terapias adyuvantes?
Los tratamientos adyuvantes generalmente se toleran bien con comparativamente más a corto plazo toxicidad con inhibición combinada BRAF / MEK en comparación con inmunoterapia; sin embargo, existe el riesgo de toxicidad permanente con la inmunoterapia adyuvante.
Efectos secundarios de la inmunoterapia
La inmunoterapia puede provocar efectos secundarios debido a la activación inmunitaria [13,30]. Las tasas que se describen a continuación son para los inhibidores de PD1 (nivolumab y pembrolizumab); Los eventos adversos relacionados con el sistema inmunológico suelen ser más frecuentes con la inhibición de CTLA-4 (ipilimumab).
- Fatiga ~ 25% con un inhibidor de PD1
- Piel: prurito, dermatitis, o vitiligo en ~ 34%
- Tracto gastrointestinal: colitis causando diarrea en un 13% (el riesgo es mayor con la combinación de ipilimumab y nivolumab)
- Tiroides disfunción: hipertiroidismo o hipotiroidismo en ~ 10%
- Artralgia ~ 7%
- Hepatitis 5-10%
- Neumonitis 2-4%
- Miositis
- Agudo lesión renal
- Raramente, hipofisitis.
Ver también Efectos adversos cutáneos de los inhibidores de puntos de control.
Efectos secundarios de las terapias dirigidas
La combinación de dabrafenib / trametinib provoca los siguientes efectos adversos [17].
- Pirexia
- Fatiga
- Náusea
- Dolor de cabeza
- Diarrea
- Vómitos
- Artralgia
- Dermatitis
- Nuevo cáncer de piel cutáneo, especialmente escamoso célula carcinoma (una BRAF efecto inhibidor)
- Efectos cardíacos (disfunción ventricular izquierda)
- Ocular efectos (visión borrosa, coriorretinopatía)
- Pulmonar efectos (intersticial enfermedad pulmonar, neumonitis).
Efectos secundarios de la radioterapia
Los efectos secundarios agudos de la radioterapia pueden incluir [31,32]:
- Descamación
- Eritema
- Relacionados con los órganos inflamación y edema (p.ej, esofagitis, mucositis, neumonitis)
- Fatiga.
Los efectos secundarios tardíos de la radioterapia pueden incluir:
- Hipopigmentación o hiperpigmentación
- Telangiectasia
- Epidérmico atrofia y fragilidad
- Alopecia y sudor glándula atrofia
- Necrosis de Tejido suave, cartílago o hueso
- Inducida por radiación malignidad - células escamosas carcinoma, basal carcinoma celular.