Wat is pyodermie gangreneus?
Pyoderma gangrenosum presenteert zich als een snelle, zeer pijnlijke vergroting. ontstoken. Het is een van een groep van auto-inflammatoir aandoeningen bekend als neutrofiel huidziekte.
De naam pyoderma gangrenosum is historisch. voorwaarde is niet een infectie (pyodermie), noch oorzaak gangreen.
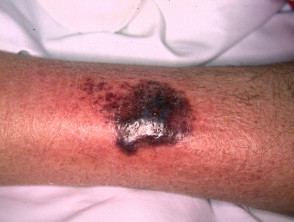
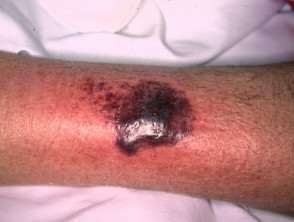
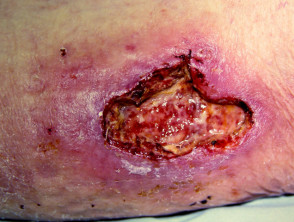
Het wordt gekenmerkt door een zweer van volledige dikte met blauwe ondermijnde randen en door pathergie, het uiterlijk van nieuw verwondingen na lokaal trauma [1].
Wie krijgt pyoderma gangrenosum?
Pyoderma gangrenosum is een zeldzame ziekte die mannen en vrouwen van alle leeftijden treft, maar komt het meest voor bij mensen ouder dan 50 jaar. Er wordt aangenomen dat het een reactie is op een interne ziekte of aandoening. Bekende verenigingen zijn onder meer:
- Ontstekingsremmend darmziekte (ulceratief colitis en de ziekte van Crohn)
- reumatoïde artritis
- myeloïde bloeddyscrasieën waaronder leukemie
- monoklonaal gammopathie (meestal IgA)
- chronisch actief hepatitis
- Granulomatose met polyangiitis
- AARDAPPEL syndroom
- Gebruik van cocaïne versneden met levamisol
- Verschillende minder voorkomende associaties.
Ongeveer de helft van degenen die getroffen zijn door pyoderma gangrenosum hebben geen van de bijbehorende risicofactoren.
Pyoderma gangrenosum geassocieerd met inflammatoire darmziekte
IBD-geassocieerde pyoderma gangrenosum heeft de volgende kenmerken [5,6]:
- Pyoderma gangrenosum vertegenwoordigt de tweede meest voorkomende huid manifestatie van IBD (1-3%).
- Het is vaker een complicatie van colitis ulcerosa in vergelijking met de ziekte van Crohn.
- IBD-geassocieerde pyoderma gangrenosum is geassocieerd met klinisch milde IBD, erytheem nodosum en vrouwelijk seks.
- De onderliggende darmziekte is actief bij meer dan de helft van de patiënten op het moment van een episode van pyoderma gangrenosum.
- Pyoderma gangrenosum bevindt zich meestal op de onderste extremiteit en kan periosteaal zijn.
- ulceratieve en pustulair soorten pyoderma gangrenosum kunnen voorkomen.
Wat veroorzaakt pyoderma gangrenosum?
Pyoderma gangrenosum is een auto-inflammatoire ziekte (overmatige reactie op a antigeen) vanwege een vorm van neutrofielen disfunctie [1]. Jij lymfocyten Y cytokinen Ze zijn betrokken. er kan een genetisch aanleg.
Drugs zijn af en toe betrokken als triggers voor pyoderma gangrenosum, vooral cocaïne, isotretinoïne, propylthiouracil en sunitinib (een eiwit kinase remmer).
Wat zijn de klinische kenmerken van pyoderma gangrenosum?
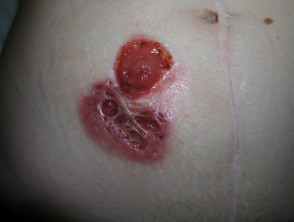
- Pyoderma gangrenosum begint meestal vrij plotseling, vaak op de plaats van een kleine laesie.
- Je kunt klein beginnen puist, rode bult of bloedblaar.
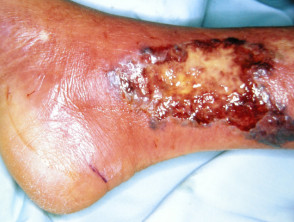
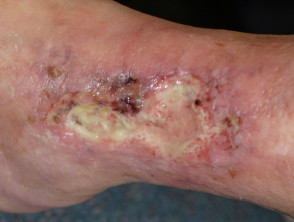
- De huid breekt dan af, wat resulteert in een zweer. De zweer kan snel dieper en breder worden.
- Kenmerkend is dat de rand van de zweer paars en ondermijnd is.
- Pyoderma gangrenosum is meestal erg pijnlijk.
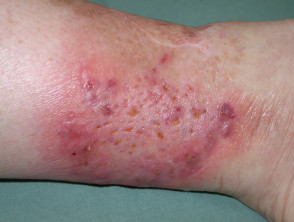
- Meerdere zweren Kunnen ontwikkelen tegelijkertijd of voor maanden of jaren.
Zonder behandeling kunnen de zweren groter worden, doorzetten onveranderd of kan langzaam genezen. Behandeling is meestal succesvol in het stoppen van het proces, maar volledige genezing kan maanden duren. Dit geldt met name als er een veneuze ziekte, een andere reden voor beenzweren.
Diepe zweren genezen met littekens, en dit gebeurt soms in een karakteristiek cribriform of kriskras patroon. een oppervlakkige gek bulleus variant van pyoderma gangrenosum kan genezen zonder a litteken. Dit kan vergelijkbaar zijn met of verward zijn met een andere neutrofiel. huidziekte, scherp koorts neutrofiele dermatose (ziekte van Sweet).
pyoderma gangrenosum
pyoderma gangrenosum
pyoderma gangrenosum
pyoderma gangrenosum
pyoderma gangrenosum
pyoderma gangrenosum
pyoderma gangrenosum
Hoe wordt pyoderma gangrenosum gediagnosticeerd?
Pyoderma gangrenosum wordt gediagnosticeerd door zijn karakteristieke uiterlijk en hevige pijn. de pathergie test is meestal positief (een huidtest die een papel, puisten of zweren).
- De wond moet worden gereinigd en gekweekt voor micro-organismen, maar deze zijn niet de oorzaak van pyoderma gangrenosum.
- EEN biopsie kan nodig zijn om andere oorzaken uit te sluiten ulceratie. Pyoderma gangrenosum veroorzaakt neutrofiele ontsteking infiltreren, maar dit kan afwezig zijn tijdens de behandeling.
- Voor het grootste deel zijn bloedonderzoeken niet bijzonder nuttig. Sommige patiënten kunnen een positief resultaat hebben HUNCH (antineutrofiel cytoplasma antilichaam).
Maverakis-criteria
Criteria gepubliceerd na een Delphi-consensusoefening in 2018 [2] ter vervanging van de criteria van Su [3] door een enkel primair criterium dat vereist is om PG te diagnosticeren (een neutrofiel infiltraat). De toevoeging van vier of meer van de acht secundaire criteria produceert een gevoeligheid van 86% en een specificiteit van 90% voor pyoderma gangrenosum.
Belangrijk criterium
- Histopathologie vanaf de rand van de zweer moet een neutrofiel infiltraat zichtbaar zijn
kleine criteria
- infectie uitsluiting
- pathergie
- Geschiedenis van inflammatoire darmaandoeningen of inflammatoire artritis
- geschiedenis van papel, galblaas, of zwerende puist in vier dagen
- randapparatuur erytheem, ondermijnde grens, gevoeligheid op de plaats van de zweer
- Meerdere zweren, tenminste één op de vorig been
- Gerimpelde of cribriforme papierachtige littekens op de plaats van de genezen zweer
- Afname van de omvang van de zweer een maand nadat deze is begonnen. immunosuppressief geneesmiddel.
Wat is de behandeling van pyoderma gangrenosum?
Behandeling van pyoderma gangrenosum is voornamelijk niet-chirurgisch. de necrotisch het weefsel moet voorzichtig worden verwijderd. uitgebreide operatie debridement het moet worden vermeden tijdens de actieve fase van pyoderma gangrenosum, omdat het kan leiden tot vergroting van de zweer. Huidtransplantaten en andere chirurgische ingrepen kunnen worden uitgevoerd wanneer de actieve fase van de ziekte is aangebroken, met zorg om trauma tot een minimum te beperken.
Conventionele antibiotica zoals flucloxacilline worden vaak voorgeschreven voordat de juiste diagnose wordt gesteld. Deze kunnen doorgaan als bacteriën ze worden gekweekt uit de wond (secundaire wondinfectie) of er is omliggende cellulitis (roodgloeiende, pijnlijke huid), maar ze zijn niet bruikbaar voor ongecompliceerde pyoderma gangrenosum.
Kleine zweren worden vaak behandeld met:
- Krachtig huidig steroïde zalf
- Tacrolimus zalf
- Intralesionale steroïde-injecties aan de rand van de zweer
- Cyclosporine oplossing
- speciale verbanden
- mondeling ontstekingsremmend antibiotica zoals doxycycline of minocycline
- Indien getolereerd, zorgvuldige compressieverbanden om zwelling te verminderen.
systemisch Behandeling voor grotere zweren als gevolg van pyoderma gangrenosum kan zijn:
- Orale prednison gedurende enkele weken of langer, of intermitterende intraveneuze methylprednisolon gedurende drie tot vijf dagen
- Cyclosporine [7], dat net zo effectief is als prednison en verschillende bijwerkingen en risico's heeft
- Biologische agentia: succes met infliximab, adalimumab, etanercept en ustekinumab is gemeld in een klein aantal gevallen (off-label gebruik). In Nieuw-Zeeland wordt adalimumab gefinancierd voor pyoderma gangrenosum als aan bepaalde criteria wordt voldaan.
Andere therapieën kunnen zijn:
- mycofenolaatmofetil
- Dapson
- Azathioprine
- Een tetracycline zoals minocycline
- Kaliumjodide-oplossing
- Methotrexaat
- Cyclofosfamide
- Chloorambucil
- intraveneus immunoglobulinen en plasmaferese.
Deskundige wondzorg en pijnbestrijding zijn essentieel. Zodra de ziekte stabiel en inactief is, kan chirurgisch herstel met behulp van een huidflap, huidtransplantaat, wondtherapie met negatieve druk en huidkweek worden overwogen.
Systemische therapie moet gedurende enkele maanden langzaam worden afgebouwd.
Outlook Wat is de prognose voor pyoderma gangrenosum?
de voorspelling voor pyoderma gangrenosum is het onvoorspelbaar. Ongeveer de helft van de behandelde patiënten bereikt binnen een jaar wondgenezing met prednison- of ciclosporinetherapie [4,7].
Patiënten met pyoderma gangrenosum moeten heel voorzichtig zijn om trauma te voorkomen, wat een nieuwe zweer kan veroorzaken.