Wat is een? korstmos medicijn uitslag?
lichenoïde huiduitslag Het zijn zeldzame huiden huiduitslag die kan worden veroorzaakt door veel omgevingsfactoren, medicijnen of industriële bijproducten zoals ingeademde deeltjes. de uitslag van een lichenoïde medicijnuitbarsting kan soms moeilijk te onderscheiden zijn idiopathisch lichen planus vanwege overeenkomsten in klinische verschijning en pathologie gezien op de huid biopsie.
Wie krijgt een lichenoïde medicijnuitslag?
Er zijn veel medicijnen gemeld in verband met uitbarstingen van lichenoïde geneesmiddelen, maar vaak is de tijd tussen het begin van de medicatie en het verschijnen van de huiduitslag (de latent periode) kan lang duren, in sommige gevallen meer dan een jaar. Over het algemeen bedraagt de latentieperiode 2 tot 3 maanden (hoewel dit voor verschillende geneesmiddelen kan variëren) en er is zelfs gemeld dat ontwikkelen nadat het medicijn is gestopt. Dit kan het moeilijk maken om het boosdoenermedicijn te identificeren.
Medicijnen waarvan vaak wordt gemeld dat ze een lichenoïde medicijnuitslag veroorzaken, zijn onder meer:
- Antihypertensiva – ACE remmers, bètablokkers, nifedipine, methyldopa
- Diuretica: hydrochloorthiazide, furosemide, spironolacton
- Steroïdeloze ontstekingsremmers (NSAID's)
- fenothiazinederivaten
- Anticonvulsiva: carbamazepine, fenytoïne
- Geneesmiddelen om tuberculose te behandelen
- Antischimmelmedicijn – ketoconazol
- Chemotherapeutische middelen: hydroxyurea, 5-fluorouracil, imatinib
- Antimalariamiddelen zoals hydroxychloroquine
- Sulfageneesmiddelen, waaronder sulfonylureumderivaat hypoglycemisch middelen, dapson, mesalazine, sulfasalazine
- Metalen – goudzouten
- Overige: allopurinol, jodiden en radioactieve contrastmiddelen, interferon-α, omeprazol, penicillamine, tetracycline
Andere medicijnen waarvan is gemeld dat ze verband houden met lichenoïde medicijnuitbarstingen zijn onder meer:
- Tumor necrose factorantagonisten zoals infliximab, etanercept en adalimumab
- Imatinibmesylaat (tyrosinekinase remmer)
- Misoprostol (prostaglandine E1-agonist)
- Sildenafil citratus (Viagra™)
- Vaccins (vooral die tegen gordelroos en griep).
Als een lichenoïde uitslag is omgezet in een medicijn, is het heel goed mogelijk dat dezelfde reactie sneller optreedt na blootstelling aan een ander medicijn uit dezelfde familie. Gerapporteerde voorbeelden zijn onder meer protonpompremmers (voor dyspepsie) en HMG-CoA-reductaseremmers (voor cholesterol).
Wat zijn de klinische kenmerken van een lichenoïde medicijnuitbarsting?
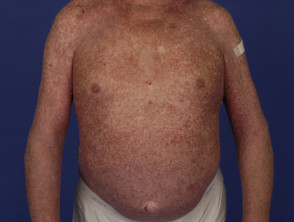
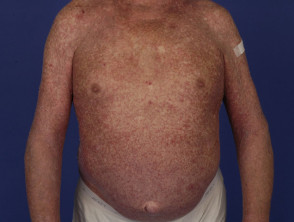
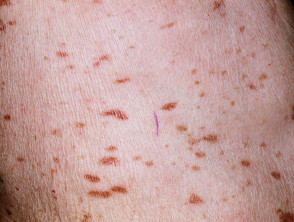
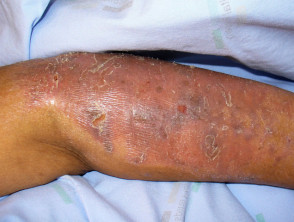
Lichenoïde medicijnuitbarstingen kunnen veel op idiopathische lichen planus lijken, hoewel er kenmerken kunnen zijn die kunnen helpen ze te onderscheiden, waaronder:
- Uitgebreide uitslag, symmetrisch verdeeld over de romp en ledematen
- Fotodistributie: huiduitslag komt voornamelijk voor op plaatsen die aan de zon zijn blootgesteld
- De uitslag kan zijn geschubd lijkt op eczeem of psoriasis
- Wickhams striae zijn meestal afwezig
- Nagel Y slijm- membraanbetrokkenheid (bijv. mond) is zeldzaam (orale lichen planus)
- De kans is groter dat je wordt gemarkeerd pigmentatie nadat de actieve uitslag is verdwenen.
Lichenoïde medicijnuitbarsting
Lichenoïde medicijnuitbarsting
Lichenoïde medicijnuitbarsting
Lichenoïde medicijnuitbarsting
Hoe wordt een lichenoïde medicijnuitslag gediagnosticeerd?
De diagnose kan worden vermoed op basis van ongebruikelijke klinische kenmerken en vervolgens wordt een huidbiopsie genomen. de pathologisch De kenmerken van een lichenoïde medicijnuitbarsting zijn misschien moeilijk te onderscheiden van idiopathische lichen planus, maar de diagnose van lichenoïde medicijnuitbarstingen kan worden gesuggereerd door de typen en verdeling van opruiend cellen, evenals andere veranderingen.
Een gedetailleerde geschiedenis van de medicijnen die in het voorgaande jaar zijn ingenomen, inclusief de medicijnen die slechts kort (of zelfs maar één keer) zijn ingenomen, kan helpen de boosdoener te identificeren.
Soms lapje Drugstesten kunnen de identificatie bevestigen, maar valse negatieven komen vaak voor.
Bij een 'challenge-test' wordt het medicijn opzettelijk opnieuw toegediend aan de patiënt die verwacht dat de uitslag zal terugkeren, maar dan sneller. Soms gebeurt dit onbedoeld wanneer een ander medicijn uit dezelfde klasse wordt gegeven om het oorspronkelijke medische probleem te behandelen, of wanneer hetzelfde medicijn voor een ander probleem wordt gegeven.
Het staken van de vermoedelijke medicatie en het verdwijnen van de uitslag wordt meestal gezien als bevestiging van de diagnose en als trigger voor de medicatie.
Wat is de behandeling voor lichenoïde medicijnuitslag?
De triggermedicatie moet worden gestopt en de uitslag zou moeten verbeteren, hoewel het weken of maanden kan duren voordat deze verdwijnt. Meestal vlak gepigmenteerd sproeten doorzetten en langzamer vervagen. Het duurt zes maanden of langer voordat de nagelziekte verdwijnt, hoewel er in deze periode geleidelijk verbetering te zien is.
Soms kan de medicatie niet worden stopgezet vanwege het belang van de onderliggende medische aandoening in vergelijking met de uitslag, bijvoorbeeld imatinib chronisch myeloïde leukemie of gastro-intestinale stromale tumor. De dosis kan worden verlaagd of ongewijzigd blijven en de huiduitslag kan worden behandeld huidig steroïde room of, indien zeer uitgebreid en ernstig, oraal corticosteroïden zoals prednison of prednisolon. Steroïden kunnen goede verlichting of zelfs oplossing bieden.