Advertentie
Huidkanker
Toepassing om zelfonderzoek van de huid en vroege detectie te vergemakkelijken. Lees verder.
Wat is huid kanker?
Huidkanker is een tumor waarbij sprake is van: proliferatie van een van de huidcellen, terwijl het normale huidregeneratieproces de replicatie van cellen op een gecontroleerde manier omvat. Elk subtype huidkanker heeft unieke kenmerken.
De meest voorkomende vormen van huidkanker zijn:
- basaal cel carcinoom (BCC)
- geschubd celcarcinoom (SCC), inclusief keratoacanthoom
- Melanoma
De term niet-melanome huidkanker verwijst naar alle soorten huidkanker behalve melanoom. BCC en SCC worden ook wel genoemd keratinocyten kanker.
Veel voorkomende huidkankers
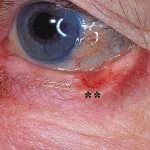
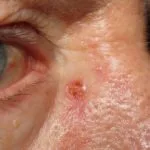
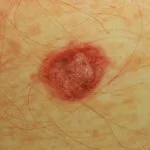
Basaalcelcarcinoom
Plaveiselcelcarcinoom
Melanoma
Vroege oppervlakkige huidkankers omvatten:
- Oppervlakkig basaalcelcarcinoom
- intra-epidermaal plaveiselcellen carcinoom of de ziekte van Bowen (precancereus, in de plaats plaveiselcelcarcinoom) en actinisch keratose
- Melanoma in de plaats.
Veel verschillende soorten minder vaak voorkomende huidkanker worden vermeld in het gedeelte met gerelateerde informatie onderaan deze pagina.
Wie heeft er last van huidkanker?
Huidkanker treft meestal oudere volwassenen, maar kan ook jongere volwassenen en, in zeldzame gevallen, kinderen treffen.
- Huidkanker treft meestal mensen met een lichte huidskleur (Fitzpatrick-huidfototype I, II en III), hoewel mensen met een donkere huidskleur ook ontwikkelen huidkanker.
- Mensen die huidkanker hebben gehad, hebben een hoger risico hierop ontwikkelen andere huidkankers.
- Een familiegeschiedenis van huidkanker verhoogt ook het risico.
- Zeker genen zoals melanocortine-1 ontvanger Er is vastgesteld dat ze een verhoogd risico op huidkanker met zich meebrengen.
Wat veroorzaakt huidkanker?
De hierboven genoemde veel voorkomende vormen van huidkanker houden verband met blootstelling aan ultraviolette straling (van zonlicht of zonnebanken) en de gevolgen van veroudering. Andere risico's zijn onder meer:
- Roken (vooral voor SCC)
- Humaan papillomavirus infectie (genitale wratten), vooral voor slijmvlies sites zoals oraal slijmvlies, lippen en geslachtsorganen
- immunosuppressiebijvoorbeeld bij patiënten die een orgaan hebben gekregen transplantatie en gebruik azathioprine en cyclosporine
- Infectie met het humaan immunodeficiëntievirus (hiv)
- Blootstelling aan ioniserende straling
- Blootstelling aan bepaalde chemicaliën, zoals arseen en koolteer
- Langdurige huidziekten zoals korstmos sclerosus, lupus erythematosus, lineair porokeratose of huid tuberculose
- Een langdurige blessure of litteken, bijvoorbeeld door een thermische brandwond (een Marjolin ontstoken).
Sommige huidkankers zijn het gevolg van genetisch voorwaarden, zoals:
- Albinisme
- basale cel naevus syndroom
- Bazex-Dupré-Christol-syndroom
- bloei syndroom
- Brooke-Spiegler-syndroom
- Cowden-syndroom
- dyskeratose aangeboren
- epidermolysis bullosa
- Verruciforme epidermodysplasie
- Bekend atypisch mol-melanoomsyndroom (FAMM)
- Syndromen voor vroegtijdige veroudering (progeria)
- Rothmund-Thomson-syndroom
- Torre-Muir-syndroom
- Xeroderma pigmentosum
Wat zijn de klinische kenmerken van huidkanker?
Huidkanker verschijnt meestal als een knobbel of knobbeltje, een zweer of een verandering blessure.
Wat zijn de complicaties van huidkanker?
Huidkanker kan meestal worden behandeld en genezen voordat er complicaties optreden. Tekenen van gevorderde, agressieve of verwaarloosde huidkanker kunnen zijn:
- ulceratie
- bloeden
- Voortplanting van een tumor a lymfe klieren en andere organen zoals de lever en de hersenen (metastase).
Hoe wordt huidkanker gediagnosticeerd?
Huidkanker wordt meestal klinisch gediagnosticeerd door: dermatoloog of huisarts, als u iets hoort over een vergroting, korstjes of bloedend letsel. De laesie wordt zorgvuldig geïnspecteerd en idealiter wordt er ook een volledig huidonderzoek uitgevoerd.
- dermatoscopie (een speciaal vergrootlicht) kan worden gebruikt om de diagnose te bevestigen, huidkanker vroegtijdig op te sporen en uit te sluiten goedaardig verwondingen.
- een gedeeltelijke huid biopsie Het kan worden gebruikt bij gevallen van vermoedelijke niet-melanome huidkanker om de diagnose te bevestigen.
- Vervolledigen excisie Het wordt meestal gedaan om een diagnose te stellen als er een vermoeden bestaat van melanoom, omdat een gedeeltelijke biopsie misleidend kan zijn melanocytisch Tumoren.
- De diagnose wordt in het laboratorium bevestigd door een histopatholoog. Het kan een paar dagen duren voordat het rapport wordt uitgebracht, of langer als speciale tests vereist zijn.
- Genetische tests voor melanoom en melanoom in het bloed kunnen in sommige centra beschikbaar zijn.
Welke is de differentiële diagnose van huidkanker?
De differentiële diagnose van huidkanker hangt af van de specifieke laesie.
Wat is de behandeling voor huidkanker?
Vroegtijdige behandeling van huidkanker geneest het meestal. De meeste huidkankers worden operatief behandeld met behulp van een verdoving om de huid te verdoven. Chirurgische technieken omvatten:
- Excisie biopsie
- Moh's operatie
Behandelingsopties voor oppervlakkige huidkanker zijn onder meer:
- Kleine chirurgische ingrepen, waaronder curettage en diathermiecauterisatie en elektrochirurgie
- cryotherapie
- Huidig therapie zoals fluorouracil roomimiquimod crème of ingenol-mebutaat gel
- fotodynamisch therapie (fotosensibiliserende crème plus licht)
- Radiotherapie (röntgenbehandeling)
- lasers
Behandeling voor gevorderde of metastatisch Basaalcelcarcinoom kan gerichte therapieën vismodegib en sonidegib omvatten.
Behandeling voor gevorderd en gemetastaseerd melanoom kan omvatten:
- systemisch immunotherapie met ipilimumab of controle remmers pembrolizumab of nivolumab
- Topische en intralesionale immunotherapie voor melanoom metastase
- Gerichte therapie tegen BRAF mutaties gebruik van vemurafenib of dabrafenib of MEK remming met trametinib
- Combinatiemedicijnen, zoals cometinib.
Patiënten met huidkanker kunnen een verhoogd risico hebben op het ontwikkelen van andere vormen van huidkanker. Het kan worden aanbevolen dat zij:
- Oefen zorgvuldige bescherming tegen de zon, inclusief het regelmatig aanbrengen van zonnebrandmiddelen
- Leer en oefen huidzelfonderzoek
- Laat regelmatig uw huid controleren
- Dien in bij digitaal dermatoscopisch surveillance (moedervlekken in kaart brengen), vooral als ze veel moedervlekken of atypische moedervlekken hebben
- Zoek medische hulp als u veranderingen of vergroting van de huidlaesies opmerkt.
- Neem nicotinamide (vitamine B3) om het aantal plaveiselcellen te verminderen. carcinomen.
Deze behandelingen kunnen nadelige effecten veroorzaken. Zien:
- Cutane bijwerkingen van checkpoint-remmers
- Nadelige huideffecten van anti-timelanoomtherapieën.
Wat is het gevolg van huidkanker?
De meeste huidkankers kunnen met een vroege behandeling volledig worden genezen. Gevorderde huidkankers zijn moeilijker te behandelen en kunnen tot de dood leiden.