Anuncio
Cáncer de piel
Aplicación para facilitar el autoexamen de la piel y la detección temprana. Lee mas.
Que es nodular melanoma?
El melanoma nodular es un invasor forma de melanoma. El melanoma es una piel potencialmente peligrosa cáncer que surge de pigmento células (melanocitos).
Según los datos del Registro de Cáncer de Nueva Zelanda, 2256 invasores melanomas fueron diagnosticados en 2008, y al menos el 15% se informó como melanoma nodular. Hubo 371 muertes por todos los tipos de melanoma en 2008 (el 69% eran hombres) y aproximadamente la mitad de ellos fueron melanomas nodulares.
¿Qué es el melanoma nodular?
En el melanoma nodular, las células del melanoma proliferan hacia abajo a través de la piel, esto se conoce como crecimiento vertical. los lesión se presenta como un nódulo (bulto) que se ha ido agrandando rápidamente durante las últimas semanas o meses. Puede surgir de novo en piel de apariencia normal o dentro de un melanoma existente de otro tipo.
El melanoma nodular puede penetrar profundamente en la piel a los pocos meses de su primera aparición.
¿Quién contrae melanoma nodular?
El melanoma nodular representa aproximadamente el 15% de los melanomas en Australia y Nueva Zelanda. Aunque es más común en pieles muy claras (fototipos de piel 1 y 2), también puede ocurrir en personas que se broncean con bastante facilidad (fototipo 3) y ocasionalmente en pieles morenas o negras (fototipo 4-6).
El melanoma nodular es más común en hombres que en mujeres. La mayoría tiene más de 50 años cuando se diagnostica.
Los principales factores de riesgo del melanoma nodular son:
- Edad creciente
- Melanoma o melanoma invasivo previo en el lugar
- Muchos melanocítico nevi (lunares)
- Múltiple (> 5) atípico naevi (lunares de aspecto gracioso)
- Piel clara que se quema fácilmente
Está menos asociado con la exposición al sol que la propagación superficial y lentigo tipos malignos de melanoma.
¿Qué aspecto tiene el melanoma nodular?
El melanoma nodular puede surgir en cualquier sitio, pero es más común en las áreas expuestas de la cabeza y el cuello.
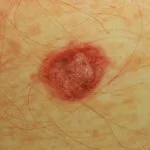
El melanoma nodular se presenta como un bulto que crece rápidamente (durante varias semanas o meses). Las características del melanoma nodular incluyen:
- Tamaño más grande que la mayoría de los lunares:> 6 mm y a menudo un centímetro o más de diámetro en el momento del diagnóstico
- En forma de cúpula, a menudo simétrico bulto firme
- Un solo color o variable pigmentación – con mayor frecuencia negro, rojo o de color piel
- Áspero liso, costroso o verrugoso superficie
- Ulceración o sangrando
- Picazón o escozor
Un tercio de los melanomas nodulares no son pigmentado. Carecen de las señales de advertencia de melanoma de los criterios ABCDE. (Asimetría, Irregularidad del borde, Variación de color, Gran diámetro).
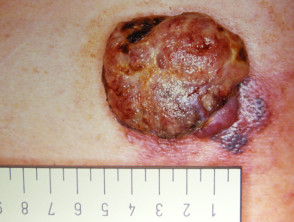
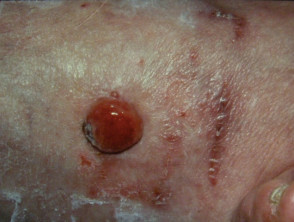
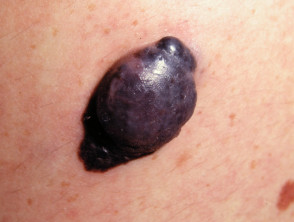
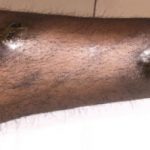
Melanoma nodular
Melanoma nodular
Melanoma nodular
Melanoma nodular
Vea más imágenes del melanoma nodular.
¿Cuál es la causa del melanoma nodular?
El melanoma nodular se debe a la desarrollo de maligno células pigmentarias (melanocitos) junto con basal capa del epidermis. Estas células pueden surgir ocasionalmente de un melanocítico existente. nevo (alrededor del 3%) pero comúnmente ocurren dentro de otro tipo de melanoma o en piel de apariencia normal previamente. Se desconoce qué provoca que los melanocitos se vuelvan malignos, pero es probable que se trate de una serie de cambios en la ADN. NRAS mutaciones se encuentran a menudo en pacientes con melanomas nodulares.
¿Qué pruebas se deben realizar si tengo melanoma nodular?
Es fundamental diagnosticar con precisión el melanoma nodular. El diagnóstico clínico es ayudado por dermatoscopia y piel biopsia (generalmente excisión biopsia). A las personas con melanoma de más de 1 mm de grosor se les puede recomendar que linfa nodo biopsia, estudios de imagen y análisis de sangre.
Dermatoscopia
Dermatoscopia, o el uso de un dermatoscopio, por un dermatólogo u otro médico capacitado en su uso, puede ser muy útil para distinguir el melanoma nodular de otras pieles lesiones, como:
- Nevos melanocíticos (lunares)
- Seborreico queratosis
- Célula basal pigmentada carcinoma
- Vascular lesiones, como angiomas y piógeno granuloma.
El más frecuentemente observado dermatoscópico Las características del melanoma nodular son:
- Desestructurado asimétrico estructura
- Patrones vasculares atípicos
- Estructuras azul grisáceo
- Varios colores.
Escisión diagnóstica de una lesión sospechosa de melanoma nodular
Si se sospecha que la lesión cutánea es un melanoma nodular, debe cortarse con urgencia (biopsia por escisión). Es mejor evitar una pequeña biopsia, excepto en lesiones inusualmente grandes. Un incisional o biopsia por punción podría ser engañoso.
los patológico el diagnóstico de melanoma puede ser un desafío. Los melanomas nodulares tienen poca o ninguna diseminación de células malignas dentro de la epidermis; las células del melanoma se encuentran dentro del dermis o subcutáneo grasa. Es posible que se necesiten pruebas adicionales con tinciones inmunohistoquímicas.
Patología informe en melanoma nodular
los patólogoEl informe debe incluir un macroscópico descripción de la muestra y el melanoma (a simple vista) y una microscópico descripción.
- Diagnóstico de primario melanoma
- Espesor de Breslow al 0,1 mm más cercano
- Nivel de invasión de Clark
- Márgenes de escisión (el tejido sano alrededor del tumor)
- Mitótico tasa: una medida de la velocidad de las células proliferando
- Si hay ulceración o no
El informe también puede incluir comentarios sobre el tipo de célula y su patrón de crecimiento, invasión de vasos sanguineos o nervios, inflamatorio respuesta, regresióny si hay un nevus asociado (lunar original).
¿Qué es el espesor de Breslow?
El grosor de Breslow se informa para melanomas invasivos. Se mide verticalmente en milímetros desde la parte superior del granular capa (o base de la ulceración superficial) hasta el punto más profundo de afectación del tumor. Es un fuerte predictor de resultados; Cuanto más grueso es el melanoma, más probable es que metástasis (propagar).
¿Cuál es el nivel de invasión de Clark?
El nivel de Clark indica el plano anatómico de invasión.
| Nivel | Caracteristicas |
|---|---|
| Nivel 1 | Melanoma in situ |
| Nivel 2 | El melanoma ha invadido el dermis papilar |
| Nivel 3 | El melanoma ha llenado la dermis papilar |
| Nivel 4 | El melanoma ha invadido el reticular dermis |
| Nivel 5 | El melanoma ha invadido el tejido subcutáneo |
Cuanto más profundo es el nivel de Clark, mayor es el riesgo de metástasis (propagación secundaria). Es útil para predecir el resultado en tumores delgados y menos útil para los más gruesos en comparación con el valor del grosor de Breslow.
¿Cuál es el tratamiento del melanoma nodular?
El tratamiento inicial del melanoma primario es eliminarlo; la lesión debe extirparse completamente con un margen de 2-3 cm de tejido normal. El tratamiento posterior depende principalmente del grosor de Breslow de la lesión.
Después de la biopsia por escisión inicial; Los márgenes de escisión radial, medidos clínicamente desde el borde del melanoma, recomendados en las Pautas de Australia y Nueva Zelanda para el manejo del melanoma (2008) se muestran en la tabla siguiente. Esto puede requerir un colgajo o injerto para cerrar la herida. En ocasiones, el patólogo informará sobre la escisión incompleta del melanoma, a pesar de los márgenes amplios. Esto significa más cirugía o radioterapia Se recomendará para asegurarse de que el tumor se haya eliminado por completo.
| Grosor | Margen de escisión |
|---|---|
| Melanoma in situ | 5 mm |
| Melanoma <1,0 mm | 1cm |
| Melanoma 1.0-2.0 mm | 1-2 cm |
| Melanoma 2,0 a 4,0 mm | 1-2 cm |
| Melanoma> 4,0 mm | 2cm |
Melanoma de estadificación
La estadificación del melanoma significa averiguar si el melanoma se ha diseminado desde su sitio original en la piel. La mayoría de los especialistas en melanoma se refieren al Comité Conjunto Estadounidense sobre el Cáncer (AJCC) cutáneo guías de estadificación del melanoma (2009). En esencia, las etapas son:
| Etapa | Caracteristicas |
|---|---|
| Etapa 0 | Melanoma in situ |
| Nivel 1 | Melanoma delgado <2 mm de espesor |
| Etapa 2 | Melanoma grueso> 2 mm de espesor |
| Etapa 3 | Propagación del melanoma para involucrar local ganglios linfáticos |
| Etapa 4 | Distante metástasis han sido detectados |
¿Deben extirparse los ganglios linfáticos?
Si los ganglios linfáticos locales están agrandados debido a metastásico melanoma, deben eliminarse por completo. Esto requiere un procedimiento quirúrgico, generalmente en general. anestésico. Si no están agrandados, es posible que se examinen para ver si hay alguna diseminación microscópica del melanoma. La prueba se conoce como biopsia de ganglio centinela.
En Nueva Zelanda, muchos cirujanos recomiendan la biopsia del ganglio centinela para melanomas de más de 1 mm de grosor, especialmente en personas más jóvenes. Sin embargo, aunque la biopsia puede ayudar en la estadificación del cáncer, no ofrece ninguna ventaja de supervivencia. La necesidad de una biopsia del ganglio centinela es controvertida en la actualidad.
Los ganglios linfáticos que contienen melanoma metastásico a menudo aumentan de tamaño rápidamente. Un ganglio afectado no suele ser sensible y de consistencia firme a dura. Si esto ocurre entre las visitas de seguimiento planificadas, informe a su médico de inmediato.
Si el melanoma es extendido, pueden ser necesarias otras formas de tratamiento, pero no siempre tienen éxito en la erradicación del cáncer. Inmunoterapia, productos biológicos como ipilimumab y el BRAF inhibidores dabrafenib y vemurafenib son prometedores.
¿Qué sucede durante el seguimiento del melanoma?
El objetivo principal del seguimiento es detectar las recurrencias de manera temprana, pero también ofrece la oportunidad de diagnosticar un nuevo melanoma primario en la primera oportunidad posible. Un segundo melanoma invasivo ocurre en el 5-10% de los pacientes; un melanoma in situ no relacionado afecta a más del 20% de los pacientes con melanoma.
Las Directrices de Australia y Nueva Zelanda para el manejo del melanoma (2008) hacen las siguientes recomendaciones para el seguimiento de los pacientes con melanoma invasivo.
- Autoexamen de piel
- Controles cutáneos de rutina realizados por el profesional de la salud preferido del paciente
- Los intervalos de seguimiento son preferiblemente semestrales durante cinco años para pacientes con enfermedad en estadio 1, trimestrales o cuatrimestrales durante cinco años para pacientes con enfermedad en estadio 2 o 3, y anualmente después para todos los pacientes.
- Se deben considerar las necesidades individuales del paciente antes de ofrecer un seguimiento adecuado.
- Brindar educación y apoyo para ayudar al paciente a adaptarse a su enfermedad.
Las citas de seguimiento pueden ser realizadas por el médico de cabecera o especialista del paciente, o pueden ser compartidas.
Las citas de seguimiento pueden incluir:
- Un chequeo del cicatriz donde se extrajo el melanoma primario
- Sentido de los ganglios linfáticos regionales
- Un examen general de la piel.
- Un examen físico completo
- En aquellos con muchos lunares o lunares atípicos, base Imágenes de todo el cuerpo e imágenes macro y dermatoscópicas secuenciales de las lesiones melanocíticas de interés (mapeo de lunares)
En aquellos con enfermedad primaria más avanzada, el seguimiento puede incluir:
- Análisis de sangre, incluida la LDH
- Imágenes: ultrasonido, Rayos X, Connecticut, Resonancia magnética y MASCOTA escanear.
Por lo general, las pruebas no valen la pena para los pacientes con melanoma en etapa 1/2, a menos que haya signos o síntomas de la enfermedad reaparición o metástasis. Y no se considera necesario realizar pruebas para los pacientes sanos que han permanecido bien durante cinco años o más después de la extirpación del melanoma, en cualquier etapa.
Outlook ¿Cuál es el pronóstico para los pacientes con melanoma nodular?
El riesgo de diseminación y muerte final por melanoma invasivo depende de varios factores, pero el principal es el grosor medido del melanoma en el momento en que se extirpó quirúrgicamente.
Las Pautas para el melanoma informan que las metástasis son raras para los melanomas <0,75 mm y el riesgo de tumores de 0,75 a 1 mm de grosor es de aproximadamente 5%. El riesgo aumenta constantemente con el grosor, de modo que los melanomas> 4 mm tienen una probabilidad de metástasis de alrededor del 40%.
Las estadísticas de Nueva Zelanda recopiladas por el Registro de Cáncer entre 1994 y 2004 revelaron 15.839 melanomas invasores. De estos, el 52% tenían menos de 0,75 mm de espesor, el 22% tenían entre 0,76 y 1,49 mm, el 15% tenían entre 1,5 y 3 mm de espesor y el 11% tenían más de 3 mm de espesor. Los tumores más gruesos tenían un poco más de probabilidad de ser diagnosticados en hombres y más probable en personas mayores que en los más jóvenes.