Che cos'è vulvovaginale Candidosi?
Si riferisce alla candidosi vulvovaginale vaginale e sintomi vulvari causati da un lievito, il più delle volte candida albicans. Colpisce 75% nelle donne in almeno un'occasione nella loro vita.
La crescita eccessiva vaginale di Candida può provocare:
- Vaginale a forma di cagliata bianca Scarica
- Sensazione di bruciore nel vagina e vulva
- Un prurito eruzione sulla vulva e sulla pelle circostante.
Altri nomi usati per la candidosi vulvovaginale sono "infezione da lievito vaginale", "monilia" e "infezione da lievito vulvovaginale".
Che cosa causa lo scarico vaginale?
Lo scarico vaginale è un normale processo che mantiene il membrana mucosa rivestimento vaginale umido. La quantità di perdite vaginali varia a seconda del ciclo mestruale e dell'eccitazione ed è chiara e fibrosa nella prima metà del ciclo e biancastra e appiccicosa dopo l'ovulazione. Può seccare sulla biancheria intima lasciando un leggero segno giallastro. Questo tipo di dimissione non necessita di alcun farmaco, anche quando è abbastanza abbondante, come spesso accade in gravidanza. Tende a diminuire di quantità dopo la menopausa.
Il più comune microrganismi associati a perdite vaginali anormali sono:
- candida albicans e specie non albicans candida
- Tricomoniasi (dovuta a un piccolo parassita, Trichomonas vaginalis); questo provoca un odore di pesce o offensivo e uno scarico giallo, verde o schiumoso
- Batterica vaginosi (a causa di uno squilibrio del normale batteri vivere nella vagina); Ciò provoca uno scarico sottile, bianco / grigio e un odore sgradevole.
Le perdite vaginali eccessive possono anche essere dovute a lesioni, corpi estranei, trasmissione sessuale infezionie infiammatorio vaginite.
Qual è la causa della candidosi vulvovaginale?
La candidosi vulvovaginale è dovuta a una crescita eccessiva di lievito all'interno della vagina, il più delle volte C. albicans. Circa 20% di donne non gravide di età compresa tra 15 e 55 anni C. albicans nella vagina senza alcun sintomo.
Estrogeni fa maturare il rivestimento della vagina e contiene glicogeno, a substrato in quale C. albicans prospera. I sintomi si verificano spesso nella seconda metà del ciclo mestruale quando ce ne sono anche di più progesterone. La mancanza di estrogeni rende la candidosi vulvovaginale meno comune nelle donne in postmenopausa più giovani e più anziane.
Specie non albicans candida, in particolare C. glabrata, sono osservati nel 10-20% delle donne con ricorrente candidosi vulvovaginale.
Chi ottiene la candidosi vulvovaginale?
La candidosi vulvovaginale è più frequente nelle donne in età riproduttiva. È abbastanza raro nelle donne in età prepuberale e in postmenopausa. Può essere associato ai seguenti fattori:
- Focolai appena prima e durante le mestruazioni
- La gravidanza
- Pillola contraccettiva orale combinata a dose più alta
- Terapia ormonale sostitutiva a base di estrogeni dopo la menopausa, compresi gli estrogeni vaginali crema
- Un ciclo di antibiotici ad ampio spettro come la tetraciclina o l'amoxicillina
- Diabete mellito
- Obesità
- Mancanza di ferro anemia
- Immunodeficienza come HIV infezione
- Una condizione della pelle sottostante, come la psoriasi vulvare, il lichen planus o il lichen sclerosus.
- Un'altra malattia.
Quali sono i sintomi?
La candidosi vulvovaginale è caratterizzata da:
- Prurito, dolore e bruciore nella vagina e nella vulva.
- Bruciore durante la minzionedisuria)
- Vulva edema, crepe e escoriazioni
- Cagliata bianca pesante o perdite vaginali simili a ricotta
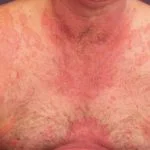
- Eruzione cutanea rosso vivo che colpisce le parti interne ed esterne della vulva, a volte si diffonde ampiamente all'inguine per includere aree pubiche, inguine e cosce.
Si ritiene che l'eruzione cutanea sia secondaria. irritante dermatite, preferibile a primario infezione della pelle.
I sintomi possono durare solo poche ore o persistere dura per giorni, settimane o raramente mesi e può essere aggravata dai rapporti sessuali.
- La candidosi vulvovaginale ricorrente è generalmente definita come quattro o più episodi in un anno (ciclici vulvovaginite).
- Cronico, persistente la candidosi vulvovaginale può causare licheni simplex - prurito intenso e ispessito labbra majora (il capelli-Supporto labbra esterne della vulva).
Guarda le immagini della candidosi vulvovaginale.
Come viene fatta la diagnosi di candidosi vulvovaginale?
Il medico diagnostica la condizione ispezionando l'area interessata e riconoscendo un tipico aspetto clinico.
- il pH della vagina tende ad essere nella gamma normale (3,8-4,5, cioè acida), ma la candida può verificarsi in un ampio intervallo di pH.
- La diagnosi è spesso confermata da microscopia di una supporto bagnato, striscio vaginale o striscio vaginale, è meglio prenderlo quattro settimane dopo il trattamento precedente.
- In casi ricorrenti, un tampone per cultura dovrebbero essere raccolti dopo il trattamento per vedere se C. albicans è ancora presente.
I risultati del tampone possono essere fuorvianti e devono essere ripetuti se i sintomi suggeriscono un'infezione da candida ripetere.
- C. albicans può essere presente senza causare sintomi (un risultato falso positivo).
- Il lievito può essere coltivato solo quando è presente una certa quantità (un risultato falso negativo).
- I tamponi dall'esterno della vagina possono essere negativi, anche quando il lievito è presente all'interno della vagina e c'è una tipica eruzione cutanea sulla vulva.
- I sintomi del paziente possono essere dovuti a una condizione della pelle sottostante, come il lichen sclerosus.
Altri test includono la coltivazione su agar cloramfenicolo Sabouraud o chromagar, il test in provetta germinale, DNA test della sonda di Reazione a catena della polimerasi (PCR) e spettrometria per identificare specie specifiche di candida.
I ricercatori discutono se le specie di candida che non sono albicans causano la malattia. Se viene rilevata candida non albicans, il laboratorio può eseguire test di sensibilità utilizzando metodi di diffusione del disco per guidare il trattamento. La sensibilità al fluconazolo predice la sensibilità ad altri farmaci orali e attuale azoli. C. glabrata è spesso resistente alle dosi standard di azoli orali e topici.
WhQual è il trattamento per la candidosi vulvovaginale?
Trattamento appropriato per C. albicans L'infezione può essere ottenuta senza prescrizione medica. Se il trattamento è inefficace o se i sintomi ricompaiono, consultare il medico per un esame e un consiglio nel caso in cui i sintomi siano dovuti a un'altra causa o sia necessario un trattamento diverso.
Esistono diversi trattamenti efficaci per l'infezione del lievito.
- Pessari antifungini topici, compresse vaginali o creme contenenti clotrimazolo o miconazolo: uno ahCinque giorni di trattamento scompaiono i sintomi fino a 90% di donne con sintomi lievi. Tieni presente che i prodotti a base di olio possono indebolire la gomma di lattice nei preservativi e nei diaframmi.
- Più nuovo formulazioni includono butoconazolo e terconazolo creme.
- Farmaci antifungini orali contenenti fluconazolo o, meno comunemente, itraconazolo, possono essere usati se C. albicans l'infezione è grave o ricorrente. Tieni presente che questi farmaci possono interagire con altri farmaci, in particolare le statine, causando eventi avversi.
La candidosi vulvovaginale si verifica spesso durante la gravidanza e può essere trattata con azoli topici. È meglio evitare gli azoli orali durante la gravidanza.
Non tutti i disturbi genitali sono dovuti alla candida, quindi se il trattamento non ha successo, potrebbe essere dovuto a un altro motivo dei sintomi.
Candidosi ricorrente
In circa 5-10% di donne, C. albicans l'infezione persiste nonostante un'adeguata terapia convenzionale. In alcune donne, questo può essere un file cartello devono essere eseguiti carenza di ferro, diabete mellito o un problema immunitario e test appropriati. La sottospecie e la suscettibilità del lievito dovrebbero essere determinate se si sviluppa resistenza al trattamento.
I sintomi ricorrenti dovuti alla candidosi vulvovaginale sono dovuti a un'infezione persistente piuttosto che a una reinfezione. Il trattamento ha lo scopo di prevenire la crescita eccessiva della candida che porta a sintomi, piuttosto che la completa eradicazione.
Le seguenti misure possono essere utili.
- Indumenti larghi: evitare occlusivo collant di nylon.
- Immergiti in un bagno di sale. Evita il sapone: usa un detergente senza sapone o una crema acquosa per lavare.
- Applicare la crema all'idrocortisone in modo intermittente per ridurre il prurito e trattare la dermatite vulvare secondaria.
- Trattare con una crema antimicotica prima di ogni ciclo mestruale e prima della terapia antibiotica per prevenire ricaduta.
- A volte è giustificato un ciclo prolungato di un agente antifungino topico (ma questi possono causare dermatiti o provocare proliferazione di candida non albicans).
- Farmaci antifungini orali (solitamente fluconazolo), che vengono assunti regolarmente e in modo intermittente (p. Es., Da 150 a 200 mg una volta alla settimana per sei mesi). La dose e la frequenza dipendono dalla gravità dei sintomi. La ricaduta si verifica nel 50% delle donne con candidiasi vulvovaginale ricorrente quando viene interrotto, nel qual caso può essere appropriato un nuovo trattamento. Alcune donne richiedono una terapia a lungo termine.
- Gli azoli orali possono richiedere una prescrizione. In Nuova Zelanda è disponibile il fluconazolo monodose sul bancone nelle farmacie. I produttori raccomandano di evitare il fluconazolo durante la gravidanza.
- Acido borico (boro) 600 mg per via vaginale supposta di notte per due settimane riduce la presenza di candida albicans e non albicans nel 70% delle donne trattate. Può essere irritante e lo è tossicoallora siDovrebbe essere conservato in modo sicuro lontano da bambini e animali. L'uso due volte a settimana può prevenire infezioni ricorrenti da lieviti. L'acido borico non deve essere usato durante la gravidanza.
Le seguenti misure non hanno dimostrato di essere d'aiuto.
- Trattamento del partner sessuale: gli uomini possono avere una breve reazione cutanea sul pene, che scompare rapidamente con creme antifungine. Trattare l'uomo non riduce il numero di episodi di lievito nella sua partner femminile.
- Diete speciali a basso contenuto di zucchero, a basso contenuto di lievito o ad alto contenuto di yogurt
- Metti lo yogurt nella vagina
- Probiotici (orali o intravaginale lactobacillus specie)
- Rimedi naturali e integratori (eccetto acido borico)