Guía Integral sobre Candidiasis Vulvovaginal y Tipos de Secreciones Vaginales
Comprendiendo la Candidiasis Vulvovaginal
La candidiasis vulvovaginal se define como un proceso inflamatorio que afecta la vulva y la vagina, causado predominantemente por la sobrepoblación de levaduras, siendo la Candida
Cuando hay un crecimiento descontrolado de Candida en el área vaginal, este se manifiesta a través de sintomatología específica:
- Expulsión de un flujo vaginal con apariencia blanquecina, a menudo descrito como similar al requesón.
- Sensación intensa de ardor concentrada en la vulva y la vagina.
- Aparición de una erupción cutánea que genera mucha picazón en la vulvaComprendiendo la Vulva y el Prurito Vulvar: Causas y Síntomas La vulva constituye la región genital externa femenina, abarcando el monte de Venus, los labios mayores (externos) y menores (internos), el clítoris, el perineo (el área que conecta la vagina con el ano), además de las aberturas externas de la uretra y la vagina. Frecuentemente, esta zona experimenta picazón. Cuando la sensación de prurito en la vulva ocurre sin una más y los tejidos adyacentes.
Es fundamental reconocer que esta afección recibe también denominaciones populares como candidiasis vaginal, monilia o simplemente infección por hongos vaginales.
Fisiología del Flujo Vaginal: Normalidad vs. Anormalidad
La secreción vaginal constituye un proceso fisiológico normal, vital para mantener la mucosa vaginal adecuadamente humedecida. La cantidad y la textura de dicho flujo experimentan variaciones notables a lo largo del ciclo menstrual y en respuesta a la estimulación sexual. Durante la primera mitad del ciclo, típicamente es claro y elástico. Tras la ovulación, tiende a volverse más opaco y espeso, pudiendo dejar un residuo amarillento tenue en la ropa interior.
Este flujo natural, incluso si es abundante —algo frecuente durante la gestación—, no requiere intervención o tratamiento médico. Es importante destacar que su volumen generalmente disminuye tras la etapa posmenopáusica.
Los principales microorganismos vinculados a la aparición de un flujo vaginal catalogado como anormal incluyen:
- Diversas especies de Candida, incluyendo la común Candida albicans y otras variantes no albicans.
- La TricomoniasisComprendiendo la Tricomoniasis: Causa, Prevalencia y Manifestaciones Clínicas La tricomoniasis es una infección de transmisión sexual (ITS) notoria, ocasionada por el parásito protozoario Trichomonas vaginalis (T. vaginalis). Se clasifica como una de las ITS no virales más prevalentes a nivel global. ¿Qué es la Tricomoniasis y Cómo se Transmite? La tricomoniasis es una infección de transmisión sexual (ITS) causada por el parásito protozoario Trichomonas vaginalis (T. vaginalis). Si bien cualquier más, infecciosa y producida por el parásito Trichomonas vaginalis; esta condición se distingue por una secreción espumosa, que puede variar entre amarilla y verde, acompañada frecuentemente de un olor fuerte parecido al pescado.
- La Vaginosis BacterianaQue es bacteriano vaginosis?La vaginosis bacteriana es una causa común de anomalías vaginal descarga y mal olor en mujeres. Algunas mujeres tienen hallazgos idénticos en la vagina. montaje húmedo y cultura pero no presenta ningún síntoma.La vaginosis bacteriana no se transmite sexualmente ni es contagiosa. Anteriormente se la conocía como vaginitis inespecífica, lo que implica inflamación - la inflamación está ausente en la vaginosis bacteriana.¿Quién padece vaginosis bacteriana?La vaginosis bacteriana más, resultante del desequilibrio de la flora bacteriana habitual en la vagina; esto provoca una secreción delgada, de color grisáceo o blanco, y se asocia a un olor fétido característico.
Además, un volumen excesivo de flujo vaginal puede ser el resultado de la presencia de cuerpos extraños, lesiones tisulares, infecciones de transmisión sexualComprendiendo las Infecciones de Transmisión Sexual (ITS): Causas y Síntomas Vías de Contagio: Cómo se Propagan las Infecciones de Transmisión Sexual Las infecciones de transmisión sexual, o ITS, surgen a consecuencia de agentes infecciosos que se transmiten principalmente mediante el contacto íntimo y sexual. Estos patógenos pueden ser de naturaleza bacteriana, viral, fúngica o parasitaria, dando lugar a una variedad de afecciones. Reconociendo las Señales Clave: Síntomas Comunes de las más o episodios de vaginitis¿Qué es la Vaginitis? Entendiendo la Inflamación Vaginal La vaginitis es el término médico que describe las diversas condiciones inflamatorias que afectan a la vagina femenina. En ocasiones, esta afección también se denomina vaginal mucositis. Es importante notar que la vaginitis frecuentemente se presenta junto con afecciones que afectan la vulva. Los síntomas principales de la vaginitis incluyen dolor, picazón, una secreción anormal, mal olor, fisuras y sangrado vaginal. También más de naturaleza puramente inflamatoria.
Determinantes Etiológicos Específicos de la Candidiasis
La aparición de la candidiasis vulvovaginal está intrínsecamente ligada a la proliferación excesiva de levaduras, siendo C. albicans el principal contribuyente. Es crucial entender que un porcentaje significativo de mujeres sanas, alrededor del 20% de aquellas no embarazadas entre los 15 y 55 años, son portadoras asintomáticas de C. albicans en su flora vaginal.
El estrógeno juega un papel promotor: al estimular la maduración del revestimiento vaginal, facilita la acumulación de glucógeno, un sustrato metabólico esencial que favorece activamente el crecimiento de C. albicans. Por este motivo, los síntomas tienden a agudizarse hacia la segunda mitad del ciclo menstrual, coincidiendo con el aumento de los niveles de progesterona. Gracias a la menor concentración de estrógenos, la manifestación de candidiasis vulvovaginal es menos común entre mujeres muy jóvenes y aquellas que ya han superado la etapa posmenopáusica.
Comprender la dinámica entre el flujo vaginal normal, los factores hormonales y la aparición de la candidiasis es fundamental para diferenciar cuándo es necesario buscar atención médica y cómo gestionar esta frecuente condición ginecológica.
Diagnóstico y Factores de Riesgo de la Candidiasis Vulvovaginal
Las cepas de Candida distintas a albicans, especialmente C. glabrata, se identifican en el 10% al 20% de las mujeres que experimentan candidiasis vulvovaginal recurrente (CVVR).
Perfil de la Población Propensa a la Candidiasis Vulvovaginal
Esta condición se diagnostica predominantemente en mujeres en edad reproductiva. Es notablemente infrecuente en mujeres prepúberes y posmenopáusicas. La recurrencia o aparición de brotes puede estar ligada a diversos factores desencadenantes clave:
- Las manifestaciones de los brotes frecuentemente coinciden o preceden inmediatamente el inicio del periodo menstrual.
Para optimizar tanto el diagnóstico como el tratamiento de esta patología común, resulta esencial examinar con detenimiento los factores de riesgo individuales y los patrones sintomáticos específicos. Si experimenta síntomas persistentes o recurrentes, se aconseja encarecidamente buscar la evaluación de un especialista en salud ginecológica para implementar un manejo terapéutico efectivo.
- Periodos de gestación (embarazo).
- Uso de anticonceptivos orales combinados que contienen dosis elevadas de estrógeno.
- La administración de terapia de reemplazo hormonal (TRH) basada en estrógenos tras la menopausia, incluyendo el uso de crema de estrógeno vaginal.
- Haber completado un ciclo de antibióticosComprendiendo los Antibióticos: Definición, Historia y Clasificación Química Fundamentos de los Antibióticos: Definición y Alcance Los antibióticos son compuestos químicos esenciales diseñados para erradicar o inhibir el crecimiento de bacterias. Estrictamente, este término se refiere a los agentes antiinfecciosos orgánicos derivados de mohos o bacterias que son tóxicos para otros tipos de bacterias. No obstante, en el uso moderno y generalizado, el término "antibiótico" se ha ampliado para abarcar compuestos más de amplio espectro, como amoxicilina o tetraciclinaTetraciclinas: Usos Terapéuticos y Mecanismos Bioquímicos Detallados Introducción y Evolución Histórica de los Antibióticos Tetraciclínicos Las tetraciclinas representan una familia esencial de antibióticos, reconocidos por su amplio espectro de actividad, especialmente utilizados en el tratamiento de diversas patologías dermatológicas. Su origen data de hace más de medio siglo, cuando estos compuestos se aislaron por primera vez de microorganismos presentes en el suelo, específicamente de la cepa Streptomyces aureofaciens. Los agentes más.
- Diagnóstico de diabetes mellitus.
- Condiciones asociadas a la obesidad.
- Deficiencia de hierro
Comprendiendo la Anemia: Causas, Síntomas y Deficiencia de Hierro La anemia, conocida en ortografía americana como *anemia*, se define como una deficiencia en la cantidad o calidad de los glóbulos rojos en la sangre. Esta condición puede surgir tanto por una disminución en la producción de estos elementos celulares vitales como por una pérdida acelerada de los mismos. La producción efectiva de glóbulos rojos requiere tres componentes fundamentales: hierro, vitamina más o presencia de anemia.
- Estados de inmunodeficienciaComprensión de la Inmunodeficiencia: Causas, Tipos y Consecuencias ¿Qué Provoca la Inmunodeficiencia y Cómo se Manifiesta? La inmunodeficiencia surge de un funcionamiento inadecuado del sistema inmunológico. Este estado puede ser desencadenado por una amplia variedad de factores, incluyendo síndromes hereditarios, infecciones, uso de ciertos medicamentos, condiciones médicas subyacentes, el embarazo, el proceso natural de envejecimiento y muchas otras causas. La gravedad de esta alteración es variable, lo que da lugar más, tales como la infección por VIH.
- La existencia de una enfermedad cutánea subyacente, como liquen plano
Comprendiendo el Liquen Plano: Causas, Tipos y Características Definición y Tipos Clínicos del Liquen Plano El liquen plano es una condición crónica inflamatoria que afecta tanto a la piel como a las superficies de la mucosa. Aunque existen diversas manifestaciones clínicas, todos los tipos de liquen plano comparten características similares a nivel histopatológico. Los principales tipos clínicos identificados incluyen: • Liquen plano cutáneo • Liquen plano mucoso • Liquen planopilaris más, psoriasis vulvar o liquen esclerosoEntendiendo el Liquen Escleroso: Causas, Diagnóstico y Prevalencia El liquen escleroso (LE) se define como un trastorno cutáneo crónico que afecta predominantemente las zonas genitales y perianales. Históricamente, esta afección se conocía bajo diferentes denominaciones, como liquen escleroso y atrófico, kraurosis vulva (aplicable a mujeres) o balanitis xerotica obliterans (en el caso de hombres). Prevalencia y Población Afectada por el Liquen Escleroso Aunque el liquen escleroso puede manifestarse a cualquier más.
- Cualquier otra condición médica subyacente que comprometa el equilibrio fisiológico.
Manifestaciones Clínicas Frecuentes de la Candidiasis Vulvovaginal
La candidiasis vulvovaginal se caracteriza por la aparición de varios síntomas distintivos:
- Picazón intensa, dolor y una marcada sensación de ardor localizada en la vagina y la vulva.
- Molestias al orinar, técnicamente conocidas como disuria.
- Hinchazón vulvar (edema), acompañada de excoriaciones (lesiones por rascado) y posibles fisuras.
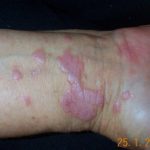
- Presencia de flujo vaginal que se describe como espeso, blanco y con una textura similar a la cuajada o el requesón.
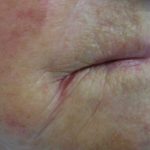
- Desarrollo de una erupción cutánea de color rojo vivo que afecta las porciones internas y externas de la vulva, con potencial propagación hacia el área púbica, la ingle y los muslos.
Se postula que la erupción cutánea observada es consecuencia de una dermatitis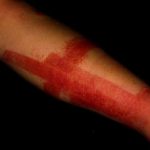
La sintomatología puede persistir fluctuando desde unas pocas horas hasta varios días, semanas, o excepcionalmente, meses, intensificándose a menudo tras la actividad sexual.
- La candidiasis vulvovaginal recurrente se establece formalmente al confirmar cuatro o más episodios infecciosos documentados en el transcurso de un año (lo que se clasifica como vulvovaginitis cíclica).
- Cuando la candidiasis vulvovaginal presenta un curso crónico o persistente, puede desencadenar liquen simplex, una condición caracterizada por el engrosamiento de la piel y un prurito severo en los labios mayores.
Es fundamental revisar las referencias visuales disponibles sobre la candidiasis vulvovaginal para correlacionar los hallazgos clínicos con las imágenes de apoyo.
Herramientas Diagnósticas para la Candidiasis Vulvovaginal
El proceso de diagnóstico de la candidiasis vulvovaginal requiere una evaluación metódica...
Diagnóstico de la Candidiasis Vulvovaginal
El diagnóstico de la candidiasis vulvovaginal recae mayoritariamente en la evaluación médica mediante inspección visual del área afectada y el reconocimiento de la sintomatología clínica característica.
- El pH vaginal generalmente se mantiene en el rango normal (ácido, entre 3.8 y 4.5), aunque la presencia de *Candida* puede observarse incluso con un pH más variable.
- La confirmación diagnóstica se logra a menudo con el análisis microscópico en una preparación húmeda, un frotis vaginal o mediante hisopado, siendo recomendable tomar la muestra idealmente cuatro semanas después de cualquier tratamiento previo.
- En episodios de reinfección, debe tomarse una muestra para cultivo posterior al tratamiento para verificar si *C. albicans* sigue presente.
Los resultados de los cultivos pueden ser ambiguos; por ello, es prudente repetirlos si los síntomas de la infección por cándida reaparecen o son persistentes:
- Es posible que *C. albicans* esté presente sin generar síntomas (lo que constituye un falso positivo).
- La levadura solo se identifica si excede una cantidad mínima establecida, lo cual puede llevar a un resultado negativo erróneo.
- Los hisopos tomados de zonas fuera del canal vaginal pueden mostrar resultados negativos.
- La manifestación clínica del paciente podría sugerir una patología dermatológica subyacente, como el liquen escleroso, la cual debe ser considerada incluso si se detecta levadura junto con la clásica erupción vulvar.
Otras metodologías de diagnóstico incluyen la siembra en medios especializados como agar de cloranfenicol Sabouraud o chromagar, la prueba del tubo germinativo, análisis de ADN mediante reacción en cadena de la polimerasa (PCR) y espectrometría para la identificación precisa de las especies de *Candida*.
Existe un debate científico activo respecto a si las especies de *Candida* que no son *albicans* poseen capacidad patógena. Si se identifica una levadura no albicans, el laboratorio puede realizar antibiogramas mediante difusión en disco como guía para el tratamiento. La sensibilidad al fluconazolComprendiendo el Fluconazol: Usos, Dosis y Consideraciones El fluconazol es un agente antifúngico de la clase triazol, fundamental en el tratamiento de diversas infecciones causadas por hongos. Este medicamento demuestra eficacia contra un espectro amplio de patógenos, incluyendo: • Dermatófitos (responsables de infecciones como la tiña). • Levaduras, específicamente *Candida* y *Malassezia*. • Infecciones sistémicas complejas como la criptococosis y la coccidioidomicosis. En Nueva Zelanda, el fluconazol está disponible bajo más a menudo predice la respuesta a otros azoles y antifúngicos orales actuales. Es crucial destacar que *C. glabrata* frecuentemente exhibe resistencia a las dosis habituales de azoles tópicos y orales.
Tratamiento Efectivo para la Candidiasis Vulvovaginal
Para las infecciones causadas por *C. albicans*, el tratamiento adecuado suele estar disponible sin necesidad de prescripción médica. Sin embargo, si la terapia inicial no funciona o si los síntomas recurrentes persisten, es vital consultar a un profesional de la salud para descartar etiologías alternativas o ajustar la estrategia terapéutica.
Diversas opciones de tratamiento demuestran alta eficacia contra la candidiasis:
- Antimicóticos tópicos en forma de pesarios: Estos incluyen cremas o tabletas vaginales que contienen clotrimazol o miconazol. Aplicados durante uno a cinco días, estos tratamientos resultan en la remisión sintomática hasta en el 90% de las mujeres con episodios leves. Se debe alertar a las pacientes que las formulaciones basadas en aceite pueden degradar la eficacia de los preservativos y diafragmas elaborados con látex.
- Las formulaciones más innovadoras incluyen cremas con butoconazol y terconazol.
- Agentes antimicóticos orales: Fármacos como el fluconazol, o en menor medida el itraconazolItraconazol: Uso, Mecanismo de Acción y Posología Antifúngica El itraconazol es un agente farmacológico perteneciente a la clase de los triazoles, empleado principalmente en el tratamiento de diversas infecciones causadas por hongos. Aplicaciones Terapéuticas del Itraconazol El espectro de acción del itraconazol abarca una amplia gama de patógenos fúngicos. Es eficaz contra: • Dermatofitos (causantes de infecciones por tiña). • Levaduras, incluyendo aquellas responsables de infecciones por Cándida y Malassezia. más, se utilizan cuando la infección por *C. albicans* es grave o ha desarrollado recurrencia. Es fundamental considerar que estas sustancias pueden tener interacciones farmacológicas, especialmente con las estatinas, lo que podría desencadenar eventos adversos importantes.
Durante el embarazo, el tratamiento de la candidiasis vulvovaginal se limita a azoles tópicos; en contraste, es preferible posponer el uso de azoles orales hasta después del periodo gestacional.
Puesto que no toda molestia genital es atribuible a *Candida*, si la intervención terapéutica inicial no produce los resultados esperados, es imperativo investigar una causa etiológica distinta para los síntomas manifestados.
Manejo de la Candidiasis Vulvovaginal Recurrente
Aproximadamente entre el 5% y el 10% de las mujeres experimentan una infección persistente por *C. albicans* a pesar de adherirse a regímenes terapéuticos convencionales apropiados. En ciertas situaciones, la recurrencia puede señalar condiciones subyacentes como deficiencia de hierro, diabetes mellitus o algún grado de inmunocompromiso, lo cual demanda evaluaciones diagnósticas específicas y oportunas. Si se establece resistencia al tratamiento, resulta crucial identificar la subespecie de levadura y su perfil de sensibilidad.
Manejo de la Candidiasis Vulvovaginal Recurrente (CVVR)
Los síntomas persistentes en la candidiasis vulvovaginal (CVV) generalmente reflejan una infección continua en lugar de reinfecciones sucesivas. El principal objetivo terapéutico consiste en evitar la proliferación excesiva del hongo Candida que desencadena las manifestaciones clínicas, más que intentar su erradicación completa.
Las siguientes estrategias de manejo demuestran ser beneficiosas para controlar la cronicidad y prevenir episodios:
- Priorizar el uso de vestimenta holgada y evitar prendas íntimas oclusivas, como las pantimedias de nailon.
- Incorporar baños de asiento con solución salina. Se recomienda evitar el jabón, sustituyéndolo por un limpiador sin jabón o una crema acuosa destinada a la higiene íntima.
- Utilizar crema de hidrocortisona de forma intermitente para aliviar eficazmente el prurito y manejar la dermatitis secundaria localizada en la vulva.
- Administrar profilácticamente crema antimicótica antes de cada ciclo menstrual o antes de comenzar un tratamiento antibiótico, buscando prevenir cualquier posible recaída.
- En escenarios clínicos específicos, puede justificarse un tratamiento con agentes antimicóticos tópicos prolongado (si bien, paradójicamente, esto podría favorecer la dermatitis o permitir la proliferación de especies de Candida diferentes a la albicans).
- Considerar la terapia oral con medicamentos antimicóticos (frecuentemente fluconazol), administrados de manera regular e intermitente (por ejemplo, 150 a 200 mg una vez a la semana durante un régimen de seis meses). La frecuencia y dosis deben ajustarse meticulosamente según la intensidad sintomática. La tasa de recurrencia asciende al 50% al suspender el tratamiento, lo que frecuentemente requiere una nueva intervención. Algunas pacientes necesitan terapia de mantenimiento extendida.
- Los azoles orales generalmente precisan prescripción médica. Es relevante notar que en Nueva Zelanda, el fluconazol de dosis simple está disponible en el mostrador de las farmacias. Es fundamental evitar el uso de fluconazol durante cualquier etapa de la gestación, según recomendación de los fabricantes.
- El ácido bórico (boro), administrado en supositorios vaginales de 600 mg aplicados durante la noche por un periodo de dos semanas, ha demostrado reducir la presencia de Candida albicans y especies no albicans en aproximadamente el 70% de las mujeres tratadas. Debido a que este componente puede ser irritante y es tóxico en caso de ingestión, debe almacenarse rigurosamente fuera del alcance de niños y mascotas. La aplicación dos veces por semana podría tener un efecto preventivo contra infecciones recurrentes. El ácido bórico está estrictamente contraindicado durante el embarazo.
Los siguientes enfoques terapéuticos no han demostrado una evidencia concluyente de beneficio clínico significativo:
- El tratamiento empírico del compañero sexual: Aunque los hombres pueden experimentar un breve eritema en el pene que se resuelve espontáneamente con cremas antimicóticas, tratar a la pareja masculina no ha demostrado reducir la incidencia de episodios en la mujer.
- Implementación de dietas altamente restrictivas (como aquellas bajas en azúcares o levaduras, o dietas enfocadas en alto consumo de yogur).
- Aplicación vaginal directa de yogur natural.
- Uso de suplementos probióticos (incluyendo tanto las formulaciones orales como las especies de lactobacilo intravaginal).
- Diversos remedios naturales y suplementos, excluyendo explícitamente el uso terapéutico documentado del ácido bórico.
La gestión exitosa de la candidiasis vulvovaginal recurrente exige un abordaje diagnóstico minucioso y, frecuentemente, la adopción de un plan de tratamiento sostenido para mantener bajo control la proliferación crónica del hongo. Si las terapias más convencionales no logran eficacia, resulta imperativo investigar posibles causas sistémicas subyacentes o realizar pruebas de sensibilidad para guiar una terapia dirigida al patógeno específico, especialmente frente a cepas no albicans.