Aprobación y Mecanismo de Acción del Crisaborol para la Dermatitis Atópica
En diciembre de 2016, la Administración de Drogas y Alimentos de los EE. UU. (FDA) otorgó la aprobación al **ungüento de crisaborol al 2%** (marca comercial EUCRISA™, desarrollado por Anacor Pharmaceuticals, California, EE. UU.) para el tratamiento tópico de la **dermatitis atópica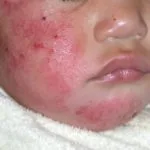
La autorización de crisaborol se fundamentó en los resultados de dos estudios clave, idénticos y rigurosos: ensayos multicéntricos, aleatorizados, doble ciego y controlados con vehículo (pomadas inactivas) (Ensayos 1 y 2), que incluyeron a 1522 participantes con dermatitis
Este compuesto representa la primera y única monoterapia tópica no esteroidea aprobada para la dermatitis atópica que actúa inhibiendo la **enzima fosfodiesterasa-4 (PDE-4)** presente en la piel.
Se ha determinado que la hiperactividad de la PDE-4 contribuye significativamente a la manifestación de los signos y síntomas característicos de la dermatitis atópica.
Ensayos Clínicos Fundamentales que Respaldan la Eficacia de Crisaborol
La evidencia clínica obtenida de los ensayos de Fase III demostró consistentemente que el ungüento de crisaborol mejora la gravedad de la afección y reduce el **prurito**, manteniendo al mismo tiempo un perfil de seguridad favorable en pacientes con dermatitis atópica leve a moderada.
- Se llevaron a cabo dos ensayos multicéntricos, aleatorizados, doble ciego y con grupo paralelo comparados contra vehículo (Ensayos 1 y 2), que reclutaron a un total de 1522 sujetos entre 2 y 79 años. Es importante notar que el 86.3% de estos sujetos tenían entre 2 y 17 años.
- En la evaluación inicial de la dermatitis atópica general (considerando eritema, endurecimiento/papulación y supuración/costras en una escala de gravedad de 0 a 4), el 38.5% de los sujetos presentaba una Puntuación Global Estática del Investigador [ISGA] de 2 (leve), mientras que el 61.5% tenía una puntuación de 3 (moderada).
- Los participantes fueron asignados aleatoriamente en una proporción de 2:1 para recibir crisaborol o el vehículo de control.
- Se instruyó a los pacientes a aplicar una capa fina del medicamento del estudio sobre cada lesión dos veces al día durante el período de estudio de 28 días, cubriendo todas las áreas afectadas al inicio.
- Se excluyó el cuero cabelludo del tratamiento para prevenir cualquier posible molestia derivada de la aplicación del ungüento en el área del cabello.
- Los monitoreos clínicos se realizaron en visitas programadas semanalmente (días 8, 15 y 22).
- El criterio de valoración **primario** de eficacia se estableció como la proporción de sujetos en el día 29 que alcanzaron el éxito, definido como una puntuación ISGA de Despejado (puntuación 0) o Casi Despejado (puntuación 1), junto con una mejoría de 2 grados o más desde el valor basal.
- Los análisis complementarios incluyeron el tiempo hasta alcanzar el éxito en la puntuación ISGA, el porcentaje de pacientes que obtuvieron una reducción clara/casi clara en los signos de la dermatitis atópica, y el tiempo hasta la mejoría del prurito.
- Una proporción mayor de pacientes tratados con crisaborol versus control alcanzó el éxito según la puntuación ISGA (despejado/casi despejado con mejoría ≥2 grados): Ensayo 1: 32.8% frente a 25.4% (P = 0.038); Ensayo 2: 31.4% frente a 18.0% (P < 0.001).
- Más sujetos alcanzaron puntuaciones ISGA de despejado (0) o casi despejado (1) con crisaborol en el día 29: Ensayo 1: 51.7% frente a 40.6% (P = 0.005); Ensayo 2: 48.5% vs 29.7% (P < 0.001).
- El análisis de Kaplan-Meier indicó que los pacientes tratados con crisaborol lograron el éxito en la puntuación ISGA en un tiempo más corto que aquellos tratados con el ungüento vehículo (P < 0.001).
- En todas las visitas de seguimiento, una proporción superior de pacientes tratados con crisaborol reportó mejoría en el prurito en comparación con los pacientes bajo tratamiento con vehículo (datos agrupados, días 8, 15, 22: P < 0.001; día 29: P = 0.002).
- Respecto a todos los signos clínicos de dermatitis atópica, una mayor proporción de sujetos tratados con crisaborol mostró mejoría al día 29 en comparación con el grupo vehículo (datos combinados, días 8, 15, 22: eritema P < 0.001; exudación P = 0.001; excoriación P…
Estos resultados clínicos robustos confirman el valor del crisaborol como una opción terapéutica de primera línea para manejar eficazmente la dermatitis atópica leve a moderada, ofreciendo una alternativa no esteroidea enfocada en la inhibición de la PDE-4.
- endurecimiento PAG = 0,002; liquenificación PAG <0,001).
- La Tabla 1 resume los resultados exitosos de la puntuación IGSA obtenidos en los ensayos clínicos 1 y 2.
Explorando los Resultados de la Tabla 1 y Tabla 2
Tabla 1: Resumen del Éxito en la Puntuación IGSA
Estudio 1 |
Estudio 2 |
|||
|
Eucrisa (n = 503) |
Vehículo (n = 256) |
Eucrisa (n = 513) |
Vehículo (n = 250) |
|
Éxito en IGSA× |
32,8% |
25,4% |
31,4% |
18% |
Tabla 2: Eventos Adversos (EA) en el Tratamiento con Crisaborol
Evento [No. Pacientes (%)] |
Crisaborol (n = 1012) |
Vehículo (n = 499) |
|||
Efectos Adversos (EA) relacionados con el tratamiento ∗ |
|||||
Dolor en el lugar de aplicación |
45 (4,4) |
6 (1,2) [P=0.0001] |
|||
Efectos Adversos emergentes del tratamiento |
|||||
Trastornos gastrointestinales |
27 (2,7) |
12 (2,4) |
|||
Prurito en el lugar de aplicación |
5 (0,5) |
6 (1,2) |
|||
Pirexia |
19 (1,9) |
7 (1,4) |
|||
Nasofaringitis |
18 (1,8) |
6 (1,2) |
|||
Infección de la piel por estafilococos |
1 (0,1) |
5 (1,0) [P= 0.017] |
|||
Infección del tracto respiratorio superior |
30 (3,0) |
15 (3,0) |
|||
Cefalea (Dolor de cabeza) |
11 (1,1) |
1 (0,2) |
|||
Tos |
12 (1,2) |
8 (1,6) |
|||
Trastornos de la piel y el tejido subcutáneo |
|||||
|
37 (3,7) |
21 (4,2) |
|
Dermatitis atópica |
7 (0,7) |
8 (1,6) |
Próximos pasos con Crisaborol
La evaluación de la eficacia y seguridad del crisaborol en el tratamiento de la dermatitis atópica sugiere varias áreas clave para la investigación futura:
- El crisaborol se perfila como una opción terapéutica prometedora para pacientes que sufren de dermatitis atópica leve a moderada, gracias a su perfil de seguridad favorable y las mejoras observadas en los ensayos clínicos.
- Los análisis futuros, utilizando el Índice de Área y Gravedad del Eczema, proporcionarán datos adicionales valiosos sobre su efectividad según la región anatómica afectada, lo que ayudará a definir mejor el rol del crisaborol en el manejo de la dermatitis atópica.
- Dado que entre el 45% y el 60% de los niños desarrollan dermatitis atópica durante los primeros seis meses o el primer año de vida, es fundamental explorar en estudios subsiguientes el potencial del tratamiento con crisaborol en la población pediátrica menor de 2 años.
- Actualmente, faltan ensayos clínicos que comparen directamente la eficacia de la pomada de crisaborol frente a otros tratamientos estándar para la dermatitis atópica, como los corticosteroides tópicos y los inhibidores tópicos de la calcineurina.
- Es imperativo establecer la seguridad a largo plazo del uso de la pomada tópica de crisaborol.
```