Que es tóxico conmoción síndrome?
El síndrome de choque tóxico es una enfermedad poco común pero grave. agudo enfermedad con fiebre, extendido rojo erupción acompañado por la participación de otros órganos del cuerpo. El síndrome de choque tóxico es una emergencia médica que requiere un tratamiento inmediato, ya que puede provocar la insuficiencia de órganos vitales, como el hígado, los pulmones o el corazón.
El síndrome de choque tóxico apareció en las noticias del público en general a principios de la década de 1980 cuando un epidemia ocurrió. Estaba relacionado con el uso prolongado de tampones muy absorbentes en mujeres que menstruaban. Desde entonces, los fabricantes han realizado cambios en la producción de tampones y el número de casos de síndrome de choque tóxico inducido por tampones se ha reducido significativamente. Otras causas del síndrome de choque tóxico incluyen el uso de diafragmas anticonceptivos y vaginal esponjas (de mujeres), así como heridas infecciones.
¿Qué causa el síndrome de choque tóxico?
El síndrome de choque tóxico es causado por la liberación de exotoxinas de cepas toxigénicas del bacterias Staphylococcus aureus y Streptococcus pyogenes en una persona que carece de anti-toxina anticuerpos. Estas exotoxinas actúan como superantígenos.
Las cepas de Staphylococcus aureus productoras de toxinas que causan el síndrome de choque tóxico se describieron formalmente por primera vez en 1978. Antes de esta época, el síndrome se conocía como escarlatina estafilocócica. Tanto las formas menstruales como no menstruales del síndrome de choque tóxico son causadas por estos toxinas, que liberan cantidades masivas de citocinas (célula-mediador químicos) que producen fiebre, sarpullido, presión arterial baja, lesiones tisulares y shock. Las cepas de Staphylococcus aureus, que producen la toxina 1 del síndrome de choque tóxico (TSST-1), causan casi todos los casos de síndrome de choque tóxico menstrual. El síndrome de choque tóxico no menstrual es causado por cepas que producen TSST-1 o enterotoxina B o C estafilocócica.
¿Qué es el síndrome similar a un shock tóxico?
A fines de la década de 1980, una enfermedad que mostraba signos y síntomas similares al síndrome de choque tóxico, pero que era causada por exotoxinas liberadas por Mproteína cepas de Streptococcus pyogenes. Esta enfermedad, aunque a veces también se conoce como síndrome de choque tóxico, se conoce más correctamente como síndrome estreptocócico similar al choque tóxico (STSS) o estreptococo tóxico.
¿Quiénes corren el riesgo de sufrir síndrome de choque tóxico y STSS?
El síndrome de choque tóxico está asociado con los tampones menstruales, sin embargo, la afección es ahora relativamente rara, ya que la mayoría de los adultos han desarrollado anticuerpos protectores contra el exotoxina TSST-1. Las mujeres que han tenido síndrome de choque tóxico corren mayor riesgo, ya que reaparición se informa que la tasa está entre el 30% y el 0%.
El síndrome de choque tóxico no menstrual y STSS ocurren en hombres y mujeres de todos los grupos de edad y generalmente se asocian con localizado o sistémico Infecciones Curiosamente, se ha encontrado que la mayoría de los casos se dan en personas sanas de entre 20 y 50 años, a pesar de que los más susceptible a las infecciones estafilocócicas y estreptocócicas son los bebés y niños pequeños, ancianos y inmunodeprimido individuos.
Otros factores de riesgo incluyen:
- Parto reciente, aborto espontáneo o espontáneo. y el uso del nacimiento controlar dispositivos como el diafragma o esponjas anticonceptivas.
- Cuerpos extraños, incluido taponamiento nasal para detener las hemorragias nasales y taponamiento de heridas después de la cirugía.
- Herida infección después de cirugía
¿Cómo se contrae el síndrome de choque tóxico y el STSS?
Aproximadamente del 15 al 40% de los seres humanos sanos portadores de Staphylococcus aureus, es decir, tienen la bacteria en la piel sin ningún signo de infección o enfermedad (colonización) .Sin embargo, las personas que no han desarrollado anticuerpos contra Staphylococcus aureus pueden desarrollar síndrome de shock tóxico.
El síndrome de choque tóxico comienza con una infección estafilocócica localizada que produce las exotoxinas causales.
Cuando se usan tampones, las bacterias pueden entrar en el útero mediante el cuello uterino. También pueden causar cortes en el vagina y permitir el acceso de bacterias a los tejidos.
El síndrome de choque tóxico puede ocurrir como una complicación de otras infecciones localizadas o sistémicas, como neumonía, osteomielitis, sinusitisy heridas cutáneas (quirúrgicas, traumático o quemaduras).
El STSS generalmente se desarrolla a partir de una infección estreptocócica de tejidos blandos, como bacteriano celulitis, necrosante fascitis o piomiositis. La infección reciente por influenza A o varicela puede predisponer a la infección por estreptococos.
¿Cuáles son los signos y síntomas del síndrome de choque tóxico y STSS?
El síndrome de choque tóxico y el STSS comparten signos y síntomas similares.
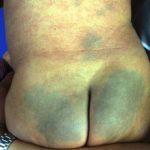
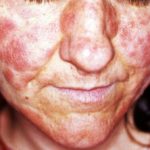
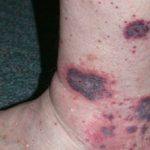
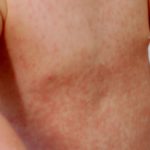
- Fiebre, difuso erupción cutánea, presión arterial baja y afectación de múltiples órganos se consideran características de estas enfermedades.
- El desprendimiento de la piel en hojas grandes, especialmente de las palmas de las manos y las plantas de los pies, suele observarse una a dos semanas después del inicio de la enfermedad.
- Las personas pueden experimentar síntomas y signos de manera diferente.
Centros para el Control y la Prevención de Enfermedades (Centros para el Control y la Prevención de Enfermedades) tienen criterios clínicos para síndrome de choque tóxico y STSS.
| Criterios de los CDC para el síndrome de choque tóxico y STSS | |
La definición de caso de los CDC para el síndrome de choque tóxico requiere la presencia de los siguientes 5 criterios clínicos:
|
La definición de caso de los CDC para STSS requiere el aislamiento de estreptococos del grupo A y hipotension con 2 o más de los siguientes criterios clínicos:
|
¿Cómo se diagnostican el síndrome de choque tóxico y el STSS?
Además de cumplir con los criterios de los CDC para el síndrome de choque tóxico y el STSS, otras pruebas de diagnóstico pueden incluir:
- hisopos bacterianos del sitio de origen infectado
- hemocultivos
- análisis de sangre: hemograma completo, función renal y hepática, creatina quinasa, coagulación
- análisis de orina: análisis de orina
El diagnóstico de síndrome de choque tóxico se confirma si se cumplen los 5 criterios clínicos de los CDC. Un caso probable cumple 4 de los 5 criterios.
¿Cuál es el tratamiento del síndrome de choque tóxico y el STSS?
El manejo del síndrome de choque tóxico y el STSS es similar.
El tratamiento comienza con:
- Eliminar la fuente de infección, es decir, tampones, esponjas vaginales o tapones nasales
- Drenaje y limpieza del sitio de la herida.
El tratamiento requiere hospitalización y antibióticos intravenosos activos contra el causante organismos se administran para erradicar el foco de la infección.
Las opciones habituales son flucloxacilina, nafcilina, oxacilina, linezolid y cefalosporina de primera generación. La vancomicina se puede utilizar como primera línea y en pacientes sensibles a la pencilina.
Para STSS, penicilina más clindamicina es el tratamiento combinado más eficaz.
De lo contrario, el tratamiento es en gran medida de apoyo y puede incluir:
- Líquidos intravenosos para tratar el shock y prevenir daño a los órganos
- Medicamentos cardíacos para pacientes con presión arterial muy baja.
- Diálisis en pacientes que desarrollan insuficiencia renal
- Administración de hemoderivados
- Infusiones de intravenoso inmunoglobulina en casos severos resistentes
- Oxígeno y ventilación mecánica para ayudar con la respiración.
Cómo prevenir el síndrome de choque tóxico y el síndrome estreptocócico similar al choque tóxico
Las mujeres que han tenido síndrome de choque tóxico deben evitar el uso de tampones durante la menstruación, ya que puede ocurrir una reinfección. Si se usan, deben cambiarse cada 4 a 8 horas. El uso de diafragmas y esponjas vaginales también puede aumentar el riesgo de síndrome de choque tóxico.
El cuidado rápido y completo de las heridas ayudará a evitar el síndrome de choque tóxico y el STSS.
Cuál es el pronóstico del síndrome de choque tóxico y STSS?
El diagnóstico precoz y el tratamiento adecuado previenen la progresión de la enfermedad y posibles complicaciones como problemas cardíacos, insuficiencia renal aguda, síndrome de dificultad respiratoria del adulto y diseminado intravascular coagulación.
los mortalidad la tasa de síndrome de choque tóxico es de aproximadamente 5 a 15% y se han informado recurrencias hasta en 30 a 40% de los casos. Las tasas de mortalidad de STSS son más de 5 veces más altas que en el síndrome de choque tóxico.