¿Qué es la lepra?
La lepra, también llamada enfermedad de Hansen, es una crónico bacteriano infección afecta principalmente a la piel y periférico nervios. La forma que adopta la enfermedad depende de la respuesta inmunitaria de la persona a la infección.
¿Quién contrae la lepra?
La lepra puede afectar a personas de todas las razas en cualquier parte del mundo. Sin embargo, es más común en áreas cálidas y húmedas de los trópicos y subtrópicos. En 2011, se registraron más de 200.000 nuevos casos de lepra en todo el mundo. En todo el mundo predominio se informa que es de alrededor de 5,5 millones, con 80% de estos casos encontrados en 5 países: India, Indonesia, Myanmar, Brasil y Nigeria. En Nueva Zelanda, la mayoría de los casos provienen de Samoa, Tahití y las Islas Cook. Cada año se observa una pequeña cantidad de casos nuevos en Australia que afectan a la población indígena y a los migrantes de endémico áreas.
La infección puede presentarse a cualquier edad. Hay dos picos de edad; 10 a 14 años y 35 a 44 años. Rara vez se ve en bebés y niños pequeños.
El modo de transmisión de la infección sigue siendo controvertido. Se cree que se transmite al respirar gotitas en el aire de las personas afectadas cuando estornudan o tosen. En el 80% de los casos nuevos, hay un historial claro de contacto prolongado con una persona que padece lepra no tratada. La mayoría de las personas expuestas no desarrollar cualquier síntoma. los incubación el período es largo; en promedio alrededor de 5 años, rango de 6 meses a 20 años. Los síntomas suelen ser leves al principio y solo se notan años después de la exposición.
Los armadillos son una fuente importante de infección en Brasil y los estados del sur de los EE. UU. Las personas que cazan, matan, procesan o comen carne de armadillo tienen un alto riesgo de infección por M. leprae.
Varios genes se han identificado que aumentan la susceptibilidad a la infección con M. leprae. Se ha estimado que hasta el 95% de la población mundial no está genéticamente susceptible a la infección con M. leprae.
¿Qué causa la lepra?
La lepra casi siempre es causada por M. leprae, un intracelular bacilo acidorresistente relacionado con Tuberculosis micobacteriana y Mycobacterium ulcerans. M. leprae crece mejor a temperaturas frías, lo que explica su predilección para afectar la piel y los nervios superficiales periféricos. Se divide muy lentamente y tarda años en alcanzar un número suficiente para mostrar signos de infección.
Lepromatosis por Mycobacterium fue identificado por genoma secuenciación de aislamientos en México y posteriormente se ha identificado en muchos otros países. Se cree que llegó a América con poblaciones que migraron desde Asia a través del Estrecho de Bering, mientras que M. leprae viajó con colonos del Viejo Mundo.
La clinica manifestaciones de la lepra dependen de la respuesta inmune a M. leprae / lepromatosis y abarcan un espectro de lepra lepromatosa multibacilar (LL) que muestra inmunidad limitada o baja a M. leprae / lepromatosis, a la lepra tuberculoide paucibacilar (TT) con una fuerte respuesta inmune.
¿Cuáles son las características clínicas de la lepra?
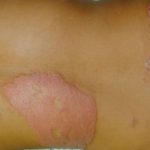
En más del 90% de los pacientes, la primera síntoma notado es entumecimiento. La temperatura es la primera sensación que se pierde, seguida de un toque ligero, dolor y luego una presión profunda. Esto puede preceder al desarrollo de cutáneo lesiones por años. Las lesiones cutáneas iniciales suelen ser de tipo indeterminado, presentándose como un número pequeño o solitario de hipopigmentado parches antes de evolucionar a tipos limítrofes tuberculoides o lepromatosos.
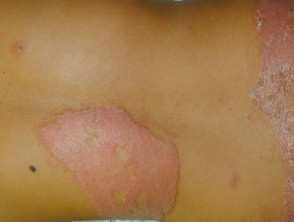
Lepra tuberculoide
La lepra tuberculoide (TT) es la forma paucibacilar definida por:
- Algunas manchas rojas claramente definidas con bordes elevados o un solo hipopigmentado más grande parche menos de 10 cm de diámetro
- Pérdida de sudoración con piel seca sin pelo en los parches
- Pérdida de sensibilidad en lesiones.
- Los nervios afectados están engrosados y sensibles palpación.
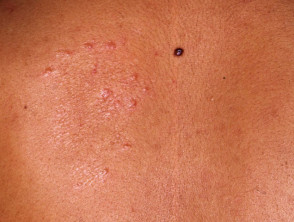
Lepra tuberculoide limítrofe
La lepra tuberculoide límite (BT) se presenta con:
- Lesiones similares a TT pero de menor tamaño, más numerosas y menos bien definido.
- Anestesia sobre las lesiones es menos pronunciada en comparación con TT.
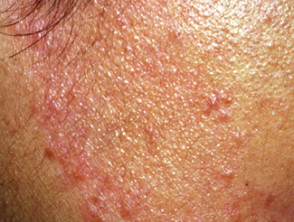
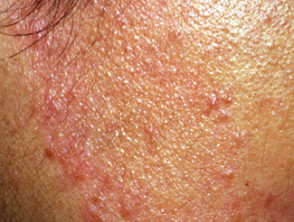
Lepra límite tuberculoide
Lepra límite tuberculoide
Lepra tuberculoide limítrofe
Lepra tuberculoide limítrofe con reacción tipo 1
Lepra limítrofe limítrofe
La lepra borderline borderline (BB) es una forma inestable rara de lepra definida por:
- Varias lesiones de diferente tamaño, forma y distribución
- Lesiones características en forma de platillo invertido con bordes inclinados y centro perforado.
Lepra lepromatosa límite
La lepra lepromatosa límite (LB) se caracteriza por:
- Extendido bilateralmente simétrico lesiones
- Máculas, pápulasy nódulos de tamaño y forma variables
- Sensación y cabello el crecimiento sigue siendo normal dentro de un lesión
- Entumecimiento característico de guantes y medias
- Periférico generalizado nervio intervención.
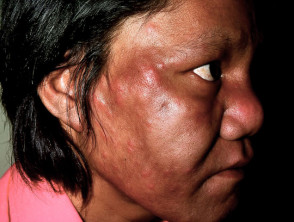
Lepra lepromatosa (LL)
La lepra lepromatosa es la forma multibacilar definida por:
- Los primeros síntomas de congestión nasal descargay sangrando
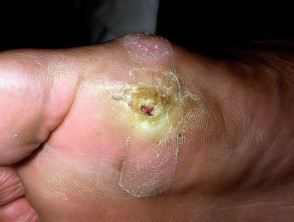
- Hinchazón y engrosamiento de las extremidades, especialmente tobillos y piernas con la consiguiente ulceración
- Hipopigmentado generalizado y eritematoso máculas con una superficie brillante y sensación normal
- Progresión a generalizada infiltración de piel formando nódulos y placas
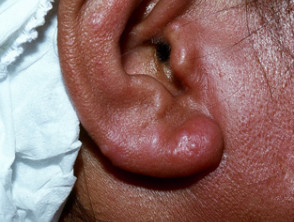
- Leonina característica facies con engrosamiento de la frente, pérdida de cejas y pestañas (madarosis), distorsión de la nariz y engrosamiento de los lóbulos de las orejas
- Participación de otros sistemas:
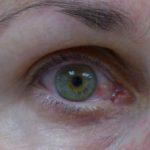
- Ojos - anestesia corneal, queratitis, ulceración corneal, uveítis, glaucoma, ceguera irreversible
- Testículos - orquitis, testicular atrofia, esterilidad
- Hígado - hepatitis, hepático amilosis
- Riñones - glomerulonefritis, renal amilosis
- Huesos: osteoporosis, reabsorción de digitos.
Lepra lepromatosa
Lepra lepromatosa
Lepra lepromatosa
Lepra lepromatosa
¿Cuáles son las complicaciones de la lepra?
Las reacciones leprosas ocurren en 30 a 50% de los pacientes con lepra. Pueden ocurrir antes o con mayor frecuencia después del inicio del tratamiento. Estas son respuestas repentinas resultantes de la liberación de bacilos inmunológicamente activos o sus productos que conducen a localizado o sistémico síntomas y signos. Tales reacciones son responsables de la mayor parte del daño nervioso, deformidady discapacidad.
¿Cómo se diagnostica la lepra?
La lepra tiene características clínicas muy características, pero el diagnóstico debe confirmarse mediante una de las siguientes investigaciones.
- Frotis de hendidura de piel: se hace una pequeña hendidura con una cuchilla afilada sobre la piel del lóbulo de la oreja, la frente o lesional piel, luego se hace un frotis raspando la piel expuesta dermis en un portaobjetos de vidrio y examinando los bacilos acidorresistentes bajo microscopía; Útil sólo para la lepra multibacilar.
- Prueba de lepromina: es una intradérmico prueba de tipo retardado hipersensibilidad a M. leprae antígenos; aunque no es específico, es útil para clasificar el tipo de lepra.
- Piel biopsia - puede mostrar características típicas, dependiendo del tipo de lepra (ver lepra patología); Es posible que se requieran tinciones especiales para demostrar los bacilos.
- M. leprae ADN PCR es muy específico para detectar la lepra organismos.
Cuál es el diagnóstico diferencial para la lepra?
La lista de posibles diagnósticos diferenciales para la lepra es larga y depende del tipo y las características clínicas.
- Es posible que sea necesario distinguir los parches hipopigmentados y las máculas de pitiriasis alba, pitiriasis versicolor, leishmaniasis o pian.
- Pigmentado y las lesiones elevadas pueden parecerse a otras lesiones cutáneas infecciones incluyendo leishmaniasis cutánea y lupus vulgaris.
¿Cuál es el tratamiento para la lepra?
El tratamiento de la lepra tiene como objetivo detener la infección activa y minimizar las complicaciones y la deformidad. Las discapacidades residuales pueden requerir una cirugía reconstructiva correctiva para permitir la actividad diaria.
La mayoría de los países endémicos siguen la terapia con múltiples fármacos (MDT) de antibióticos recomendada por la OMS; la combinación de medicamentos seleccionados y la duración del tratamiento dependen del tipo de lepra. Las pautas de la OMS de 2018 recomiendan tres medicamentos, incluida la clofazimina, durante 6 meses en la lepra paucibacilar y 12 meses en la enfermedad multibacilar.
Los antibióticos de primera línea utilizados en el tratamiento de la lepra son dapsona, rifampicina y clofazimina. Otras opciones de medicamentos incluyen ofloxacina, moxifloxacina, minociclina, claritromicina, rifapentina y diarilquinolona. Se están probando vacunas y otras formas de inmunoterapia.
¿Cuál es el resultado de la lepra?
Una vez que se ha iniciado el tratamiento adecuado, las lesiones cutáneas remiten lentamente. Sin embargo, el daño a los nervios no se puede revertir.
¿Se puede prevenir la lepra?
Después de la exposición profilaxis el uso de rifampicina reduce el desarrollo de lepra paucibacilar en un 50%.