¿Qué es el impétigo?
El impétigo es un agudo superficial bacteriano piel infección (pioderma). Se caracteriza por pústulas y color miel costroso erosiones (‘llagas escolares’).
El termino impetiginización se utiliza para la infección secundaria superficial de una herida u otra afección de la piel. El impétigo ulcerado se llama ectima.
¿Qué causa el impétigo?
El impétigo es causado con mayor frecuencia por Staphylococcus aureus. No-bulloso impétigo también puede ser causado por el grupo A beta-hemolítico estreptococoStreptococcus pyogenes).
Impétigo no ampolloso
En el impétigo no ampolloso, los estafilococos y estreptococos invaden un sitio de leves trauma donde expuesto proteinas permitir el bacterias a adherirse.
Ectima
El ectima generalmente se debe a Streptococcus pyogenes, pero coinfección con Staphylococcus aureus puede ocurrir.
Impétigo bulloso
El impétigo bulloso se debe a estafilococos. exfoliativo toxinas (exfoliatina A – D), cuyo objetivo desmoglein 1 (un desmosomal adhesión glicoproteína) y cortar lo superficial epidermis a través de granular capa. No se requiere trauma, ya que las bacterias pueden infectar la piel intacta.
¿A quién le da impétigo?
El impétigo es más común en los niños (especialmente en los varones), pero también puede afectar a los adultos si tienen baja inmunidad a las bacterias. Está predominante en todo el mundo. El pico de aparición es durante el verano y es más frecuente en desarrollando países.
Los siguientes factores predisponer al impétigo.
- Atópico eczema
- Sarna
- Traumatismo cutáneo: varicela, picadura de insecto, abrasión, laceración, quemadura térmica, dermatitis, herida quirúrgica
¿Cuáles son las características clínicas del impétigo?
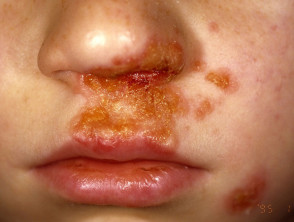
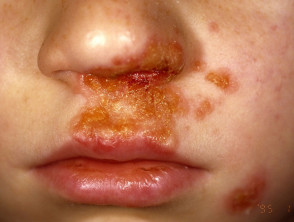
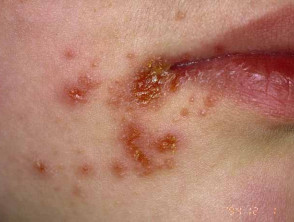
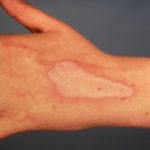
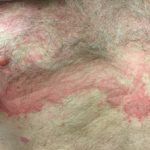
Primario El impétigo afecta principalmente a áreas expuestas como la cara y las manos, pero también puede afectar el tronco, perineo y otros sitios del cuerpo. Se presenta con cultivos irregulares únicos o múltiples de irritabilidad superficial. placas. Estos se extienden a medida que sanan, formando anular o arqueado lesiones.
Aunque muchos niños se encuentran bien, linfadenopatía, leve fiebre y malestar puede ocurrir.
Impétigo no ampolloso
El impétigo no ampolloso comienza como un rosa mácula que evoluciona en un vesícula o pústula y luego en erosiones costrosas. El impétigo que no se trata generalmente se resuelve en 2 a 4 semanas sin dejar cicatrices.
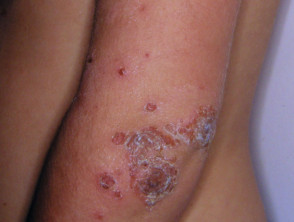
Ectima
El ectima comienza como un impétigo no ampolloso pero se convierte en un necrótico úlcera que sana lentamente, dejando un cicatriz.
Impétigo bulloso
El impétigo bulloso se presenta con pequeñas vesículas que evolucionan en flácido transparente bullae. Cura sin dejar cicatrices.
Impétigo
Impétigo
Impétigo
Impétigo
Ver más imágenes de impétigo.
Complicaciones del impétigo
Tejido suave infección
Las bacterias que causan el impétigo pueden volverse invasor, que conduce a la celulitis y linfangitis; subsecuente bacteriemia podría resultar en osteomielitis, séptico artritis o neumonía.
Piel escaldada por estafilococos síndrome
En lactantes menores de seis años o adultos con renal insuficiencia, localizado impétigo bulloso debido a serotipos estafilocócicos específicos puede llevar a un niño enfermo con generalizado síndrome de piel escaldada estafilocócica (SSSS). Superficial costras luego tierno cutáneo denudación en la cara, en flexiones, y en otros lugares se debe a la exfoliatina / epidermolisina circulante, más que a una infección cutánea directa. No deja cicatrices.
Tóxico síndrome de shock
El síndrome de choque tóxico es raro y rara vez está precedido por impétigo. Causa fiebre difuso eritematoso luego descamando erupción, hipotension y participación de otros órganos.
Glomerulonefritis posestreptocócica
La infección por estreptococos del grupo A rara vez puede dar lugar a glomerulonefritis aguda posestreptocócica tres a seis semanas después de la infección cutánea. Se asocia con anti-DNasa B y antiestreptolisina O (ASO) anticuerpos.
Reumático fiebre
Piel por estreptococos del grupo A infecciones rara vez se han relacionado con casos de fiebre reumática y cardiopatía reumática. Se cree que esto ocurre porque las cepas de estreptococos del grupo A que generalmente se encuentran en la piel se han trasladado a la garganta (el sitio más habitual para la infección asociada a la fiebre reumática).
¿Cómo se diagnostica el impétigo?
El impétigo generalmente se diagnostica clínicamente, pero puede confirmarse mediante hisopos bacterianos enviados para microscopía (se observan cocos grampositivos), cultura y sensibilidad.
Un hemograma puede revelar neutrófilos leucocitosis cuando el impétigo es extendido.
Piel biopsia rara vez es necesario. los histológico Los rasgos del impétigo son característicos.
Impétigo no bulloso
- Cocos grampositivos
- Intraepidérmico neutrofílico pústulas,
- Denso inflamatorio infiltrado en la parte superior dermis
Impétigo bulloso
- Dividir a través de la capa granular de la epidermis sin inflamación o bacterias
- Acantolítico células
- Infiltrado inflamatorio mínimo en la dermis superior
- Se parece al pénfigo foliáceo
Ectima
- Piel de espesor total ulceración
- La tinción de Gram muestra cocos dentro de la dermis
¿Cuál es el tratamiento para el impétigo?
Los siguientes pasos se utilizan para tratar el impétigo [1,2].
- Limpiar la herida; use baños húmedos para quitar las costras suavemente.
- Aplique antiséptico 2-3 veces al día durante cinco días (povidona yodada, peróxido de hidrógeno al 1% crema, clorhexidina, superoxidada solución y otros).
- Cubre las áreas afectadas.
- Se recomiendan antibióticos orales si:
-
- Los síntomas son importantes o graves (fiebre, malestar)
- Hay más de tres lesiones.
- Existe un alto riesgo de complicaciones.
- La infección no se está resolviendo o es poco probable que se resuelva.
Los antibióticos orales adecuados en Nueva Zelanda son flucloxacilina 500 mg cuatro veces al día durante 5 días (dosis para adultos), y en caso de alergia o resistencia bacteriana, trimetoprima + sulfametoxazol 960 mg, dos veces al día, durante cinco días (dosis para adultos), eritromicina 800 mg dos veces al día durante 5 días o cefalexina 1 g dos veces al día durante 5 días [2].
En Nueva Zelanda, antibióticos ungüento (ácido fusídico, mupirocina o retapamulina) se desaconseja, debido al potencial de desarrollar resistencia bacteriana y dermatitis alérgica por contacto.
Para prevenir reaparición:
- Tratar portador sitios: aplique ungüento antiséptico en las fosas nasales
- Lávese diariamente con jabón antibacteriano o sumérjase en un baño de lejía
- Cortar uñas y mantén las manos limpias
- Identifique y trate la fuente de reinfección, generalmente otra persona infectada o portadora en el hogar.
Para reducir la posibilidad de transmitir la infección a otra persona:
- Evite el contacto cercano con otros
- Los niños deben permanecer alejados de la escuela hasta que las costras se sequen o durante 24 horas después de comenzar con los antibióticos orales.
- Use toallas y franelas separadas
- Cambie y lave la ropa y la ropa blanca a diario.