Qué son EGFR inhibidores?
Epidérmico factor de crecimiento receptor Los inhibidores de EGFR son un nuevo grupo de medicamentos desarrollados para tratar una amplia gama de cánceres. La sobreexpresión de EGFR en aproximadamente el 30% de los cánceres es una de las razones de su exceso proliferación y tumor crecimiento.
Aunque son eficaces en el tratamiento de muchos cánceres, los inhibidores de EGFR a menudo provocan Reacciones adversas en la piel, que ocurren en al menos la mitad de los pacientes tratados.
Los efectos secundarios están ayudando a los científicos a aprender más sobre los trastornos de la piel. En algunos casos, la presencia de una reacción cutánea adversa indica que el medicamento es eficaz para tratar el tumor.
Las personas pueden ser tratadas con estos medicamentos durante períodos prolongados y deberán sopesar los beneficios frente a los efectos secundarios.
Qué son proteína inhibidores de quinasa?
Las proteínas quinasas son enzimas dentro de la celda que resulta en celular proliferación. Los inhibidores de la proteína quinasa reducen la proliferación celular. Apuntan al aminoácidos tirosina, treonina y serina. Algunos inhibidores de EGFR también son inhibidores de la proteína quinasa.
¿Cómo actúan estos inhibidores?
Los inhibidores de EGFR se dirigen específicamente contra EGFR en el exterior de la célula. Los inhibidores de la proteína quinasa se dirigen a las proteínas quinasas en el interior de la célula. Los receptores específicos que se encuentran en el cáncer determinar qué fármaco puede resultar beneficioso.
- EGFR se encuentra en la membrana celular. Al unirse con un ligando del factor de crecimiento epidérmico fuera de la célula, activan una proteína quinasa dentro de la célula.
- La proteína quinasa previene la fosforilación de la aminoácidos, como la tirosina.
Los inhibidores de EGFR y quinasas pueden ser particularmente útiles en la terapia del cáncer, ya que son menos tóxico que las quimioterapias más tradicionales. Los medicamentos específicos se dirigen a diferentes tipos de células y pueden ser monoclonal anticuerpos con el sufijo -mab o pequeño moléculas con el sufijo -nib.
| Nombre de la droga | Molecular objetivo | Indicación |
|---|---|---|
| Monoclonal anticuerpo | ||
| Cetuximab | KRAS | Cáncer colonrectal Escamoso célula carcinomas de cabeza y cuello |
| Panitumumab | KRAS | Cáncer colonrectal |
| Pequeño molécula | ||
| Imatinib | BCR-ABL, PDGFR y c-KIT | Crónico Mieloide Leucemia (CML) Tumor del estroma gastrointestinal. |
| Gefitinib | EGFR, HER1 | Cáncer de pulmón de células no pequeñas (NSCLC). |
| Erlotinib | EGFR | Metastásico NSCLC Cáncer de páncreas. |
| Lapatinib | EGFR, HER2 / neu | Cáncer de mama |
| Osimertinib | EGFR, T790M / neu | Cáncer de pulmón de células no pequeñas |
| Vandetanib | EGFR, VEGFR, RET tirosina quinasa | Tumor de tiroides |
| Sorafenib | VEGFR, PDGFR, RAF | Renal célula carcinoma Carcinoma hepatocelular |
| Sunitinib | PDGFR, VEGFR, KIT y otros | Carcinoma de células renales Tumores del estroma gastrointestinal Neuroendocrino tumores pancreáticos |
EGFR = receptor del factor de crecimiento epidérmico; PDGFR = plaqueta-receptor del factor de crecimiento derivado; VEGFR = vascular endotelial receptor del factor de crecimiento
Actualmente existe un gran interés en los inhibidores de B-RAF mutados de molécula pequeña, vemurafenib y dabrafenib, que son eficaces en el tratamiento de la enfermedad metastásica B-RAF positiva. melanoma. B-RAF es una proteína treonina quinasa específica.
Muchos más inhibidores de EGFR y proteína quinasa están bajo desarrollo.
Cuales son los cutáneo efectos secundarios de los inhibidores de EGFR de anticuerpos monoclonales?
Los efectos secundarios cutáneos más comunes de los inhibidores de EGFR de anticuerpos monoclonales son:
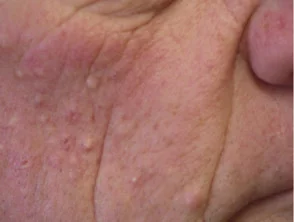
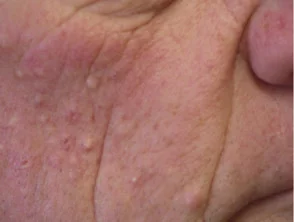
Foliculitis
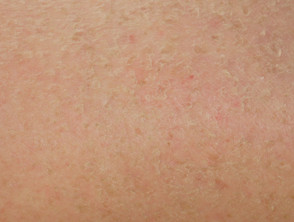
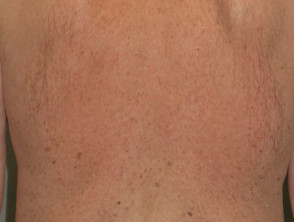
Foliculitis (inflamada cabello folículos) ocurre en hasta un 40-85% de los pacientes. Es un evento temprano, generalmente visto dentro de los primeros diez días de tratamiento. Estéril inflamatorio pápulas y pústulas se ven predominantemente en la zona T de la cara, pero pueden ser más extendido involucrando el pecho y la espalda. Ocasionalmente, el cuero cabelludo y las regiones púbicas están involucradas o rara vez todo el cuerpo.
La foliculitis es especialmente frecuente y a menudo grave con cetuximab. La intensidad de la foliculitis puede fluctuar incluso cuando se continúa tomando el medicamento.
La foliculitis a menudo se trata con:
- Cosméticos de camuflaje
- Actual antibioticos
- Antibióticos orales
- Esteroides tópicos.
Si la foliculitis es grave, es posible que sea necesario suspender el medicamento y se resolverá. El yoIncidencia y gravedad del EGFR inhibidor-inducido folicular las reacciones se reducen a la mitad mediante el tratamiento previo con doxiciclina o minociclina. Estos medicamentos de tetraciclina también se pueden recetar una vez que erupción ha ocurrido permitiendo el tratamiento continuo con el fármaco inhibidor de EGFR.
Foliculitis por inhibidor de la proteína quinasa
Foliculitis por vemurafenib
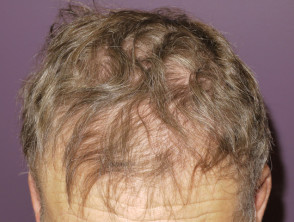
Alopecia y tricomegalia
La alopecia (caída del cabello) inducida por fármacos es menos común que la foliculitis y tiende a aparecer más tarde, generalmente a los 2-3 meses. Los pacientes pueden encontrar que su cabello se vuelve fino y quebradizo. Pueden experimentartemporal pérdida de cabello similar a la calvicie de patrón masculino. Esto puede mejorar o no si se suspende el medicamento.
Alopecia por inhibidor de la proteína quinasa
Alopecia por vemurafenib
Por el contrario, los pacientes a menudo experimentan un crecimiento excesivo de vello facial y pestañas (hipertricosis, tricomegalia).
Piel seca (xerosis, pulpitis)
La piel seca es predominante y gestionado con emolientes. Estos medicamentos pueden causar pulpitis con dolor fisuras en las yemas de los dedos.
La piel seca a veces se parece seborreico dermatitis.
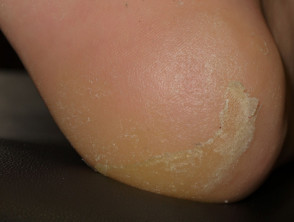
Piel seca y queratodermia por inhibidor de la proteína quinasa
Queratodermia debida a vemurafenib
Piel seca debido a vemurafenib
Paroniquia
La paroniquia se refiere a doloroso inflamación del uña pliegues. Los dedos de las manos se ven afectados con más frecuencia que los dedos de los pies. La paroniquia a veces puede resolverse espontáneamente incluso con el uso continuo del medicamento, pero desaparece rápidamente al suspenderlo.
El tratamiento implica evitar trauma como por ejemplo por zapatos ajustados, evitar recortes excesivos o morderse las uñas y usar calzado adecuado. Los esteroides tópicos y los antisépticos pueden ayudar. Es fundamental tratar la secundaria bacteriano y hongos infección.
Cáncer de piel
Células escamosas Se ha informado que surgen carcinomas y queratoacantomas múltiples en pacientes que reciben sorafenib y otros inhibidores de EGFR.
¿Cuáles son los efectos secundarios de los inhibidores de tirosina quinasa de molécula pequeña?
Los inhibidores de quinasa de molécula pequeña a menudo bloquean múltiples enzimas, lo que significa que hay un cruce en las acciones y efectos secundarios de estos medicamentos.
Los efectos secundarios más comunes son:
- Inespecífico erupciones
- Periocular edema
- Acral eritema
- Astilla hemorragia
- Pigmentación cambios
- Fotosensibilidad
Los mismos efectos secundarios también puede surgir con anticuerpos monoclonales.
Erupciones inespecíficas
Imatinib induce una erupción en un tercio de los pacientes que comienzan a tomarlo, pero esta erupción generalmente es autolimitada. El imatinib rara vez se ha asociado con vasculitis, Steven Johnson síndrome/ DIEZ, y agudo generalizado exantematoso pustulosis (AGEP).
Con frecuencia se observa una erupción facial roja dentro de las dos primeras semanas de tratamiento con sorafenib. Puede parecerse mucho a la dermatitis seborreica y generalmente se resuelve sin tratamiento. Puede estar asociado con hormigueo en el cuero cabelludo o disestesia.
Erupción inespecífica por inhibidor de la proteína cinasa
Erupción debida a vemurafenib
Hichazon facial
La hinchazón (edema) de los párpados y la cara es común con imatinib y sunitinib. El edema también puede afectar la parte inferior de las piernas, los pulmones (pleural efusiones) y cerebro (cerebral edema).
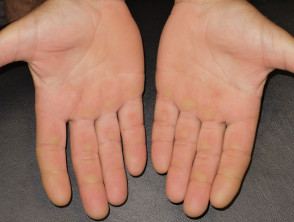
Eritema acral
El eritema acral (manos y pies rojos) se observa comúnmente con sorafenib y sunitinib. Se presenta como doloroso simétrico palmas y plantas enrojecidas e hinchadas. Estos medicamentos también pueden causar queratodermia/hiperqueratosis (excesivo escala) y descamación (peladura). El eritema acral tiende a aparecer de dos a cuatro semanas después de iniciar el tratamiento ydependiente. Mejora rápidamente al suspender el medicamento y es posible que no repetirse al reiniciarlo.
Los inhibidores de quinasa de molécula pequeña tienden a causar menos extensos pero más escamoso eritema acral que el inducido por estándar quimioterapia (síndrome mano-pie o de la palma-plantar eritrodisestesia).
Las medidas preventivas incluyen calzado adecuado para evitar lesiones en las áreas de presión. El malestar puede requerir una breve interrupción del tratamiento.
Palmas dolorosas enrojecidas y callosas debido al inhibidor de la proteína quinasa
Palmas dolorosas enrojecidas y callosas debido al inhibidor de la proteína quinasa
Hemorragias en astilla
Sin dolor distal Son frecuentes las hemorragias en astilla, que afectan especialmente a las uñas de las manos. Se ha sugerido que se deben a inhibición del receptor del factor de crecimiento endotelial vascular (VEGFR). Se cree que el VEGFR interviene en la reparación de la delicada espiral. capilares debajo de la uña, que están sujetos a lesiones frecuentes.
Cambios de pigmentación en el cabello y la piel.
El cabello despigmentado o blanco se suele notar después de un mes de tratamiento con sunitinib. Es reversible con la restauración del color del cabello dos o tres semanas después de suspender el tratamiento.
Los inhibidores de la quinasa pueden provocar difuso hipopigmentación (piel blanca o leucoderma) y hiperpigmentación (manchas oscuras).
Leucoderma por inhibidor de la proteína quinasa
Leucodermia por inhibidor de la proteína quinasa
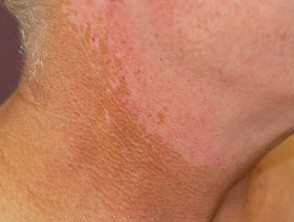
Fotosensibilidad
Los inhibidores de la proteína quinasa pueden provocar quemaduras solares después de una exposición mínima al sol (fotosensibilidad inducida por fármacos).
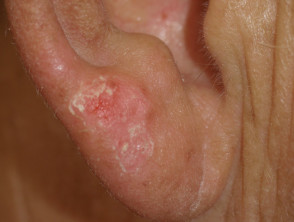
Lóbulo de la oreja quemado por el sol después de una exposición mínima al sol debido al inhibidor de la proteína quinasa
Lóbulo de la oreja quemado por el sol después de una exposición mínima al sol debido a vemurafenib