Entendiendo el Cáncer de Vulva: Causas, Síntomas y Diagnóstico
¿Qué es el Cáncer de Vulva?
El cáncer de vulva representa aproximadamente entre el 3% y el 5% de todos los cánceres ginecológicos femeninos. Puede manifestarse en cualquier área de la vulva, aunque es más prevalente en el clítoris, y los bordes internos de los labios mayores y menores.
Más del 90% de los casos de cáncer vulvar son clasificados como carcinomas de células escamosas (SCC). El siguiente tipo más frecuente es el melanoma, que, sin embargo, constituye menos del 5% del total. Otros tipos raros de cáncer vulvar incluyen el carcinoma de células basales (BCC), el cáncer de la glándula de Bartholin y la enfermedad de Paget extramamaria.
Factores de Riesgo y Población Afectada por el Cáncer de Vulva
Si bien el cáncer de vulva puede afectar a mujeres de cualquier edad, el 70% de los diagnósticos ocurren en mujeres mayores de 60 años. El virus del papiloma humano (VPH) está implicado como la causa subyacente de aproximadamente el 60% de los carcinomas de células escamosas vulvares.
En algunos casos, los carcinomas de células escamosas de vulva son precedidos por cambios precancerosos que pueden evolucionar durante varios años. Esta condición premaligna se denomina neoplasia intraepitelial vulvar
Otras condiciones, como el liquen esclerosoEntendiendo el Liquen Escleroso: Causas, Diagnóstico y Prevalencia El liquen escleroso (LE) se define como un trastorno cutáneo crónico que afecta predominantemente las zonas genitales y perianales. Históricamente, esta afección se conocía bajo diferentes denominaciones, como liquen escleroso y atrófico, kraurosis vulva (aplicable a mujeres) o balanitis xerotica obliterans (en el caso de hombres). Prevalencia y Población Afectada por el Liquen Escleroso Aunque el liquen escleroso puede manifestarse a cualquier más vulvar y el liquen plano erosivo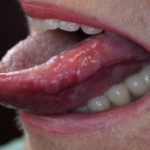
Signos y Síntomas Principales del Cáncer de Vulva
La manifestación clínica del cáncer de vulva varía según el tipo específico de neoplasia involucrada:
Carcinoma de Células Escamosas
- Presencia de un nódulo o nódulos de color rojo, rosa o blanco.
- La superficie puede asemejarse a una verruga y/o presentar ulceración.
- La zona afectada de la vulva puede tornarse blanca y presentar una textura áspera.
- Aproximadamente la mitad de las afectadas reportan picazón o dolor.
- Otros síntomas incluyen dolor al orinar, sensación de ardor, sangrado o secreción no relacionada con el ciclo menstrual normal.
Enfermedad de Paget Extramamaria
- Aparición de una asimetría húmeda, de color rojo, que se extiende como una placa supurante.
- Suele causar sensaciones de ardor y picazón.
Carcinoma de Células Basales
- Se presenta como un parche indoloro, un nódulo o una úlcera de tono rojizo.
Melanoma
- Se caracteriza por la aparición de una nueva lesión pigmentada o un cambio notable en un lunar preexistente.
Cáncer de la Glándula de Bartholin
- Se manifiesta como una masa quística turgente o sensible, de naturaleza persistente, localizada a cada lado de la abertura vaginal (vagina).
Explorar las imágenes de cáncer de vulva disponibles para una mejor referencia visual.
Diagnóstico y Estadificación del Cáncer
Esta sección aborda los procedimientos clínicos esenciales para confirmar la presencia y determinar la extensión del cáncer de vulva. El diagnóstico preciso es fundamental para establecer un plan de tratamiento efectivo.
Si bien la información sobre el diagnóstico y la estadificación es crucial, es importante recordar que estas evaluaciones deben ser realizadas por profesionales médicos especializados en oncología ginecológica o dermatología. La detección temprana, facilitada por herramientas como las aplicaciones de autoexamen, puede mejorar significativamente el pronóstico de esta enfermedad.
Diagnóstico, Etapificación y Tratamiento del Cáncer de Vulva
Para establecer un diagnóstico preciso del cáncer de vulva, es indispensable realizar una biopsia de la lesión sospechosa. Bajo microscopía, la identificación de células malignas y otros hallazgos histológicos son cruciales para confirmar el tipo de cáncer de vulva presente.
Una vez confirmado el diagnóstico inicial, un especialista llevará a cabo un examen exhaustivo para determinar el estadio del cáncer. Esta estadificación se basa en varios factores clave:
- El tamaño del tumor.
- La profundidad de la invasión del tumor en los tejidos del sitio original.
- La extensión de cualquier invasión a órganos cercanos o a los ganglios linfáticos.
Conocer el estadio del cáncer es fundamental, ya que dicta el plan de tratamiento más adecuado. Comúnmente se utiliza el sistema de estadificación FIGO (Federación Internacional de Ginecología y Obstetricia), que clasifica la enfermedad desde el Estadio 0 hasta el Estadio IV. El Estadio 0 identifica lesiones precancerosas, mientras que el Estadio IV representa las etapas más avanzadas, caracterizadas por la invasión y metástasis a tejidos distantes y ganglios linfáticos circundantes.
Para ayudar en la estadificación del cáncer, la mayoría de las pacientes se someterán a análisis de sangre, una radiografía de tórax y estudios de tomografía computarizada (TC) del abdomen y la pelvis. Es importante notar que en centros especializados con equipos multidisciplinarios experimentados, algunos casos de carcinoma vulvar pueden optar por una biopsia del ganglio centinela para descartar microscópicas metástasis. Los criterios para este procedimiento incluyen:
- Un tumor unifocal.
- Un tumor de tamaño pequeño, menor de 4 cm de diámetro.
- Ganglios linfáticos que no son palpables.
Opciones de Tratamiento para el Cáncer de Vulva
El tratamiento del cáncer de vulva se personaliza según el tipo específico de cáncer y su estadio. Generalmente, el diagnóstico y la intervención en las etapas iniciales se asocian con mejores resultados. Existen fundamentalmente tres modalidades de tratamiento disponibles:
- Cirugía (extirpación del cáncer).
- Radioterapia (uso de rayos X de alta dosis u otras radiaciones potentes destinadas a destruir las células cancerosas).
- Quimioterapia (medicamentos sistémicos, como cisplatino o gemcitabina, para eliminar las células cancerosas).
La cirugía es el método de tratamiento más frecuente para el cáncer de vulva. Se emplean diversos procedimientos, a menudo definidos por el estadio de la enfermedad. Uno de ellos es la escisión local amplia, que retira el cáncer junto con una porción del tejido sano circundante. Otra técnica es la escisión local radical, que implica la extirpación del cáncer y aproximadamente 1 cm de tejido adyacente.
Generalmente, los ganglios linfáticos inguinales se extirpan si el cáncer tiene una profundidad de invasión de 1 mm o más. No obstante, centros con experiencia pueden optar por la biopsia del ganglio centinela si los ganglios no presentan afectación clínica evidente.
Las complicaciones asociadas a la cirugía a menudo surgen de la manipulación de los canales linfáticos en la ingle, pudiendo resultar en linfoceles y linfedema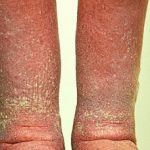
Tanto la radioterapia como la quimioterapia se reservan con mayor frecuencia para pacientes con enfermedad localmente avanzada o cáncer de vulva recurrente.
Estrategias de Prevención para el Cáncer de Vulva
Se anticipa que la vacunación contra el VPH disminuirá significativamente la incidencia del cáncer de vulva relacionado con este virus. La vacuna bivalente contra VPH (Gardisil™) ofrece protección contra los VPH 16, 18, 6 y 11; mientras que la versión 9-valente añade cobertura para los VPH 31, 33, 45, 52 y 58. Cabe destacar que en Nueva Zelanda, la vacunación financiada se ofrece a las adolescentes desde 2006.
La gran mayoría de individuos sexualmente activos contraerán al menos un subtipo de VPH genital, usualmente dentro de los primeros cinco años de iniciar su vida sexual. Para lograr la máxima eficacia, la vacunación debe administrarse antes del inicio de la actividad sexual. Además, las tasas de infección por VPH se pueden reducir mediante el uso consistente de condones y la limitación en el número de parejas sexuales.
Además de su conocida implicación en la aparición de verrugas anogenitales, lesiones vulvares escamosas de alto grado epiteliales y cáncer de vulva, la infección por VPH también puede conducir a neoplasia intraepitelial cervical (NIC), neoplasia intraepitelial anal (AIN), neoplasia intraepitelial vaginal (VAIN) u otros tumores invasores del tracto anogenital, como el cáncer anal.
Es vital que todas las mujeres mantengan sus exámenes de Papanicolaou (frotis de cuello uterino) al día, siguiendo las pautas del programa nacional de detección. Estos chequeos regulares ofrecen una oportunidad oportuna para realizar inspecciones vulvares y detectar tempranamente el cáncer de vulva.
Finalmente, las mujeres diagnosticadas con liquen escleroso vulvar y liquen plano