¿Qué es el sarampión?
¿Tiene sarampión confirmado? Envíe sus fotografías a DermNet.
El sarampión, también conocido como sarampión inglés, rubéola o morbilli, es un virus altamente contagioso. infección causando fiebre y un erupción.
El sarampión es una enfermedad de declaración obligatoria.
Sarampión
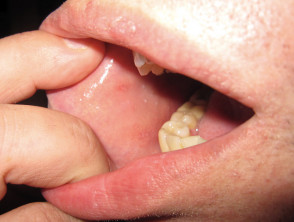
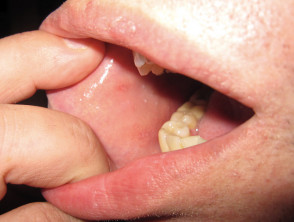
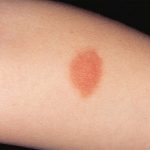
Koplik avista el día 1
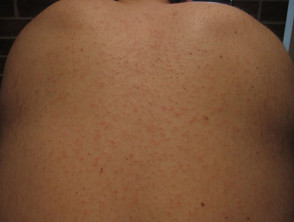
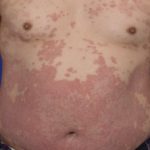
Erupción día 2
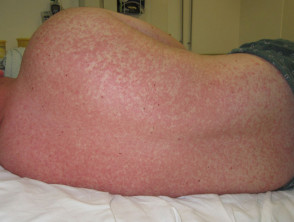
Erupción día 3
Vea más imágenes del sarampión.
¿Cuál es la causa del sarampión?
El sarampión es causado por el virus del sarampión, que pertenece a la familia de los morbilivirus.
¿Qué tan común es el sarampión?
antes de extendido inmunización contra el sarampión en los países industrializados, el sarampión es una enfermedad infantil muy común que conlleva una alta tasa de mortalidad. Hoy en día, en países donde el sarampión es parte de un programa de inmunización, el riesgo de exposición y incidencia de casos reales de enfermedades es bajo. Una tendencia reciente de algunos padres a no vacunar a sus hijos ha provocado un aumento en el número de casos de sarampión y sus complicaciones.
En desarrollando países, el sarampión sigue siendo frecuente y se asocia con una alta tasa de complicaciones y muerte. Sigue siendo una enfermedad común incluso en algunos países desarrollados de Europa y Asia.
La OMS informó de un aumento de casos en todo el mundo en 2018, con casi 10 millones de casos y más de 140.000 muertes, principalmente en niños menores de 5 años. Las tasas de incidencia más altas se registraron en Ucrania, Somalia, República Democrática del Congo, Liberia y Madagascar. Estados Unidos informó su tasa de infección más alta en 25 años, y cuatro países de Europa perdieron su estado de "eliminación del sarampión".
¿Cómo se contagia el sarampión?
El sarampión es altamente contagioso y se transmite fácilmente de una persona a otra al inhalar las gotitas respiratorias que se transportan por el aire al toser o estornudar de una persona infectada.
Una persona infectada es contagiosa 2 días antes de que aparezcan los síntomas y permanece infecciosa durante al menos 5 días después de la aparición de la erupción.
Un agudo la infección del sarampión casi siempre da inmunidad de por vida.
¿Quiénes corren el riesgo de contraer sarampión?
Las personas con riesgo particular de infección por sarampión incluyen:
- Los bebés que han perdido la inmunidad pasiva de sus madres (adquirida de su madre mediante la transferencia de anticuerpo a través de la placenta) y antes de su primera inmunización.
- Viajeros no vacunados a áreas donde el sarampión está endémico
- Individuos con inmunodeficiencia (p. Ej., Debido a una infección por VIH/SIDA, leucemia, cáncer, corticosteroide terapia), independientemente de su estado de inmunización
- Migrantes y refugiados.
El mayor riesgo de sarampión grave y sus complicaciones se observa en:
- Individuos desnutridos (particularmente niños con deficiencia de vitamina A)
- Aquellos con una inmunodeficiencia subyacente
- Mujeres embarazadas.
¿Cuáles son los signos y síntomas del sarampión?
El sarampión se desarrolla a través de distintas etapas clínicas.
Incubación período
- Varía de 7 a 14 días (promedio de 10 a 11 días).
- El paciente generalmente no presenta síntomas.
- Algunos pueden experimentar síntomas de primario diseminación viral (fiebre, erupción cutánea con manchas y síntomas respiratorios debido a virus en el torrente sanguíneo) dentro de los 2 a 3 días posteriores a la exposición.
Pródromo
- Generalmente comienza 10 a 12 días después de la exposición.
- Se presenta como fiebre malestary pérdida de apetito, seguido de conjuntivitis (ojos rojos), tos y coriza (congestión o secreción nasal).
- 2-3 días en el prodrómico fase, aparecen manchas de Koplik. Estas son manchas azul-blancas en el interior de la boca opuesto a los molares, y ocurren 24 a 48 horas antes de la exantema (erupción) etapa.
- Los síntomas prodrómicos suelen durar de 2 a 5 días, pero en algunos casos pueden persistir durante un período de entre 7 y 10 días.
Exantema (erupción)
- Aparecen manchas rojas planas que varían de 0,1 a 1,0 cm de diámetro al cuarto o quinto día después del inicio de los síntomas.
- Esta erupción que no produce picazón comienza en la cara y detrás de las orejas. En 24 a 36 horas se disemina por todo el tronco y las extremidades (las palmas y las plantas rara vez se ven afectadas).
- Las manchas pueden unirse, especialmente en áreas de la cara.
- El inicio de la erupción suele coincidir con una fiebre alta de al menos 40 ° C.
- La erupción comienza a desaparecer entre 3 y 4 días después de su aparición. Primero se desvanece a un tono violáceo y luego a un color marrón / cobrizo. lesiones con bien escamas.
Recuperación
- La tos puede persistir durante 1 a 3 semanas.
- Las complicaciones asociadas al sarampión pueden ser la causa de que la fiebre persista más allá del tercer día de la erupción.
¿Cómo se diagnostica el sarampión?
El diagnóstico de sarampión se basa en la historia y el examen físico característicos. Debido a que la enfermedad se ve ahora tan raramente en los países desarrollados, cualquier caso sospechoso requiere confirmación de laboratorio. Esto es particularmente útil en las siguientes situaciones:
- Casos esporádicos
- Atípico casos
- Confusión con otras enfermedades.
El sarampión agudo generalmente se confirma en un virus. nasofaríngeo o frotis de garganta analizado por reacción en cadena de la polimerasa (PCR). También se pueden utilizar muestras de sangre y orina. Esto debe hacerse dentro de los 5 días posteriores al inicio de la erupción; sin embargo, a veces se obtienen resultados positivos hasta 10 a 14 días después de que la erupción se haya resuelto.
También se extrae sangre para las IgM e IgG contra el sarampión anticuerpos (serología). Los niveles de IgM específica se elevan durante la fase de infección activa y aparecen anticuerpos IgG durante la fase de recuperación.
Viral cultura de la garganta y los hisopos nasofaríngeos se prefieren en inmunodeprimido pacientes donde serológico la evidencia puede estar ausente debido a la disminución de la respuesta inmune. Un inmunofluorescencia prueba de sarampión antígeno también se puede considerar en pacientes con inmunidad deficiente.
¿Cuál es el tratamiento del sarampión?
No existe un tratamiento específico para el sarampión, por lo que la inmunización es tan importante. El tratamiento para los casos leves de sarampión es de apoyo. El reposo en cama es vital, ya que previene complicaciones y previene la propagación del virus.
- Administre paracetamol para la fiebre. No se debe administrar aspirina a un niño con una enfermedad viral, ya que está asociada con la desarrollo de Reyes síndrome.
- Vitamina A para niños en países en desarrollo o desnutridos. La OMS recomienda una dosis de 200.000 unidades internacionales (UI) de vitamina A durante dos días, para reducir el sarampión y sus complicaciones. Una revisión Cochrane encontró esto reducido mortalidad y mortalidad relacionada con la neumonía en niños menores de 2 años.
- Mantenga una ingesta adecuada de líquidos para prevenir la deshidratación.
- Use un humidificador para aliviar la tos / dolor de garganta.
- Brinde apoyo nutricional según sea necesario.
- Observe cuidadosamente a las personas de alto riesgo para evitar complicaciones.
Los pacientes con somnolencia, deshidratación o malestar al respirar requieren hospitalización para recibir atención de apoyo.
Los antibióticos solo son necesarios para el tratamiento secundario bacteriano infecciones como otitis medios de comunicación, diarrea infecciosa, neumonía y septicemia.
Ribavirina (antivírico) se utiliza para tratar la infección por sarampión en pacientes inmunodeprimidos y en aquellos afectados por panencefalitis esclerosante subaguda.
¿Cuáles son las complicaciones del sarampión?
Aproximadamente el 30% de los casos notificados de sarampión tienen una o más complicaciones.
- Gastrointestinal: diarrea que puede ser fatal si ocurre deshidratación, boca ulceración, apendicitis, hepatitis, adenitis mesentérica y pancreatitis.
- Oídos: la otitis media (casi exclusivamente en niños) puede provocar sordera.
- Tracto respiratorio: laringobronquitis, crup de sarampión y neumonía (ya sea viral primaria o bacteriana secundaria), la causa más común de muerte por sarampión.
- Corazón: miocarditis y pericarditis.
- Hematológico sistema: trombocitopenia, causando sangrado y diseminado intravascular coagulación (DIC).
- Ojos: conjuntivitis y / o ulceración de la córnea que provocan ceguera (especialmente si hay deficiencia de vitamina A) y estrabismo.
- Riñones: glomerulonefritis aguda (inflamación de los riñones) y renal fracaso.
- Sistema nervioso: febril convulsiones y encefalitis.
- Desnutrición (especialmente si proviene de una comunidad pobre).
- La infección por sarampión durante el embarazo aumenta el riesgo de parto y parto prematuro, pérdida fetal y muerte materna.
En raras ocasiones, la panencefalitis esclerosante subaguda, una afección mortal, se desarrolla décadas después de una infección por sarampión debido a persistencia del virus del sarampión en el sistema nervioso central.
¿Cómo se puede prevenir el sarampión?
El sarampión se puede prevenir mediante la vacunación con vacuna viva atenuada contra el sarampión. Está disponible como preparación de un solo antígeno o combinado con vacunas vivas atenuadas de paperas y / o rubéola. La vacuna combinada contra el sarampión, las paperas y la rubéola (MMR) es actualmente parte de los programas de inmunización de rutina en la mayoría de los países industrializados, incluida Nueva Zelanda.
La vacuna contra el sarampión induce inmunidad a largo plazo (probablemente de por vida) en la mayoría de las personas. Los programas de vacunación recomiendan una estrategia de inmunización de dos dosis; la primera dosis a los 12-15 meses de edad, seguida de una segunda dosis a los 4-6 años.
La vacuna contra el sarampión no debe administrarse durante el embarazo. Las mujeres que no hayan sido inmunizadas previamente contra el sarampión deben evitar el embarazo durante un mes (28 días) después de recibir la vacuna MMR.
La inmunoglobulina no previene el sarampión, pero es útil para disminuir la gravedad de la enfermedad en las personas expuestas al virus. Recomendado para:
- Mujeres embarazadas
- Personas con inmunodeficiencia
- Infantes.
Las personas vacunadas antes de 1968 pueden requerir una revacunación, ya que las vacunas utilizadas antes de esta fecha pueden no haber conferido inmunidad de por vida.