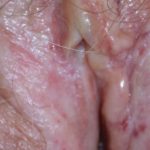
Que se adquiere dérmico macular hiperpigmentación?
Hiperpigmentación macular dérmica adquirida, también llamada macular adquirida pigmentación de desconocido etiología, comprende tres condiciones:
- Eritema dyschromicum perstans
- Liquen plano pigmentoso
- Idiopático hiperpigmentación macular eruptiva [1,2].
El término hiperpigmentación macular dérmica adquirida es útil porque las tres condiciones se superponen. Los subtipos pueden manifiesto en el mismo paciente, y carecen de información clínica y histológico diferencias [3].
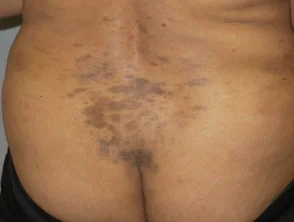
Hiperpigmentación macular dérmica adquirida
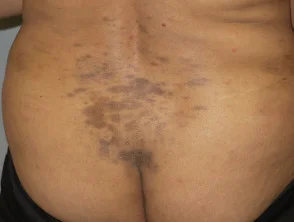
Liquen plano pigmentoso de la espalda baja
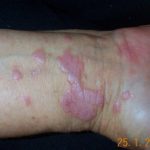
Hiperpigmentación macular dérmica adquirida
Vea más imágenes de hiperpigmentación macular adquirida.
¿Quién padece hiperpigmentación macular dérmica adquirida?
los epidemiología de la hiperpigmentación dérmica macular adquirida varía según la afección subyacente.
El eritema dyschromicum perstans puede afectar a cualquier edad, sexoy el origen étnico, y tiende a afectar a pacientes de piel más oscura. Las mujeres asiáticas, de Oriente Medio y América Latina entre la segunda y la cuarta década de la vida son las más afectadas [4]. Considerando que la hiperpigmentación macular eruptiva idiopática se desarrolla en las dos primeras décadas de vida [3]. El liquen plano pigmentoso afecta a personas de mediana edad de ascendencia del sur de Asia y África / Oriente Medio [5].
¿Qué causa la hiperpigmentación macular dérmica adquirida?
Se desconoce la causa exacta de la hiperpigmentación macular dérmica adquirida.
Teorías propuestas para el Patogénesis de la hiperpigmentación macular dérmica adquirida incluyen:
- Genético susceptibilidad
- Exposición a ultravioleta (UV) radiación
- Reacción de contacto a una sustancia química (se informó que hasta el 36% de los pacientes tenían un parche reacción de prueba a cabello colorante) [6], aunque esto ahora se llamaría pigmentado contacto dermatitis [5]
- Exposición a un fármaco como la hidroxicloroquina, sin embargo, ahora se etiquetaría como hiperpigmentación inducida por fármacos. [5]
- Un viral infección.
La pigmentación en la hiperpigmentación macular dérmica adquirida a menudo se debe a persistente melanófagos en el dermis. Se desconoce la razón por la que los melanófagos no desaparecen como suele ocurrir. [5].
¿Cuáles son las características clínicas de la hiperpigmentación macular dérmica adquirida?
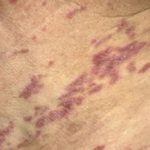
La hiperpigmentación macular dérmica adquirida se presenta con color azul, marrón, gris pizarra o negro pardusco máculas, que puede cambiar de tamaño y morfología tiempo extraordinario.
- El liquen plano pigmentoso y la hiperpigmentación macular eruptiva idiopática afectan la cara, el cuello y proximal extremidades.
- El eritema dischromicum perstans afecta el tronco y las ubicaciones protegidas del sol, generalmente con un eritematoso margen inicialmente [3].
- En el liquen plano pigmentoso y el eritema discromicum perstans se observan máculas grandes de más de 5 cm de diámetro.
- En la hiperpigmentación macular eruptiva idiopática y el liquen plano pigmentoso aparecen pequeñas máculas de 0,5 a 2 cm de tamaño [5].
- El liquen plano pigmentoso rara vez se informa en pacientes con liquen plano clásico actual o pasado [5].
La hiperpigmentación macular dérmica adquirida es generalmente asintomático, aunque el liquen plano pigmentoso a veces es pruriginoso en sus primeras fases.
¿Cuáles son las complicaciones de la hiperpigmentación macular dérmica adquirida?
No surgen complicaciones médicas perjudiciales graves a largo plazo de la hiperpigmentación macular dérmica adquirida. Sin embargo, impacta en la calidad de vida de las personas con piel de color debido a la visibilidad cosmética y la lenta resolución.
¿Cómo se diagnostica la hiperpigmentación macular dérmica adquirida?
El diagnóstico de hiperpigmentación macular dérmica adquirida y sus subtipos se basan en la cutáneo características e historial detallado.
Se requiere un historial detallado para excluir medicamentos, infección por virus y inflamatorio condiciones de la piel.
La prueba del parche puede estar indicada para excluir la dermatitis de contacto alérgica si existe un posible factor de contacto.
Dermatoscopia es útil en el diagnóstico y seguimiento de la hiperpigmentación macular dérmica adquirida. Los hallazgos pueden incluir [7]:
- Puntos pigmentados, glóbulos y difuso áreas que sobran ecrino y cabello folículo aberturas
- Pseudorreticular normal prominente pigmentario red
- Telangiectasia
- Estructuras del ojo de búho.
Características histológicas de la hiperpigmentación macular dérmica adquirida en la piel biopsia puede incluir y ayudar a determinar el diagnóstico:
- Melanina y melanófagos en la dermis
- Liquenoide cambia con un dermatitis de interfaz [1,3].
Cuál es el diagnóstico diferencial para la hiperpigmentación macular dérmica adquirida?
Una variedad de otras afecciones de la piel parecen similares a la hiperpigmentación macular dérmica adquirida, como:
- Posinflamatorio hiperpigmentación
- Hiperpigmentación inducida por fármacos
- Múltiple lesiones de fármaco fijo erupción
- Macular amilosis
- Maculopapular mastocitosis cutánea.
¿Cuál es el tratamiento para la hiperpigmentación macular dérmica adquirida?
El tratamiento de la hiperpigmentación macular dérmica adquirida depende del subtipo y su duración, pero se han probado muchas terapias con poco o ningún beneficio.
- Cualquier contacto identificado alergeno debería ser evitado.
- La colchicina se ha utilizado para mejorar macrófago actividad y por lo tanto clara pigmentación dérmica [8].
- En el agudo etapa inflamatoria del liquen plano pigmentoso, actual esteroide, una calcineurina tópica inhibidory oral corticosteroide puede ser considerado [9].
- En estadios posteriores o donde no exista inflamación, el tratamiento tiene como objetivo reducir la pigmentación; Se recomienda una protección solar estricta. Actual retinoides puede reducir la melanina que se retiene en el epidermis.
- Los tratamientos sugeridos para el eritema dyschromicum perstans han incluido dapsona, clofazimina, corticosteroides e inmunosupresores sin mucha evidencia de eficacia [3,10,11].
- La hiperpigmentación macular eruptiva idiopática se resuelve espontáneamente, por lo que no suele requerir tratamiento.
¿Cuál es el resultado de la hiperpigmentación macular dérmica adquirida?
La hiperpigmentación macular eruptiva idiopática tiende a resolverse espontáneamente en meses o años [3]. En contraste, la pigmentación del liquen plano pigmentoso puede persistir durante décadas y el eritema discrómico perstans tiende a ser crónico y progresivo [3].