Que es un control inhibidor?
Un inhibidor de puntos de control es una forma de inmunoterapia que se usa para tratar cáncer que se dirige a la respuesta inmune. Mejora el sistema inmunológico inhibiendo el ‘freno’ en un sistema inmunológico activado (citotóxico T-linfocito-asociado antígeno 4 [CTLA-4] inhibidores como ipilimumab), o bloqueando la expresión inmunitaria inhibidora de las células cancerosas (muerte celular programada proteína 1 [PD1] como pembrolizumab y nivolumab, o inhibidores de PD-L1 como avelumab). Los puntos de control inmunológicos son esenciales para mantener la inmunidad homeostasis aumentando o inhibiendo las respuestas inmunitarias y permitiendo la tolerancia a laantígenos [1–4].
Inhibidores de puntos de control puede causar un amplio espectro de efectos secundarios debido a que desencadenan CD4 + / CD8 + citotóxicos Célula T activación. Más del 60% de los pacientes desarrollar relacionado con el sistema inmunológico eventos adversos, que teóricamente puede afectar a cualquier órgano [1–4].
¿Cuáles son los eventos adversos relacionados con el sistema inmunológico?
Los eventos adversos relacionados con el sistema inmunológico asociados con los inhibidores de puntos de control incluyen:
- Autoinmune enfermedades de la piel y mucosa toxicidad (p.ej, estomatitis)
- Fatiga
- Reacciones relacionadas con la infusión
- Diarrea y colitis
- Hepatitis
- Neumonitis
- Endocrinopatías
- Tiroiditis
- Hipofisitis
- Insuficiencia suprarrenal
- Diabetes tipo 1.
Otras reacciones incluyen:
- Efectos sobre el riñón
- Agudo lesión renal
- Nefritis
- Efectos sobre el páncreas exocrino
- Pancreatitis
- Neurológico síntomas
- Polineuritis
- Aséptico meningitis
- Miastenia gravis
- Posterior reversible encefalopatía síndrome
- Enfermedad cardiovascular
- Cardiotoxicidad
- Tromboembolismo
- Hematológico anormalidades
- glóbulos rojos aplasia
- Neutropenia
- Trombocitopenia
- Adquirido hemofilia
- Crioglobulinemia
- Ocular síntomas
- Uveítis
- Epiescleritis
- Conjuntivitis
- Reumatológico enfermedad
- Artritis
- Síndrome de Sicca
- Vasculitis
- Musculoesquelético enfermedad
- Miositis [1,4].
Cuales son los cutáneo efectos adversos de los inhibidores de los puntos de control?
Los efectos adversos que afectan a la piel se encuentran entre los eventos adversos relacionados con el sistema inmunitario más comunes debido a los inhibidores de los puntos de control, y ocurren en 30 a 60% de los pacientes. A continuación se describen varias presentaciones [5–8].
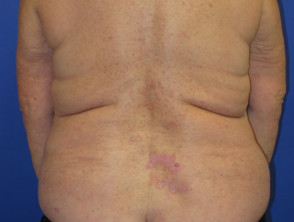
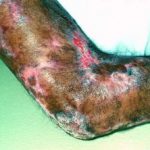
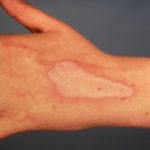
Efectos cutáneos adversos de los inhibidores de puntos de control
Dermatitis inducida por pembrolizumab
Dermatitis liquenoide inducida por nivolumab
Psoriasis inducida por pembrolizumab
Dermatitis
La dermatitis a menudo comienza después de los primeros ciclos de tratamiento y empeora después de cada ciclo de tratamiento posterior. Retrasado erupciones también puede ocurrir.
- los incidencia es 14-24%.
- Que produce picor erupción ocurre en tronco y extremidades con preservación de la cara.
Liquenoide reacción a la droga
Las reacciones a los fármacos liquenoides comienzan después de varias semanas o meses de tratamiento.
- Que produce picor placas ocurren principalmente en tronco y extremidades.
Soriasis
La psoriasis se desarrolla varios meses después del tratamiento.
- Afecta principalmente a pacientes que han sido diagnosticados previamente con psoriasis pero de novo también se produce psoriasis.
- Puede presentarse como:
- Placa soriasis
- Psoriasis guttata
- Generalizado pustuloso soriasis
- Palmoplantar pustulosis
- Flexión soriasis
- Psoriasis palmoplantar
- Sebopsoriasis.
Cicatrices
Las reacciones cutáneas graves y potencialmente mortales (SCAR) incluyen:
- Extenso exfoliativo dermatitis
- Síndrome de Stevens-Johnson /tóxico epidérmico necrólisis (SJS / TEN)
- Agudo generalizado exantematoso pustulosis (AGEP)
- Droga hipersensibilidad síndrome
- Bulloso penfigoide y otras enfermedades cutáneas con ampollas autoinmunes.
Vitiligo
El vitiligo puede presentarse como localizado o extendido Areas de despigmentación.
- El vitiligo tiende a presentarse como simétrico y bilateral manchas blancas.
- Los parches de vitiligo pueden rodear cicatrices o piel metástasis.
- Puede persistir después de la interrupción del tratamiento.
Otras enfermedades de la piel asociadas con los inhibidores de los puntos de control incluyen:
- Acneiforme erupciones
- Acantolítico dermatosis
- Urticaria
- Xerosis
- Fotosensibilidad
- Dermatomiositis
- Alopecia areata
- Sarcoidosis
- Uña distrofia
- Estomatitis
- Dermatitis herpetiforme
- Vasculitis cutánea
- Agudo neutrofílico dermatosis.
Cuál es el diagnóstico diferencial para los efectos adversos cutáneos de los inhibidores de puntos de control?
Puede ser difícil distinguir entre los efectos adversos de la inmunoterapia y primario enfermedad de la piel. Es importante descartar infección y los efectos cutáneos adversos de otras drogas [3].
¿Cómo se diagnostican los efectos adversos cutáneos de los inhibidores de los puntos de control?
El diagnóstico específico puede quedar claro tomando una historia y realizando un examen cuidadoso.
Las posibles investigaciones para pacientes con problemas cutáneos con inhibidores de puntos de control incluyen:
- Cuenta llena de sangre
- La función hepática
- Función del riñón
- Triptasa
- Inmunoglobulina Niveles de (Ig) E
- Proteína C-reactiva (CRP) si sospecha de infección
- Antinuclear anticuerpo de prueba, anti-Ro, anti-La, bicatenario ADNy antihistona, si sospecha de lupus eritematoso cutáneo o dermatomiositis.
Una piel biopsia puede ser útil para diferenciar varios inflamatorio erupciones.
¿Cuál es el tratamiento de la dermatitis secundaria a inhibidores de puntos de control?
Para decidir el tratamiento, la gravedad clínica de un problema de la piel debe evaluarse cuidadosamente junto con el impacto en las actividades de la vida diaria. Dermatólogo Se debe obtener información y biopsia de piel antes de comenzar sistémico corticosteroides (que son contraindicado para la psoriasis e ineficaz para el vitiligo).
Hay cuatro grados de gravedad.
Grado 1
Los síntomas en el grado 1 incluyen:
- Una erupción inflamatoria que no afecta la calidad de vida.
- Un asintomático Dermatosis ampollosa que afecta <10% de la superficie corporal (ASC).
Para aliviar estos síntomas, continúe la inmunoterapia, trate la erupción con humectantes y protección solar, y evite la piel. irritantes como jabón. Considere el uso de potencia leve a moderada actual esteroides.
Grado 2
Los síntomas en el grado 2 incluyen:
- Una erupción inflamatoria que afecta la calidad de vida.
- Dermatosis ampollosa que afecta al 10-30% de BSA y afecta la calidad de vida
- Una CICATRIZ que afecta al 10-30% de BSA sin afectación de las mucosas.
Para aliviar estos síntomas, considere interrumpir la inmunoterapia hasta que la erupción haya vuelto al grado 1. Trate la erupción con humectantes y protección solar, y evite los irritantes de la piel como el jabón. Considere la posibilidad de esteroides tópicos de alta a muy alta potencia o corticosteroides sistémicos (p. Ej., Prednisona 0,5 a 1 mg / kg / día).
Grado 3
Los síntomas en el grado 3 incluyen:
- Una erupción inflamatoria que no ha respondido a intervenciones anteriores.
- Dermatosis ampollosa que afecta> 30% BSA, lo que limita las actividades de autocuidado de la vida diaria.
- CICATRIZ que afecta <10% BSA con afectación de las mucosas.
Considere suspender la inmunoterapia y consulte con un dermatólogo. Trate el sarpullido con humectantes y protección solar, y evite irritantes de la piel como el jabón. Considere la posibilidad de esteroides tópicos de potencia alta a muy alta y corticosteroides sistémicos (p. Ej., Prednisona 0,5 a 1 mg / kg / día o metilprednisolona IV 1 a 2 mg / kg / día con disminución gradual).
Grado 4
Los síntomas en el grado 4 incluyen:
- Un sarpullido intolerable o potencialmente mortal que no se puede controlar con intervenciones anteriores.
- Dermatosis ampollosa que afecta a> 30% de BSA con anomalías de líquidos o electrolitos
- Una CICATRIZ que afecta a> 10-30% BSA con mucoso afectación de la membrana o asociado con síntomas sistémicos o anomalías en los análisis de sangre.
Se recomienda detener inmediatamente y suspender permanentemente la inmunoterapia si se presentan síntomas de Grado 4, y se debe consultar a un dermatólogo. Trate el sarpullido con humectantes y protección solar, y evite irritantes de la piel como el jabón. Considere los esteroides tópicos de alta a muy alta potencia. Considere 1 a 2 mg / kg / día de metilprednisolona intravenosa con disminución gradual.
Si se debe suspender la inmunoterapia, reanudarla únicamente cuando la dosis de esteroides sea <10 mg / día de equivalente de prednisona. [1–8].
Otros posibles tratamientos
Otros posibles tratamientos para cualquier dermatosis secundaria a inhibidores de puntos de control pueden incluir:
- Antihistamínicos orales para prurito (estos son más efectivos para la urticaria)
- Fototerapia para reacciones liquenoides y psoriasis
- Vitamina D tópica análogos (calcipotriol) para la psoriasis
- Metotrexato para dermatitis, reacciones liquenoides y psoriasis
- Hidroxicloroquina para sarcoidosis o reacciones liquenoides
- Antibióticos para sospecha secundaria bacteriano infección
- Inmunoglobulina o ciclosporina intravenosa para SJS / TEN
- Rituximab y omalizumab para el penfigoide bulloso u otras enfermedades ampollosas.
UNA multidisciplinario Es necesario un enfoque, con una estrecha comunicación entre los oncólogos, dermatologosy el paciente. El tratamiento de las reacciones inmunitarias relacionadas con el sistema inmunitario no parece afectar la respuesta del cáncer a los inhibidores de los puntos de control. Tenga en cuenta que prolongado inmunosupresor el tratamiento aumenta el riesgo de enfermedades oportunistas infecciones.
¿Cuál es el resultado de una enfermedad de la piel causada por un inhibidor de punto de control?
Más cutáneo Reacciones adversas Los inhibidores de los puntos de control son leves (grado 1) y se resuelven con tratamiento tópico. Los SCAR son raros pero pueden poner en peligro la vida y pueden requerir ingreso en una unidad de cuidados intensivos.
Las erupciones debidas a la inmunoterapia a menudo pueden tardar mucho en resolverse y pueden persistir durante meses después de suspender la inmunoterapia.