Envíe su foto de Cockayne síndrome
¿Qué es el síndrome de Cockayne?
El síndrome de Cockayne es un genético degenerativo trastorno descrito por primera vez por E. Cockayne en 1936 [1,2]. Se clasifica en tres subtipos clínicos según la gravedad de la enfermedad y la edad de presentación:
- Síndrome de Cockayne tipo 1 (CS-1): la forma clásica que se presenta en los primeros dos años de vida.
- Síndrome de Cockayne tipo 2 (CS-2) – a congénito forma que es más grave que CS-1. Los síntomas están presentes desde el nacimiento.
- Síndrome de Cockayne tipo 3 (CS-3): se presenta más adelante en la vida y tiene un curso más leve. El crecimiento y / o la función cognitiva están menos deteriorados que en CS-1.
¿Quién contrae el síndrome de Cockayne?
El síndrome de Cockayne es raro, con un predominio de 2,5 por millón con sólo alrededor de 180 casos reportados en la literatura mundial. Se ha descrito en ambos sexos y en personas de diversos orígenes raciales. [3].
Un hermano de un niño con síndrome de Cockayne tiene un 25% de probabilidad de tener la enfermedad [4].
¿Qué causa el síndrome de Cockayne?
El síndrome de Cockayne es hereditario autosómico trastorno recesivo. Para que un individuo exprese fenotipo, su genotipo debe formar parte de dos recesivos alelos, uno de cada padre [1].
Mutaciones ocurre en excisión reparación de complementación cruzada genes (ERCC) y puede surgir en el ERCC6 o ERCC8 genes, que codifican para proteinas envuelto en ADN reparar. Las mutaciones en estos genes dan como resultado una reparación defectuosa del ADN, como transcripción-acoplado nucleótido reparación de escisión que afecta ácido ribonucleico (ARN) síntesis que repara los daños resultantes de UV radiación. El resultado es un mal funcionamiento de la celda y apoptosis (muerte celular dirigida al cuerpo).
¿Cuáles son las características clínicas del síndrome de Cockayne?
El síndrome de Cockayne es un multisistema trastorno con gravedad variable.
los cutáneo Las características del síndrome de Cockayne son:
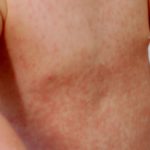
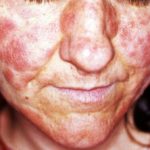
- Fotosensibilidad con telangiectásico eritema en sitios expuestos al sol [4]
- Envejecimiento prematuro de la piel y encanecimiento del cabello [4].
Otras características del síndrome de Cockayne incluyen:
- Retraso del crecimiento, enanismo y caquexia (la altura y el peso son
- Microcefalia y neurológico disfunción resultando en temprano de desarrollo retraso seguido de un progresivo deterioro en el comportamiento y el intelecto [3]
- Deficits cognitivos [1]
- Aspecto facial típico pellizcado 'parecido a un pájaro' con una nariz picuda, ojos profundamente hundidos y rasgos parecidos a la progeria [5]
- Extremidades desproporcionadamente grandes
- Prognatismo [7]
- Pigmentario retinopatía [1]
- Cataratas [1]
- Caries dental [5]
- Neurosensorial sordera [1]
- Hipertensión
- Reflujo gastroesofágico que provoca dificultades en la alimentación. [1]
- Dificultades para caminar y otros movimientos.
¿Cuáles son las complicaciones del síndrome de Cockayne?
los ERCC6 y ERCC8 gene mutaciones del síndrome de Cockayne causan celular disfunción y apoptosis en múltiples sistemas de órganos.
Las personas con síndrome de Cockayne experimentan insuficiencia hepática grave y pueden morir si se exponen al fármaco metronidazol [7].
El síndrome de Cockayne no se asocia con un mayor riesgo de cáncer [8].
¿Cómo se diagnostica el síndrome de Cockayne?
El síndrome de Cockayne se diagnostica con la presencia de características clínicas, que se vuelven más evidentes con el tiempo debido a la naturaleza progresiva de la enfermedad.
El diagnóstico se confirma mediante pruebas genéticas. Se dispone de secuenciación de un solo gen dirigida y paneles genéticos extendidos para identificar si el paciente tiene ambos patógeno alelo variantes en ERCC6 o ERCC8.
Prenatal El diagnóstico del síndrome de Cockayne implica la secuenciación de genes a partir del muestreo de vellosidades coriónicas (muestreo del tejido placentario) y amniótico cultivos fluidos [4].
Los futuros padres también pueden someterse a molecular pruebas genéticas para portador estado antes de la concepción [3].
Cuál es el diagnóstico diferencial para el síndrome de Cockayne?
Los diagnósticos diferenciales del síndrome de Cockayne variarán según las características de presentación del paciente individual [4].
Xeroderma pigmentoso
Xeroderma pigmentosum se debe a una reparación defectuosa por escisión de nucleótidos genómicos globales. Se presenta con sensibilidad al sol, inducida por la luz solar. ocular complicaciones y un mayor riesgo de neoplasias. No provoca retraso en el crecimiento. Los cambios pigmentarios son más prominentes en el xeroderma pigmentoso que en el síndrome de Cockayne. Una de cada cuatro personas con xeroderma pigmentoso tiene síntomas neurológicos [6].
Progeria
La progeria se caracteriza por enanismo y una apariencia de envejecimiento prematuro sin fotosensibilidad, síntomas oculares o extremidades desproporcionadamente grandes.
Síndrome de Rothmund-Thomson
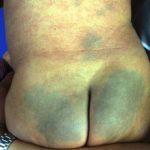
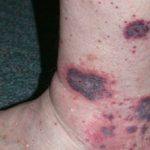
El síndrome de Rothmund-Thomson se caracteriza por poiquilodermia en la cara, extremidades y glúteos. También provoca fotosensibilidad.
Síndrome de Bloom
El síndrome de Bloom provoca retraso en el crecimiento y eritema de manos y pies. Neurológico y cognitivo desarrollo es normal.
Tricotiodistrofia
los fotosensible La forma de tricotiodistrofia también se debe a mutaciones en los genes de reparación por escisión. En resultado de ictiosis y pelos de cola de tigre, a diferencia del síndrome de Cockayne [8].
¿Cuál es el tratamiento para el síndrome de Cockayne?
No existe cura para el síndrome de Cockayne. El tratamiento incluye medidas de apoyo, que incluyen fotoproteccion, optimización de la nutrición, fisioterapia y terapia ocupacional.
Los niños con síndrome de Cockayne deben someterse al menos a una vigilancia anual con las siguientes consideraciones.
- Evaluación oral motora y dietética, ya que los niños corren el riesgo de un consumo inadecuado de calorías por debilidad muscular y déficit neurológico. Algunos niños se alimentan a través de una sonda nasogástrica.
- Evaluación neurológica del cráneo nerviosy miembros superiores e inferiores.
- Evaluación auditiva; algunos niños necesitan audífonos.
- Sangre glucosa
- Hígado enzimas
- Función del riñón.
- Presión arterial.
- Evaluación y atención odontológica.
Los padres de un niño con síndrome de Cockayne deben considerar el asesoramiento genético debido al riesgo de futuros embarazos. [4].
¿Cuál es el resultado del síndrome de Cockayne?
Las personas con síndrome de Cockayne rara vez pasan de la segunda a la tercera década de la vida debido a las dificultades para caminar y alimentarse asociadas con la degeneración neurológica [1].