Que es queratosis lichenoides chronica?
La queratosis liquenoide crónica se presenta con violaceoso queratósico pápulas y nódulos arreglado en un lineal o reticular patrón en el tronco y las extremidades, en asociación con una seborreico dermatitis-me gusta erupción en la cara [1,2].
La queratosis liquenoide crónica también se llama enfermedad de Nekam, liquen verrucoso et reticularis, liquenoide trikeratosis, estrías queratosa liquenoide, poroqueratosis estriada liquenoide y liquen ruber moniliforme.
¿Quién contrae queratosis liquenoide crónica?
La queratosis liquenoide crónica es rara, con solo alrededor de 70 casos reportados en la literatura médica hasta 2019 [1]. Puede ocurrir en personas de cualquier raza, edad o sexo. La mayoría de los casos se han descrito en adultos de 20 a 40 años; 24% de los casos fueron niños [2]. La relación hombre / mujer es 1,73 [2]. La mayoría de los casos notificados han sido caucásicos.
¿Qué causa la queratosis liquenoide crónica?
La causa de la queratosis liquenoide crónica no se conoce bien. Inicialmente se pensó que era una variante rara del liquen plano, pero muchos ahora lo consideran una afección distinta. [1].
Algunos familiar Los casos de queratosis liquenoide crónica se deben a una línea germinal mutación en NLRP1, un inflamasoma sensor gene que activa inflamatorio citocinas. los aberrante activación de NLRP1 conduce a la localizado liberarse de interleucina-1, secreción secundaria de tumor necrosis factor-alfa y queratinocito factor de crecimiento, Resultando en epidérmico hiperplasia y queratosis [3,4].
¿Cuáles son las características clínicas de la queratosis liquenoide crónica?
La queratosis liquenoide crónica se caracteriza por una espesa escamoso pápulas o pequeños nódulos en el tronco y extremidades. Las pápulas generalmente están dispuestas en forma lineal o reticular patrón y están distribuidos simétricamente. Usualmente están asintomático pero puede causar picazón en el 20% de los casos. La queratosis liquenoide crónica tiene crónico Y a menudo progresivo curso [1].
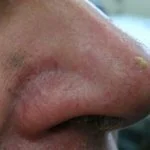
En el 70% de los casos, los pacientes también presentan lesiones parecido a la dermatitis seborreica o rosácea. Las lesiones son pápulas o placas con variable hiperqueratósico escalada que tienden a localizarse en las áreas convexas del rostro (p. ej., la frente, las mejillas, la nariz y alrededor de los ojos y la boca). Los pliegues nasolabiales (líneas de la sonrisa) casi siempre se conservan [2].
Otras características asociadas con la queratosis liquenoide crónica incluyen [2]:
- Palmoplantar queratodermia (visto en el 28% de los casos)
- Mucosa participación con orales y genitales ulceración, presentándose como recurrente aftoso úlceras (en el 28% de los casos): son más comunes en adultos que en niños
- Uña participación con distrofia, decoloración, longitudinal crestas hiperqueratosis del lecho ungueal, o paroniquia (27%)
- Ocular implicación con blefaritis, conjuntivitis, uveítiso iridociclitis (20%)
- No deja cicatrices alopecia de las cejas y el cuero cabelludo (7%); esto afecta con mayor frecuencia a los niños.
También se ha informado queratosis liquenoide crónica junto con renal enfermedad, diabetes, hipotiroidismo, linfoma, hepatitisy tuberculosis [5].
¿Cuáles son las complicaciones de la queratosis liquenoide crónica?
Las complicaciones de la queratosis liquenoide crónica incluyen discapacidad visual ocular manifestaciones y secundaria bacteriano infección [2].
¿Cómo se diagnostica la queratosis liquenoide crónica?
Los criterios para el diagnóstico de queratosis liquenoide crónica no están bien establecidos. [1].
El principal diagnóstico diferencial es liquen plano; Las características que distinguen la queratosis liquenoide crónica del liquen plano son la ausencia de prurito, una falta de respuesta a un actual o sistémico corticosteroide, y la presencia de focal paraqueratosis en histológico muestras.
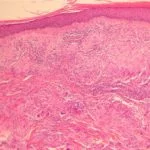
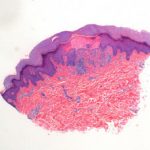
Una piel biopsia se recomienda para el diagnóstico histológico de la queratosis liquenoide crónica. Histología normalmente muestra:
- Cambios epidérmicos variables, que pueden incluir hiperqueratosis, folicular paraqueratosis y áreas alternas de acantosis y atrofia
- Un patrón de reacción liquenoide con necrosis de queratinocitos y vacuolar degeneración en el basal capa
- Un inflamatorio mixto infiltrado de linfocitos, plasma células, histiocitos, y ocasionalmente eosinófilos.
Directo inmunofluorescencia es típicamente negativo [6].
¿Cuál es el diagnóstico diferencial de la queratosis liquenoide crónica?
Varias otras condiciones pueden presentarse con pigmentado pápulas e histología liquenoide. Éstas incluyen:
- Hipertrófico liquen plano - caracterizado por prurito y folicular acentuación de hiperqueratosis, que no ocurre en la queratosis liquenoide crónica [2]
- Liquen planopilaris: asociado con alopecia cicatricial, una característica nunca reportada en la queratosis liquenoide crónica [1]
- Discoido lupus eritematoso, también asociado con alopecia cicatricial
- Cutáneo lupus eritematoso, que suele ser fotosensible, mientras que la queratosis liquenoide crónica generalmente mejora con la exposición al sol. [1].
¿Cuál es el tratamiento de la queratosis liquenoide crónica?
La queratosis liquenoide crónica es muy resistente a las terapias disponibles. Una revisión reciente encontró que la mayoría de los pacientes experimentan una mejoría con la exposición al sol y que retinoides (p. ej., acitretina) y la fototerapia, específicamente la fotoquimioterapia (PUVA), ya sea sola o en combinación, son los tratamientos más efectivos. [2].
Agentes tópicos como esteroides cremas suelen ser ineficaces. Los agentes sistémicos que se ha informado que son útiles en algunos pacientes incluyen:
- Sistémico corticosteroides
- Sulfonas (p. Ej., Dapsona)
- Metotrexato
- Agentes antimaláricos
- Ciclosporina.
¿Cuál es el resultado de la queratosis liquenoide crónica?
La queratosis liquenoide crónica es muy difícil de tratar y, en la mayoría de los casos, remisión nunca se logra. Nunca se ha informado de una resolución completa [2].