Wat zijn ze plasma cellen?
plasma cellen Het zijn witte bloedcellen die in het beenmerg worden geproduceerd en die in het bloed, de huid en door het hele lichaam worden aangetroffen. Zijn functie is om te maken immunoglobulinen (antistoffen) om ziekten te bestrijden. Ze vormen een belangrijk onderdeel van het immuunsysteem.
Wat is een plasmacytoom?
Een plasmacytoom is een tumor samengesteld uit abnormale plasmacellen. Het groeit meestal in het bot. Wanneer het op een andere plaats dan het bot groeit, wordt het extramedullair plasmacytoom genoemd.
Er kan sprake zijn van een enkele tumor (solitair plasmacytoom) of meerdere tumoren (multipel myeloom)
Wie krijgt plasmacytoom?
Plasmacytoom is zeldzaam. Het treft mensen van middelbare leeftijd en ouderen en komt zeer zelden voor bij mensen jonger dan 30 jaar. huid Plasmacytoom is zeer zeldzaam.
Wat is de oorzaak van plasmacytoom?
Het is niet bekend waardoor plasmacytoom wordt veroorzaakt. Straling, industriële en luchtgedragen oplosmiddelen gifstoffen zijn geïdentificeerd als mogelijke risicofactoren.
Hoe presenteert plasmacytoom zich?
Solitair plasmacytoom van bot
Plasmasctoom kan veroorzaken:
- Pijn
- Pathologisch breuk
- ruggengraat kabel compressie
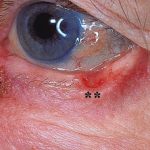
Extramedullair plasmacytoom
Extramedullair plasmacytoom kan op elke plaats voorkomen, maar 80 tot 90% extramedullaire plasmacytoom wordt aangetroffen in het hoofd- en nekgebied, vooral in de bovenste luchtwegen en de mondholte. Symptomen kunnen zijn:
- Zwelling of massa
- Hoofdpijn
- Neus downloaden, neusbloedingen, neusverstopping
- Keelpijn, heesheid, moeite met spreken (dysfonie)
- Moeilijkheden met slikken (dysfagie), buikpijn
- Kortademigheid (kortademigheid), bloed ophoesten (bloedspuwing)
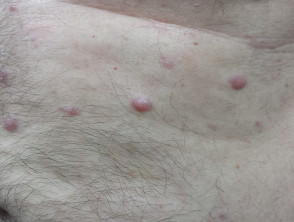
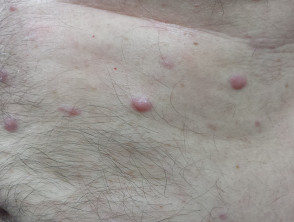
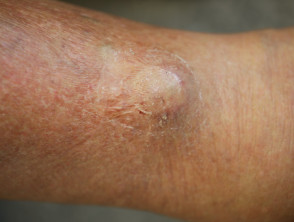
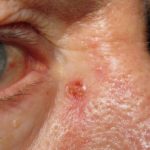
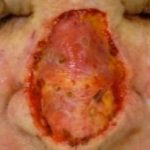
Cutane/cutane betrokkenheid is zeer zeldzaam en is verantwoordelijk voor 2 tot 4% van alle extramedullaire plasmacytomen. Ze verschijnen meestal als rood knobbeltjes of koepelvormig platenen kan zweren.
Cutaan plasmacytoom
Cutaan plasmacytoom
Hoe wordt plasmacytoom gediagnosticeerd?
Plasmacytoom wordt gediagnosticeerd door weefsel biopsie of beenmergbiopsie. Dit toont invasie van het bot of weefsel aan monoklonaal plasmacellen (identiek) (zie cutaan plasmacytoom pathologie). Om een diagnose te stellen van een solitair plasmacytoom (bot- of extramedullaire plaats), anders plasma cel Tumoren of multipel myeloom moeten worden uitgesloten.
Wat is de behandeling van plasmacytoom?
Solitair plasmacytoom wordt behandeld met radiotherapie of een operatie.
Welke is de voorspelling voor plasmacytoom?
De prognose van plasmacytoom hangt af van de vraag of de verwondingen zijn solitair of a teken van multipel myeloom.
Multipel myeloom kan later optreden ontwikkelen bij patiënten met solitair botplasmacytoom (65 tot 84% na 10 jaar) of extramedullaire plaatsen (11 tot 30% na 10 jaar).
Betrokkenheid van de huid bij patiënten met bekend multipel myeloom duidt doorgaans op een slechte prognose, ongeacht de behandeling.
Multipel myeloom
Normaal gesproken vertegenwoordigen plasmacellen <5% de la médula ósea. Los cánceres de células plasmáticas ocurren cuando no hay control proliferatie van deze cellen. Er zijn twee manieren:
- Multipel myeloom (>10% beenmerg)
- plasma cel leukemie (> 20% gekiemd perifere bloedcellen)
Plasmacelleukemie is zeldzaam en agressief. Zou kunnen primair (het eerste teken van ziekte) of secundair aan gevorderd multipel myeloom.
Ongeveer 10 tot 15% van de patiënten met een solitair extramedullair plasmacytoom en 50 tot 60% van de patiënten met een solitair plasmacytoom van het bot zullen uiteindelijk multipel myeloom ontwikkelen.
Extramedullaire plasmacytomen worden gezien bij ongeveer 7% van de patiënten die multipel myeloom hebben op het moment van de diagnose, en nog eens 6% van de patiënten zullen extramedullaire plasmacytomen ontwikkelen nadat de diagnose multipel myeloom is gesteld.
Multipel myeloom presenteert zich met de volgende tekenen en symptomen.
- Botpijn of fracturen
- Bloedarmoede: zwakte, vermoeidheid, moeite met ademhalen
- Lage leukocyten (leukopenie) kan leiden tot terugkerend infectiesbijvoorbeeld longontsteking
- Dik bloed: verwarring, duizeligheid, beroerte
- hypercalciëmie: dorst, uitdroging, zwakte, darm- en nierproblemen
- Neurologisch symptomen: rugpijn, gevoelloosheid of zwakte
- Niersymptomen: zwakte, kortademigheid, jeuk, zwelling.
Diagnose
De volgende tests worden gebruikt om multipel myeloom te detecteren en te monitoren.
- Volledig bloedbeeld om bloedarmoede, lage witte bloedcellen en laag te evalueren bloedplaatjes
- melkzuurdehydrogenase (LDH), calcium, fosfor, erytrocyt sedimentatiesnelheid (ESR) Ja C-reactief eiwit (CRP) -Verhoogd naar binnen verspreid kanker
- Creatinine en ureum om de nierfunctie te evalueren.
- Bèta-2-microglobuline, dat tot expressie komt op het oppervlak van myeloomcellen
- Serum eiwit elektroforese met immunofixatie, om abnormale/monoklonale eiwitten in serum te detecteren en classificeren
- Serumimmunoglobulinen, verhoogd bij myeloom
- Urine-eiwitelektroforese met immunofixatie (24-uurs urinemonster), voor het detecteren en classificeren van monoklonale kappa- of lambda-lichte ketens in de urine
- Onderzoek naar het skelet van het bot om dunner wordend bot (osteoporose, osteopenie) of gaten (lytische laesies) veroorzaakt door myeloom op te sporen. Magnetische resonantie, Connecticut Y HUISDIER In sommige gevallen kunnen ook scans worden gebruikt.
Behandeling
Als multipel myeloom aanwezig is, kan dit worden behandeld door:
- Chemotherapie—Mephalan, cyclofosfamide, doxorubicine, liposomale doxorubicine
- Corticosteroïden—Dexamethason, prednison
- Recent toegevoegde medicijnen: thalidomide, lenalidomide, bortezomib, carfilzomib, pomalidomide
- Stamcel transplantatie
Behandelingen kunnen afzonderlijk of in combinatie worden gebruikt, afhankelijk van de details van het geval en het risicoprofiel.
Voorspelling
Het voorspellen van de prognose bij multipel myeloom is niet eenvoudig, aangezien sommige patiënten blijven bestaan asymptomatisch voor meerdere jaren, terwijl voor anderen de ziekte progressief.
- Stadiëring (tumorlast)
- Karakteristieken van de patiënt
- Kenmerken van de ziekte
- Beschikbaarheid en respons op therapie
Deze prognostische schattingen kunnen worden aangepast op basis van beschikbaarheid en respons op de behandeling, patiëntkenmerken en tumorgenetica. welke tumor dan ook mutaties Ze worden in verband gebracht met agressievere vormen van de ziekte die de overlevingstijd kunnen verkorten.
Patiënten worden geclassificeerd als hoog, gemiddeld of standaardrisico cytogenetisch test, die wordt uitgevoerd op tumorcellen om te identificeren genetisch afwijkingen wat kan bijdragen aan een agressiever ziektepad.
De standaard- en middenrisicogroepen hebben een schatting mediaan- overleving van 8 tot 10 jaar. Patiënten bij wie bepaalde genetische afwijkingen worden ontdekt, hebben waarschijnlijk een kortere overlevingstijd, evenals patiënten bij wie de ziekte gevorderd is.