Wat zijn ze huid T-cel lymfomen?
Los linfomas son tumores del lymfe knooppunten Y lymfatisch systeem. extranodaal los linfomas son tumores que se presentan en órganos o tejidos fuera del sistema linfático. Cuando los linfomas se presentan en la piel sin evidencia de enfermedad en ningún otro lugar en el momento del diagnóstico, se denominan ‘primair‘linfomas cutáneos. Hay muchos tipos diferentes de linfomas cutáneos primarios, pero se pueden dividir en dos categorías, linfomas cutáneos de células T y linfomas cutáneos de células B. De todos los linfomas cutáneos primarios, el 65% son del tipo de células T.
Los linfomas cutáneos de células T (CTCL) se refieren a una afección cutánea grave pero poco común en la que hay una anomalía neoplastisch proliferatie van lymfocyten con un subtipo ´T´ (derivado del timo). El diagnóstico se realiza por piel. biopsie.
Clasificación de los linfomas cutáneos de células T
Recientemente, la Organización Mundial de la Salud (OMS) y la Organización Europea para la Investigación y el Tratamiento de Kanker Clasificación (EORTC) alcanzó una clasificación de consenso para linfomas cutáneos [1] y revisado por la OMS en 2008 [2]. Los linfomas cutáneos de células T se dividen en las siguientes clasificaciones.
| Indolente comportamiento clínico (de bajo grado / crecimiento lento) | Comportamiento clínico agresivo |
|---|---|
|
|
La micosis fungoide es el tipo más común de CTCL y representa casi el 50% de todos los linfomas cutáneos primarios. El segundo grupo más común de CTCL son los trastornos linfoproliferativos cutáneos primarios CD30 +.
mycose fungoides
La micosis fungoide es una afección en la que la piel está infiltrada por parches o bultos compuestos por glóbulos blancos llamados linfocitos. Es más común en hombres que en mujeres y es muy poco común en niños. Se desconoce su causa, pero en algunos pacientes se asocia con una alergia de contacto preexistente. dermatitis of infectie con un retrovirus.
La micosis fungoide tiene un curso clínico indolente (grado bajo), lo que significa que puede doorzetten en una etapa o durante años o, a veces, décadas, lentamente Voortgang a otra etapa (de parches a más gruesos platen y eventualmente a tumores).
El nombre micosis fungoide es histórico y confuso: el linfoma cutáneo de células T no tiene nada que ver con la infección por hongos.
Lapje fase
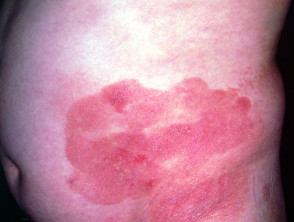
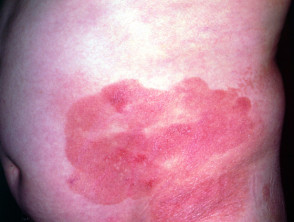
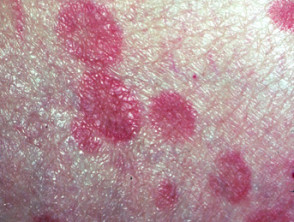
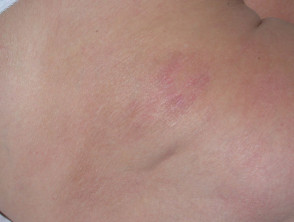
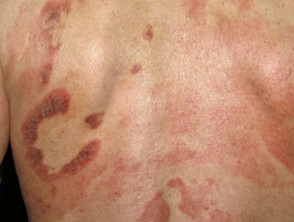
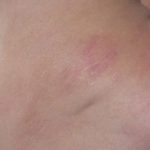
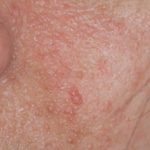
En la micosis fungoide en etapa de parche, la piel verwondingen son planas. La mayoría de las veces hay ovaladas o en forma de anillo (annuleren) manchas secas de color rosa en la piel cubierta. Pueden desaparecer espontáneamente, permanecer del mismo tamaño o agrandarse lentamente. La piel puede ser atrofisch (diluido), y puede o no picar. La etapa de parche de la micosis fungoide puede ser difícil de distinguir de la psoriasis, schijfvormig eczeem o parapsoriasis.
Patch-stadium mycosis fungoides
mycose fungoides
mycose fungoides
mycose fungoides
Vea más imágenes del linfoma cutáneo de células T.
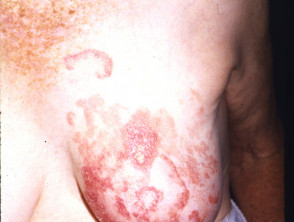
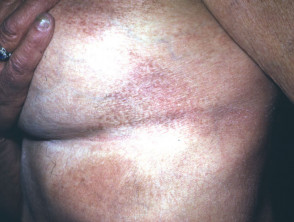
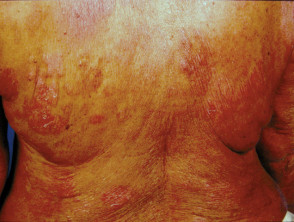
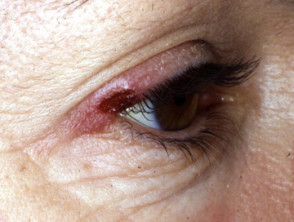
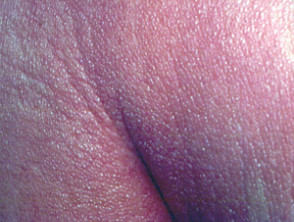
poikiloderma atrophicans vasculare
Poikiloderma atrophicans vasculare es una variante inusual en la que la piel muestra áreas de adelgazamiento, pigmentatie cambio y dilatación del haarvaten (teleangiëctasie).
Poikiloderma vasculare atrophicans
mycose fungoides
mycose fungoides
mycose fungoides
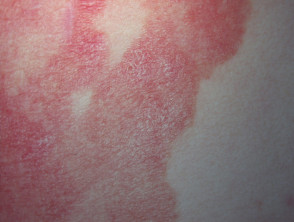
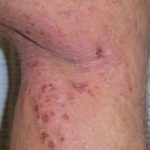
Nummerplaat fase
En la micosis fungoide en etapa de placa, los parches se vuelven más gruesos y pueden parecerse a la psoriasis. Por lo general, pican.
plaque stadium mycosis fungoides
mycose fungoides
mycose fungoides
mycose fungoides
Ver más imágenes de linfoma cutáneo de células T.
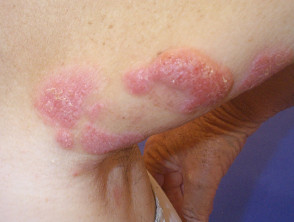
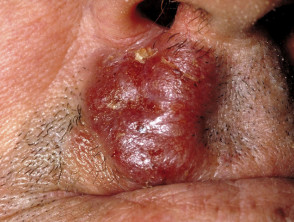
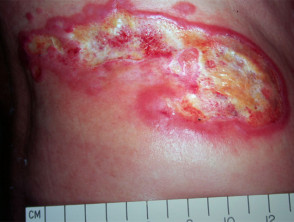
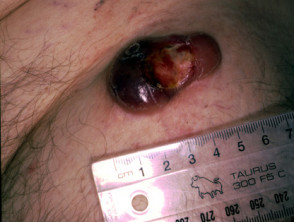
Tumor fase
En la micosis fungoide en estadio tumoral, grandes bultos irregulares ontwikkelen de placas, o de nieuwe. Pueden ulcerarse. En esta etapa, la diseminación a otros órganos es más probable que en etapas anteriores. El tipo de tumor puede transformarse en un linfoma de células grandes.
Mycosis fungoides in het tumorstadium
mycose fungoides
mycose fungoides
micosis fungoide 18
Ver más imágenes de linfoma cutáneo de células T.
Variantes y subtipos de MF
Hay una serie de variantes y subtipos de micosis fungoide. La mayoría sigue la misma clínica y pathologisch características como MF, pero algunas tienen características distintivas como se describe a continuación.
| Variante / subtipo | Características clínicas / patológicas |
|---|---|
| MF foliculotrópico (folliculair linfoma celular) |
|
| pagetoïde reticulosis |
|
| Piel flácida granulomatosa |
|
| Mycosis fungoides palmaris en plantaris |
|
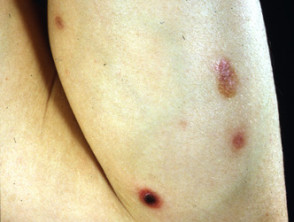
Trastornos linfoproliferativos cutáneos primarios CD30 +
Este es el segundo grupo más común de CTCL y representa aproximadamente el 30% de todos los casos de CTCL. Este grupo incluye el linfoma anaplásico cutáneo primario de células grandes y la papulosis linfomatoide.
| Linfoma anaplásico cutáneo primario de células grandes | lymfomatoïde papulose |
|---|---|
|
|
CD30+ lymfoproliferatieve aandoeningen
Anaplastisch grootcellig lymfoom
Linfoma CD30 +
Linfoma anaplásico cutáneo primario de células grandes
lymfomatoïde papulose
lymfomatoïde papulose
Papulosis linfomatoide tipo E
Sezary-syndroom
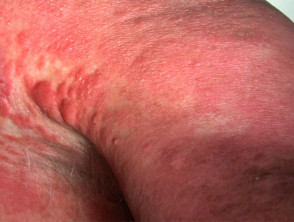
El síndrome de Sézary es el nombre que se le da cuando el linfoma de células T afecta la piel de todo el cuerpo. También se conoce como síndrome del hombre rojo porque la piel es de color rojo brillante. La piel también está engrosada, seca o geschubd y generalmente pica mucho. El examen generalmente revela la presencia de células T neoplásicas (células de Sézary) en la piel, en los ganglios linfáticos agrandados y en la sangre periférica. El pronóstico del síndrome de Sézary es generalmente malo con una mediaan- supervivencia entre 2 y 4 años. La mayoría de los pacientes mueren de oportunistas infecties que se deben a la inmunosupresión.
Sezary-syndroom
Sezary-syndroom
Sezary-syndroom
Sezary-syndroom
Leucemia / linfoma de células T adultas
La leucemia / linfoma de células T adultas (ATLL) es una enfermedad sanguínea grave en la que hay una gran cantidad de atypisch células. Es causada por una infección por retrovirus con el virus linfotrópico T humano (HTLV I). La condición se puede dividir en scherp y tipos crónicos. El ATLL agudo se caracteriza por lesiones cutáneas similares a las que se encuentran en la micosis fungoide o el síndrome de Sézary, agrandamiento de la linfa klieren, altos niveles de calcio en sangre y lesiones óseas. El pronóstico es malo para este tipo con una supervivencia que varía de 2 semanas a más de 1 año. Los ATLL crónicos se presentan únicamente con lesiones cutáneas y tienen un curso clínico y supervivencia más prolongados, sin embargo, esto puede transformarse en una fase aguda con un curso agresivo.
¿Qué investigaciones deben realizarse en el linfoma cutáneo de células T?
El diagnóstico de linfoma cutáneo de células T se realiza clínicamente y se confirma mediante un dermatopatholoog (ver micosis fungoide pathologie). Hay caracteristicas microscopisch cambios observados en la biopsia de piel. El diagnóstico suele demorarse meses o años y puede requerir varios biopsieën, ya que el linfoma cutáneo de células T temprano puede ser difícil de diferenciar de otras afecciones de la piel, en particular el eccema.
También se puede realizar una biopsia de los ganglios linfáticos agrandados. El linfoma cutáneo de células T puede causar una inflamación inofensiva, conocida como "reactiva" o "dermopática" lymfadenopathie, o resultar en kwaadaardige crecimiento en los ganglios linfáticos.
El hemograma es normal en la mayoría de los pacientes con linfoma cutáneo de células T, pero un recuento elevado de glóbulos blancos es característico del síndrome de Sézary. Algunos pacientes pueden someterse a médula ósea Streven o biopsia.
Los pacientes con linfoma cutáneo avanzado de células T pueden tener Connecticut of Magnetische resonantie exploraciones para determinar si la enfermedad afecta los órganos internos.
¿Cuál es el tratamiento del linfoma cutáneo de células T?
El tratamiento de pacientes individuales varía y depende del estadio, la experiencia local y los medicamentos y equipos disponibles. Lo siguiente puede resultar útil.
- Huidig steroïden
- UVB-fototherapie
- Fotoquimioterapia PUVA
- Topische stikstofmosterd
- Bexaroteen gel (een plaatselijke rexinoïde)
- Chemotherapie
- Gelegen radiotherapie
- Radioterapia con haz de electrones
- Interferones
- mondeling retinoïden
- Gemcitabina, una pirimidina analoge term, que puede combinarse con otros agentes de quimioterapia
- Fotoféresis extracorpórea.
- Célula madre alogénica transplantatie
¿Cuál es el pronóstico del linfoma de células T?
El linfoma cutáneo de células T puede permanecer confinado a la piel durante muchos años, pero las células anormales pueden eventualmente infiltrarse en otros tejidos, como sangre, ganglios linfáticos, pulmones, corazón, hígado y bazo.
A diferencia de otros linfomas, el pronóstico es generalmente bueno. Los síntomas generalmente se pueden controlar con tratamiento. Sin embargo, el tratamiento no es curativo.