Wat is meningokokkenziekte?
Meningokokkenziekte is een ziekte veroorzaakt door bacteriën Neisseria meningitidis. De twee veel voorkomende presentaties van meningokokken infectie zijn meningokokken meningitis (infectie van de vliezen die de hersenen en het ruggenmerg omringen kabel) en meningokokkemie (bloedbaaninfectie). Een geïnfecteerd persoon kan aan een of beide van deze ziekten lijden.
Meningokokkenziekte is een medisch noodgeval en patiënten die tekenen en symptomen vertonen die verdacht zijn voor een meningokokkeninfectie, moeten onmiddellijk medisch advies inwinnen bij hun arts of ziekenhuis. Een vertraging van even uren kan fataal zijn. Er zijn elk jaar verschillende sterfgevallen door meningokokkenziekte in Nieuw-Zeeland en zelfs meer tijdens epidemieën.
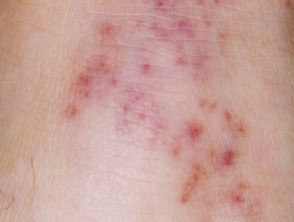
De meest voorkomende huid teken meningokokkenziekte is gelegen acraal Purper.
purpura door meningokokkenziekte
Petechiae door meningokokkenziekte
Petechiae door meningokokkenziekte
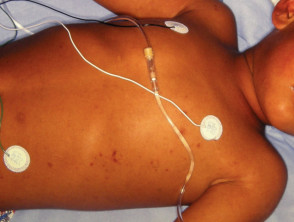
meningokokken ziekte
Hoe krijg je meningokokkenziekte?
Neisseria meningitidis De bacteriën worden van mens op mens overgedragen door druppeltjes in de lucht in te ademen wanneer een geïnfecteerde persoon hoest of niest, of gewoon door nauw contact.
In veel gevallen worden de bacteriën verspreid door geïnfecteerde mensen die dat wel zijn dragers van Neisseria meningitidis maar heb geen symptomen. Neisseria meningitidis is aanwezig in de neus en keel van deze personen, maar de natuurlijke afweermechanismen van het lichaam houden de infectie in bedwang door ze te produceren antistoffen tegen bacteriën om verspreiding naar andere delen van het lichaam te voorkomen. Vervoerder tarieven zijn leeftijdsafhankelijk met het hoogste percentage gevonden bij jonge volwassenen (15-24 jaar) bij 20-40%.
Zelden, blootstelling aan Neisseria meningitidis zal leiden tot meningokokkenziekte waarbij de bacteriën zich verspreiden naar het bloed en de hersenen en meningokokken en/of meningokokkenmeningitis veroorzaken. Dit kan gebeuren als het lichaam niet genoeg tijd heeft gehad om a antilichaam verdediging of bij mensen met een defect immuunsysteem.
Wie loopt risico op meningokokkenziekte?
De meeste patiënten met meningokokkenziekte zijn verder gezonde mensen. Er zijn echter enkele groepen patiënten die een verhoogd risico lopen op ontwikkelen een meningokokkeninfectie.
- Kinderen van 6 maanden tot 4 jaar: tot ongeveer 6 maanden is de immuniteit van de moeder aanwezig. Na de leeftijd van 4 jaar hebben veel kinderen immuniteit ontwikkeld voor vele stammen van Neisseria meningitidis.
- Personen met aanvulling tekortkomingen. Het complement is een onderdeel van het immuunsysteem dat nodig is voor de afbraak van meningokokkenbacteriën.
- Individuen zonder milt (asplenisch).
- individuen die nemen immunosuppressief medicijnen zoals prednison of ciclosporine.
- Personen met een huidige virale infectie.
Wat zijn de tekenen en symptomen van meningokokkenziekte?
De meest voorkomende tekenen en symptomen van meningokokkenziekte staan in de onderstaande tabel.
Als een persoon zowel meningokokkenmeningitis als meningokokken heeft, kunnen ze een combinatie van symptomen en tekenen hebben die kenmerkend zijn voor elke ziekte.
| Tekenen en symptomen van meningokokkenziekte | |
| meningokokken meningitis | meningokokkemie |
Kinderen > 1 jaar en volwassenen
zuigelingen
|
Tekenen op de huid
Andere tekenen en symptomen
|
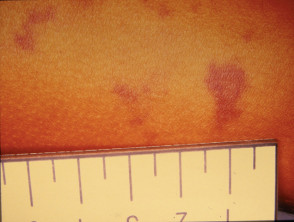
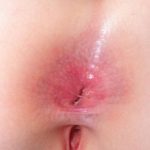
purpura door meningokokkenziekte
Meningokokken petechiae
Meningokokken petechiae
Hoe wordt meningokokkenziekte gediagnosticeerd?
Meningokokkenmeningitis en meningokokkemie worden vaak vermoed op basis van anamnese en lichamelijk onderzoek. Bloed cultuur en/of lumbaalpunctie worden gebruikt om de diagnose te bevestigen. Bij een lumbaalpunctie wordt een naald in de onderrug geplaatst om wat cerebrospinaal vocht (CSF) te verkrijgen. Een verhoogd aantal witte bloedcellen wordt gezien onder de microscoop, met bevestigde meningitis wanneer de witte bloedcel het aantal in het CSF is > 5 cellen/µL (bacterieel meningitis heeft vaak >1000 cellen/µL, met neutrofiel overwicht). Microscopie (een Gram-kleuring met Gram-negatieve diplokokken), kweek en Polymerasekettingreactie (PCR) van meningokokken zal de diagnose bevestigen.
Patiënten verdacht van tillen intracraniaal druk of met een brandpunt neurologisch het tekort kan lijden Connecticut verkenning.
Wat is de behandeling voor meningokokkenziekte?
Vroegtijdige herkenning van een meningokokkeninfectie is van cruciaal belang, aangezien meningokokkemie zich zo snel verspreidt dat de patiënt binnen enkele uren na het begin van de symptomen snel kan overlijden. In het begin kunnen patiënten alleen uitslag hebben en zich niet bijzonder slecht voelen. Meningokokkemie kan sneller doden dan welke andere besmettelijke ziekte dan ook. Patiënten met meningokokkemie of meningokokkenmeningitis moeten onmiddellijk in het ziekenhuis worden opgenomen en worden behandeld met antibiotica en ondersteunende zorg. Veel patiënten worden opgenomen op de intensive care.
Penicilline is het favoriete medicijn. Sommige stammen van Neisseria meningitidis zijn resistent tegen penicilline; in deze gevallen zijn cefalosporines van de derde generatie een geschikt alternatief. Zeer zieke patiënten worden vaak behandeld met penicilline en cefalosporines voordat laboratoriumresultaten worden verkregen.
Andere behandelingen kunnen zijn:
- intraveneuze vloeistoffen om shock te behandelen en orgaanschade te voorkomen
- geneesmiddelen zoals noradrenaline (noradrenaline) voor patiënten met een zeer lage bloeddruk
- bloedproducten zoals bloedplaatjes en vers ingevroren plasma
- zuurstof en ventilatie door een machine om te helpen bij het ademen
Patiënten die zeer ernstige gevallen van meningokokkemie overleven, hebben mogelijk ernstige necrose (celdood) van de huid en het onderliggende weefsel gehad. Huidtransplantaties en amputaties kunnen nodig zijn.
Wat zijn de complicaties van meningokokkenziekte?
Complicaties van meningokokkenziekte kunnen optreden op het moment van acute ziekte of tijdens de herstelperiode. Sommige complicaties zijn zo ernstig dat ze de overlevingskansen kunnen verkleinen.
- Enorm bloeding van de bijnieren klieren
- verspreid intravasculair coagulopathie (DIC), die bloedstolling voorkomt
- Artritis
- Hartproblemen, b.v. bijv pericarditis (ontsteking de zak rond het hart)
- Neurologische problemen, bijvoorbeeld doofheid of perifere neuropathie (schade aan zenuwen in voeten en handen)
- permanent bewegingsapparaat problemen
- Amputatie
Hoe meningokokkenziekte te voorkomen
Er zijn twee manieren om meningokokkenziekte te voorkomen. De ene is door immunisatie met vaccins (immunoprofylaxe) en de andere is het toedienen van antibiotische therapie aan nauwe contacten van patiënten met meningokokkenziekte (antimicrobieel chemoprofylaxe).
| Antimicrobiële chemoprofylaxe | Immunoprofylaxe |
|
|