Was wird durch Heparin induziert? Thrombozytopenie?
Es gibt zwei Formen der Heparin-induzierten Thrombozytopenie, Typ 1 und Typ II. Die Heparin-induzierte Thrombozytopenie Typ I ist harmlos und verursacht einen leichten und milden Verlauf vorübergehend Reduzierung in Plättchen sagen.
Die Heparin-induzierte Thrombozytopenie Typ II (HIT) ist eine schwerwiegendere Erkrankung Autoimmun Krankheit, die eine niedrige Thrombozytenzahl und eine paradoxe Blutgerinnung verursacht.
- Heparin-induzierte Thrombozytopenie Typ II tritt bei 1 bis 51 TP1T der Patienten auf, die mit Heparin beginnen.
- Dies geschieht normalerweise 5–10 Tage nach Beginn der Einnahme des Arzneimittels.
- Es ist durch eine Thrombozytenzahl gekennzeichnet <150 x 109/ l (oder eine Reduzierung ≥ 50% in Blutplättchen), die bei >90% von HIT-Patienten auftritt.
Heparin kann auch zu anderen führen Haut- Reaktionen, einschließlich:
- Geschwürbildung aufgrund anderer Ursachen von Heparin induziert Nekrose.
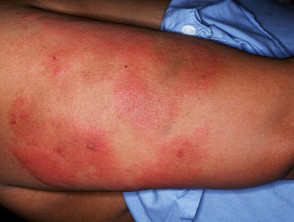
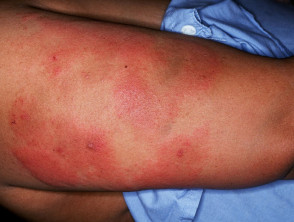
- Injektionsstelle Erythemund ekzematösschmerzhaft oder juckend Platten
- Verallgemeinert Überempfindlichkeit Reaktionen wie Anaphylaxie, akut Urtikariaund kutan Vaskulitis.
Was sind die klinischen Merkmale einer Heparin-induzierten Thrombozytopenie?
Zwei Drittel der Menschen mit Heparin-induzierte Thrombozytopenie entwickeln eine Verringerung der Thrombozytenzahl ohne Symptome.
Allerdings entwickeln etwa 30% der Patienten eine Heparin-induzierte Thrombozytopenie Thrombose (Heparin-induzierte Thrombozytopenie mit Thrombose oder HITT). Thrombosen können in Venen auftreten, Arterien oder in den kleinen Gefäßen in der Haut, im Gehirn (was einen Schlaganfall verursacht), in den Beinen (was eine tiefe Venenthrombose verursacht), in der Lunge (was zu einem Schlaganfall führt)Lungen Kolben), im Herzen (Myokard). Herzinfarkt) oder in Fingern und Zehen (digitale Nekrose). Blutgerinnsel verstopfen das betroffene Gefäß und verursachen eine Nekrose.
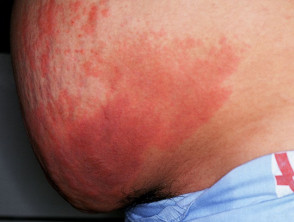
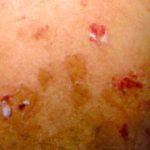
Hautnekrose manifestiert sich akut abgegrenzt zarte rote oder violette Flecken (lila), die schwarze Zentren entwickeln und zu Trockenheit führen können Gangrän. Es kann auch ein netzwerkartiges oder verzweigtes retiformes Purpura-Muster beobachtet werden. An der Stelle kann eine Nekrose auftreten subkutan Heparin-Injektion oder -Infusion oder an entfernten Stellen.
Heparin-induzierte Thrombozytopenie
Heparin-induzierte Thrombozytopenie purpura
Heparin-induzierte Thrombozytopenie purpura
Was verursacht eine Heparin-induzierte Thrombozytopenie?
Heparin ist ein weit verbreitetes natürliches Antikoagulans oder „Blutverdünner“. Es wirkt durch die Aktivierung von Antithrombin, das wiederum Thrombin inaktiviert und die Bildung von Blutgerinnseln verhindert.
Heparin-induzierte Thrombozytopenie Typ II ist auf a zurückzuführen Antikörper das an Komplexe aus Heparin und Plättchenfaktor 4 bindet. Die Bindung von Fc Protein im Antikörperkomplex trifft auf Fc-Rezeptoren auf Blutplättchen und aktiviert diese. Plättchen Anhäufung und den Verbrauch verfolgen. Die Thrombozytenwerte werden im Vergleich zu den Werten vor der Behandlung reduziert. Wenn die Blutplättchenaggregation stark genug ist, kommt es zur Bildung eines „weißen Blutgerinnsels“, was zu einer vollständigen Verstopfung des betroffenen Blutgerinnsels führt. Arterie oder Vene. Die spezifischen Symptome hängen von dem Organ ab, zu dem die Blutversorgung blockiert ist.
Antikörper Es kann einige Zeit dauern, bis sich Autoimmunerkrankungen entwickeln. HEparin-induzierte Thrombozytopenie es manifestiert sich normalerweise 5 bis 10 Tage nach Beginn der Behandlung. Patienten, die innerhalb weniger Stunden nach Beginn der Behandlung eine Heparin-induzierte Thrombozytopenie entwickeln, waren wahrscheinlich zuvor Heparin ausgesetzt und daher dafür sensibilisiert.
Unfraktioniertes Heparin verursacht mit größerer Wahrscheinlichkeit eine Heparin-induzierte Thrombozytopenie als fraktioniert Heparin (auch Low genannt). molekular Heparingewicht).
Untersuchungen bei Verdacht auf eine Heparin-induzierte Thrombozytopenie
Bei Patienten, die Heparin einnehmen, sollte das Blutbild regelmäßig gemessen werden, um die Thrombozytenzahl zu überwachen. Eine Heparin-induzierte Thrombozytopenie kann diagnostiziert werden, wenn eine Verringerung im Vergleich zu den Werten vor der Behandlung auftritt, selbst wenn der absolute Thrombozytenwert noch im normalen Bereich liegt.
Zu den Funktionstests zum Nachweis einer Heparin-induzierten Thrombozytopenie gehören:
- Heparin-induzierter Thrombozytenaggregationstest (HIPA).
- Serotonin-Freisetzungstest (SRA).
Immunoassays zum Nachweis von Antikörpern gegen Heparin-Plättchenfaktor 4 sind im Vergleich zu Funktionstests empfindlicher, aber weniger spezifisch.
Haut Biopsie einer Hautnekrose kann bei der Diagnose hilfreich sein. Bei der Heparin-induzierten Thrombozytopenie gibt es Arterien, Venen und kleine Blutgefäße ohne Entzündung. Histologie kann weiße Blutgerinnsel, die durch Blutplättchenpfropfen gebildet werden, nicht von roten unterscheiden Fibrin Blutgerinnsel.
Behandlung der Heparin-induzierten Thrombozytopenie
Heparin-Injektionen oder -Infusionen sollten abgesetzt werden.
Um eine lebensbedrohliche Thrombose zu verhindern, kann eine alternative Antikoagulation erforderlich sein. Dies geschieht in der Regel mit Faktor Xa Inhibitoren wie Danaparoid oder direkte Thrombininhibitoren wie Bivalirudin oder Dabigatran.
Es gab mehrere Fälle von Warfarin-induzierter Hautnekrose, wenn Warfarin allein bei Patienten mit Heparin-induzierter Thrombozytopenie angewendet wurde. Es wird angenommen, dass dies darauf zurückzuführen ist, dass Warfarin die Protein-C-Aktivität reduziert. Warfarin allein wird daher bei Patienten mit aktiver Heparin-induzierter Thrombozytopenie nicht empfohlen.
Eine erneute Belastung mit Heparin wird während der akuten Phase der Heparin-induzierten Thrombozytopenie und in der postakuten Phase, während noch Antikörper im Umlauf sind, nicht empfohlen. Wenn die Heparin-induzierte Thrombozytopenie viel früher aufgetreten ist, sind möglicherweise alle Antikörper beseitigt und es ist sicher, Heparin erneut zu verwenden. Jedoch wiederkehrend Bei einigen Patienten wurde über Heparin-induzierte Thrombozytopenie berichtet.
Es sollte Rat zur Behandlung und erneuten Exposition gegenüber a eingeholt werden Hämatologe.