Was ist der blaue Zeh? Syndrom?
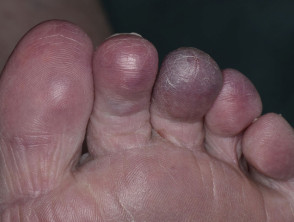
Blue-Toe-Syndrom, auch bekannt als okklusiv Vaskulopathie, Es ist eine Form von akut Digital Ischämie bei dem ein oder mehrere Finger blau oder lila werden. Es können auch verstreute Bereiche von Petechien oder Zyanose der Fußsohlen.
Das Blue-Toe-Syndrom ist mit kleinen Gefäßen verbunden Okklusion und es kann ohne offensichtlichen Präzedenzfall passieren Trauma oder Störungen, die weit verbreitet Zyanose, wie Hypoxämie oder Methämoglobinämie [1]. Es tritt am häufigsten bei einem älteren Mann auf, der an A gelitten hat vaskulär Prozess.
Blue Toe Syndrom
Blauzehensyndrom: Ischämie
Was verursacht das Blauzehensyndrom?
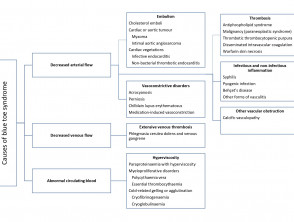
Die charakteristische blaue Verfärbung und Schmerzen beim Blauzehensyndrom werden durch eine gestörte Durchblutung des Gewebes verursacht, was zu einer Ischämie führt. Eine Beeinträchtigung des Blutflusses ist auf einen oder mehrere der folgenden Faktoren zurückzuführen:
- Vermindert arteriell zu fließen
- Beschädigt venös Ausfahrt
- Anomalien im zirkulierenden Blut.
Diese schließen sich nicht gegenseitig aus. Zum Beispiel kann abnormales zirkulierendes Blut induzieren Vaskulitis und anschließend Thrombose des Arteriolen und Kapillaren Durchblutung der Zehen, was zu einer verminderten arteriellen Durchblutung führt.
Ursachen des Blue-Toe-Syndroms
Adaptiert von Hirschmann JV, Raugi GJ. J Am Acad Dermatol 2009
Verringerter arterieller Fluss.
Blockierung oder Verengung von Arterien Verursacht durch die kleinen Blutgerinnsel, die zum Blaufingersyndrom führen, kann dies aus einer Reihe verschiedener Erkrankungen resultieren.
Embolisation
- Cholesterin Kolben sind Fragmente von Cholesterin oder Fibrin–Plättchen Material, das aus ulzerierten arteriosklerotischen Arterien in den Blutkreislauf freigesetzt wird Platten in den großen Arterien (z. B. der Aorta und den Darmbein- und Oberschenkelarterien) und sind die häufigste Ursache des Blaufingersyndroms. Risikofaktoren sind Rauchen, Hypertonie, erhöhte Cholesterinspiegel und ein neues Angiogramm oder Gefäßchirurgie.
- Embolisation (Bildung einer Kolben, eine schwimmende Masse im Blutkreislauf, die Arterien verstopfen kann) kann auch spontan auftreten [2].
- Emboli können aus einem Herzen stammen Tumor oder von Vegetationen (Klumpen oder Wucherungen aus Fibrin und Blut). Blutplättchen) eines Herzens Myxom oder Endokarditis (septisch Embolien). Es ist selten, dass ein Kolben entwickeln ohne offensichtlichen kardiovaskulären Risikofaktor oder a ausfällen Ereignis [3].
Thrombose
- In den kleinen Gefäßen der Füße können sich Thrombosen bilden.
- Kann aus Antiphospholipid-Syndrom, Thromboangiitis obliterans, Malignitätthrombozytopenisch, thrombotisch lila, verbreitet intravaskulär Koagulationund Warfarin-induzierte Haut Nekrose [1].
Vasokonstriktorische Störungen
- Verengung von Blutgefäße in den Füßen kann es das Ergebnis einer Kontraktion der Muskelwand sein.
- Im Raynaud-Krankheit, Vasokonstriktion neigt dazu, mehrere Finger stärker zu betreffen als Zehen.
- Zu den Ursachen gehören eine medikamenteninduzierte Vasokonstriktion (z. B. ein Betablocker oder eine illegale Droge wie Kokain) und/oder Akrozyanose [1].
Infektiös und nicht infektiös Entzündung
Der Verschluss kann auch auf Syphilis zurückzuführen sein, pyogen Infektion (Septikämie), Morbus Behçet und andere Formen der Vaskulitis [1,4].
Andere Ursachen für Gefäßverschluss
Verengte Blutgefäße können auf eine kalzifizierende Vaskulopathie (Kalziphylaxie) zurückzuführen sein [5].
Beeinträchtigter venöser Fluss
Abnormaler venöser Abfluss in Verbindung mit ausgedehnter Venenthrombose führt zu Phlegmasia cerulea dolens (eine schmerzhafte Form des Blaufingersyndroms in Verbindung mit Ödem). Viele Patienten haben prädisponierende Faktoren für eine Venenthrombose, darunter:
- Unbeweglichkeit
- Gerinnungsstörungen
- Die Schwangerschaft
- Vorheriges Trauma am Bein
- Malignität [6].
Anomalien im zirkulierenden Blut
Das Blauzehensyndrom kann auf anormales Blut zurückzuführen sein Bestandteile. Siehe die DermNet NZ-Seite zu Hauterkrankungen von hämatologisch Störungen.
- Thrombozytenverstopfung
- Myeloproliferative Erkrankungen (z. B. Polyzythämie rubra vera und essentiell Thrombozythämie)
- Paraproteinämie (welche Gründe Hyperviskosität)
- Kryoglobulinämie
- Kryofibrinogenämie
- Kalt Agglutinin Anämie
- Paroxysmale nächtliche Hämoglobinurie [7]
Was sind die klinischen Merkmale des Blauzehensyndroms?
Die klinischen Merkmale des Blaufingersyndroms können von einem isolierten und schmerzhaften blauen Finger bis zu einem diffus Multiorgansystemerkrankung, die andere imitieren kann systemisch Krankheiten. Jedes Organ oder Gewebe kann betroffen sein, obwohl die Haut und die Skelettmuskulatur der unteren Extremitäten fast immer betroffen sind. [8].
Haut Anomalien sind normalerweise eines der ersten Symptome; am häufigsten blaue oder violette Verfärbung der betroffenen Finger [9]. Die Verfärbung kann je nach Grundlage einen Fuß oder beide betreffen Pathophysiologie. Es ist oft schmerzhaft und kann mit verbunden sein Claudicatio.
In einer Serie von 223 Patienten mit Cholesterinembolisation waren die häufigsten Hautbefunde:
- Livedo reticularis oder Livedo racemosa (bei 49% von Patienten mit Haut Demonstrationen)
- Gangrän (35%)
- Akrozyanose (28%)
- Geschwürbildung (17%)
- Knötchen (10%)
- Lila (9%).
Livedo reticularis kann es nicht seinBleichen oder Blässe, wenn die Verfärbung bei Druck verschwindet und/oder bei Hochlagerung des Beines verblasst [10]. Bleichen tritt in den frühen Stadien des Blauzehensyndroms auf, da der langsame Fluss von entsättigtem Blut zu einer vorübergehenden Behinderung des Blutflusses führt. [1].
- Schmerzen im betroffenen blauen Finger oder in den Zehen treten normalerweise akut auf und treten in Ruhe auf. Die nicht verfärbten Bereiche des Fußes und distal die Extremität kann auch schmerzhaft sein [11].
- Die betroffenen Zehen sind kalt im Vergleich zu den nicht betroffenen Teilen des Fußes, die wärmer sind und fein erscheinen.durchblutet [6]. Fußpulse können normal sein.
- Peripherie Fußpulse können sein fühlbar wenn ein Verschluss eher in den kleinen Arterien und Arteriolen auftritt als in den großen tastbaren Arterien [6].
Was sind die Komplikationen des Blaufingersyndroms?
Leichte Formen des Blaufingersyndroms haben eine gute Wirkung Prognose und verschwinden ohne Nachwirkungen [1]. Cholesterinfragmente, die Blutgefäße in anderen Organen blockieren, können jedoch Multiorganstörungen verursachen. [1]. Eine Nierenbeteiligung hat eine schlechte Prognose.
Bei Patienten mit Blauzehensyndrom, die nicht durch Embolisation behandelt werden, können in den folgenden Wochen weitere Emboli auftreten, was zu einer erheblichen Okklusion und ischämisch Verschwendung von Ziffern, Vorderfuß und Extremität (trockene Gangrän), die eine Amputation erfordert [6].
Wie wird das Blauzehensyndrom diagnostiziert?
Das Blauzehensyndrom ist eine klinische Diagnose, die auf der Anamnese und den Untersuchungsbefunden des Patienten basiert. Es ist wichtig, die zugrunde liegende Ursache des Blauzehensyndroms zu bestimmen, um die Behandlung zu steuern. [1]. Es gibt in der Regel Hinweise aus der klinischen Beurteilung, aber zur Bestätigung der Diagnose, Untersuchung in Form von Laborblutuntersuchungen, Gewebeproben Biopsienund radiologisch Bilder sind erforderlich.
Die Anamnese und Untersuchung sollten sich auf Folgendes konzentrieren:
- Bluthochdruck oder andere Risikofaktoren für Hypercholesterinämie und atherosklerotisch Krankheiten
- Fieber (Hinweis auf Cholesterinembolien, infektiöse Endokarditis, Myxom, thrombotisch-thrombozytopenische Purpura und disseminierte intravaskuläre Gerinnung)
- Herzgeräusch (infektiöse Endokarditis und Vorhofmyxom)
- Livedo reticularis (Cholesterinembolie, Myxom, Antiphospholipid-Syndrom, Hyperviskositätssyndrom, Kryofibrinogenämie, Kryoglobulinämie und Kalziphylaxie)
- Ausgedehntes Ödem in der ipsilateral Bein (Phlegmasia cerulean dolens)
- Hollenhorst-Plaques (Cholesterinembolien) bei Netzhautuntersuchung festgestellt
- Erweiterte Venen, Blutungen und Exsudate bei Netzhautuntersuchung (Hyperviskositätssyndrom) [1–3].
Ein komplettes Blutbild, einschließlich eines Unterschieds der weißen Blutkörperchen, Erythrozyten Sedimentationsrate und C-reaktiv Protein kann auf hoch hinweisen entzündlich Markierungen. Diese sind beim Blauzehensyndrom oft unspezifisch und können bei Cholesterinembolien sowie vielen anderen entzündlichen Prozessen auftreten. Ein vollständiges Blutbild und ein peripherer Blutausstrich können bei der Diagnose von Knochenmark oder Knochenmark helfen Autoimmun Krankheiten. Leber u Nieren- Funktionen sollten ebenfalls überprüft werden.
Andere spezifischere Bluttests können umfassen:
- Gerinnungstests für disseminierte intravasale Gerinnung
- Antinukleär Antikörper
- Antiphospholipid-Antikörper
- Blutkulturen (bei Verdacht auf septische Embolien)
- Hämolyse Bildschirm
- Kalt Agglutinine
- Kryofibrinogenspiegel
- Kryoglobulin eben
- Serum und Urinprotein Elektrophorese und Immunfixation
- Hepatitis C (bei Verdacht auf Kryoglobulinämie)
- Syphilis Serologie [1].
Zu den Bildern können gehören:
- Eine Truhe Knochenscan und/oder thorakal und abdominal Computertomographie oder Magnetresonanztomographie nach irgendwelchen zu suchen Aorta Atherom und darunter Krebs bei Erkrankungen, die mit Malignität einhergehen
- Ein peripheres Angiogramm und ein Scan der Arterien in den Extremitäten (zur Lokalisierung von Gefäßverengungen, -verschlüssen und/oder zur Bestimmung der Emboliequelle)
- Ultraschall des Abdomens und ein venöser Duplex Ultraschall Scan auf tiefe Venenthrombose
- EIN Echokardiogramm zum Nachweis von Herztumoren oder Vegetationen aufgrund einer Endokarditis [1,12].
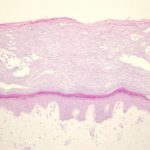
Eine endgültige Diagnose wird in der Regel durch die gestellt histopathologisch Bestätigung einer Biopsie der betroffenen Haut oder anderer betroffener Gewebe [13]. Biopsien bei Patienten mit schlechter peripherer Gefäßversorgung sollten mit Vorsicht durchgeführt werden, da eine schlechte Heilung an der Entnahmestelle wahrscheinlich ist. Histopathologische Befunde für Cholesterinembolien zeigen intravaskuläre Cholesterinkristalle, die mit assoziiert sein können Makrophagen, Riesenzellenund Eosinophile [13].
Was ist die Behandlung für das Blauzehensyndrom?
Die Behandlungsprinzipien drehen sich um die Behandlung der Ursache des Blauzehensyndroms. Diese besteht in der Regel darin, den Verschluss zu lösen und die Kontinuität der arteriellen oder venösen Gefäße wiederherzustellen. [6].
- Medizinische Antikoagulation (insbesondere Thrombozytenaggregationshemmer) und endovaskuläre oder rekonstruktive chirurgische Verfahren sind bei Embolien und Thrombosen indiziert, um die Quelle des Gerinnsels zu entfernen, den Verschluss zu lösen und den Blutfluss wiederherzustellen.
- Eine hämatologische Behandlung kann erforderlich sein, wenn das Blauzehensyndrom auf Hyperviskosität zurückzuführen ist [14].
- Symptomatische und unterstützende Behandlungen für das Blaufingersyndrom umfassen Ruhe, warme Bedingungen, geeignete Verbände und Flüssigkeitszufuhr. [14].
Gehen Sie auf Risikofaktoren des Patienten ein
Risikofaktoren müssen bei Patienten mit fortgeschrittener atherosklerotischer Erkrankung berücksichtigt werden, einschließlich:
- Rauchen Einstellung
- Steuerung von Bluthochdruck
- Senkung des Serumcholesterins.
Patienten mit stenotisch Verletzungen Es sollte eine sorgfältige Überwachung erfolgen, da das Fortschreiten der atheromatösen Erkrankung mit hoher Wahrscheinlichkeit zu einer Wiederholung des Blaufingersyndroms [6].