Was ist es atopisch Dermatitis?
Neurodermitis bzw Ekzem, ist ein chronisch, juckender Hautzustand, der mit trockener Haut verbunden ist. Sie beginnt normalerweise im Säuglings- oder Kindesalter und ist oft mit anderen atopischen Erkrankungen wie Asthma und allergischer Rhinokonjunktivitis (Heu Fieber) [1].
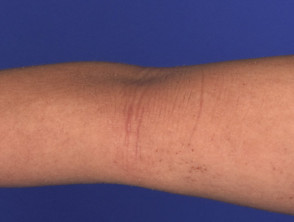
Atopische Dermatitis
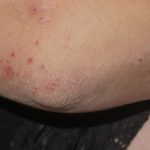
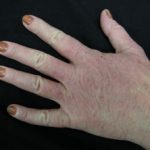
Atopisches Ekzem
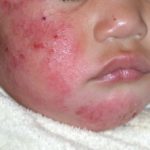
Atopisches Ekzem
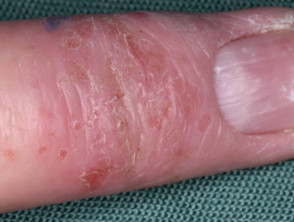
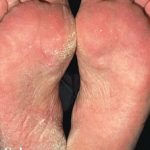
Atopisches Handekzem
Wer bekommt Neurodermitis?
Atopische Dermatitis betrifft bis zu 20-30% bei Kindern und 2-10% bei Erwachsenen. Menschen mit einer persönlichen oder familiären Vorgeschichte von Atopie – Neigung zu entwickeln allergische Erkrankungen: entwickeln eher atopische Dermatitis [1].
Was verursacht atopische Dermatitis?
Die Ursachen der atopischen Dermatitis sind nicht vollständig geklärt. Es wird angenommen, dass die zugrunde liegende Ursache der atopischen Dermatitis das Ergebnis einer geschwächten Hautbarriere ist Prädisposition hin zu allergisch Entzündung [zwei]. Umweltauslöser verursachen a allergische Reaktion, welche verschärft die Symptome der atopischen Dermatitis.
das immunologisch Störung entsteht T. Lymphozyten, insbesondere T-Helfer (Th) Typ 2 (Th2) Zellen in der akut Phase und Th1-, Th17- und Th22-Zellen in chronischer Phase Verletzungen. Th2-Zellen produzieren Interleukin (IL)-4 und -13 (IL-13), die die Produktion von positiv regulieren Immunoglobulin E (IgE) [3].
Eine Theorie der Pathogenese der atopischen Dermatitis ist die „Inside-Out-Theorie“, bei der die primär Es wird angenommen, dass das Problem im Immunsystem und der Hautbarriere liegt dysfunktional sekundär zu IgE Sensibilisierung [4].
Eine andere Theorie ist die „Outside-In-Theorie“, bei der angenommen wird, dass der ursprüngliche Defekt in der Hautbarriere liegt, was zu einer Zunahme führt Allergen Exposition und anschließende Sensibilisierung gegenüber IgE [4].
Wie funktioniert die Hautbarriere normalerweise?
Die Hautbarriere bietet Schutz vor äußeren Bedrohungen wie z Krankheitserreger, Chemikalien, Reizstoffeund Allergene, die eine Immunantwort hervorrufen kann, wenn man sie tief eindringen lässt epidermal oder dermal Schichten der Haut (siehe DermNet NZ-Seite zur Struktur normaler Haut).
Die Hautbarriere schützt den Körper auch vor epidermalem Wasserverlust, und die Hautbarrierefunktion kann anhand der Rate gemessen werden transepidermal Verlust von Wasser Die Zunahme des transepidermalen Wasserverlustes entspricht der Zunahme der Haut. Permeabilität. Die Hautbarrierefunktion kann manchmal auch anhand der Oberfläche gemessen werden pH, die Permeabilität von Tracer-Verbindungen und Stratum corneum Kohäsion und Hydratation [2].
Die Hornschicht
Das Stratum corneum ist die oberste Schicht der Epidermis. Das Stratum corneum besteht aus einer hoch organisierten Struktur interzellulär Lipid Matrix und Korneozyten (abgeflachte Zellen ohne Kerne die voll sind Randstein Filamente); Dies wird oft als „Stein und Mörtel“ der Haut bezeichnet, wobei Korneozyten die Steine und Mörtel darstellen. Lipide stellt den Mörser dar [2].
Es liegt eine veränderte Hornschicht vor Homöostase beide im Verletzung und nicht-läsionaler Haut von Patienten mit atopischer Dermatitis. Dies führt zu erhöhtem Wasserverlust und verstärktem Eindringen von Allergenen. [1].
Bei atopischer Dermatitis können die Struktur und Zusammensetzung sowohl der Korneozyten als auch der interzellulären Lipidmatrix des Stratum corneum auf folgende Weise beeinflusst werden:
- Verlust oder reduzierte Funktion von Filaggrin Protein (FLG)
- Anstieg von Serin Protease Übung
- Beeinträchtigte Lipidverarbeitung [1].
Filaggrin-Protein
FLG ist wichtig für die strukturelle Integrität des Stratum corneum. FLG Aggregate Keratinfilamente in den Korneozyten und helfen dann, eine verhornte Zellhülle zu bilden, die die Korneozyten umgibt. FLG-Abbauprodukte tragen weiter zur Wasserhaltekapazität und zum sauren pH-Wert des Stratum corneum bei. Die Aufrechterhaltung des sauren pH-Werts ist wichtig, um den zu regulieren Enzym Tätigkeit führt zu Peeling, Lipid Syntheseund Entzündung [2,5].
ein Funktionsverlust Mutation beim FLG Gen er ist der stärkste genetisch Risikofaktor für atopische Dermatitis. FLG Mutationen sind mit einem früheren Beginn der atopischen Dermatitis, einer größeren Krankheitsschwere und Beharrlichkeit der Krankheit. Etwa 501 TP1T der Fälle von mittelschwerer bis schwerer atopischer Dermatitis können zugeordnet werden FLG Mutationen [5].
Serinproteaseaktivität und pH
Serin-Aktivität Proteasen, wie Kallikrein (KLK) 5 und 7, wird durch den pH-Wert des Stratum corneum reguliert. KLK5 und KLK7 spalten das extrazelluläre Corneodesmosom Protein die die Korneozyten binden. Ihre erhöhte Aktivität führt zu einer Abnahme Korneozyten Beitritt und Schuppung [6].
Der normale pH-Wert der Haut ist sauer und schränkt die Aktivität dieser Proteasen ein, die in alkalischen Umgebungen aktiver sind. Bei atopischer Dermatitis steigt der pH-Wert der Haut und damit die Aktivität der Serinprotease. [7].
Funktion der Lipidmatrix
Die Lipidmatrix des Stratum corneum besteht aus drei Arten von Lipiden: Cholesterin, freie Fettsäuren u Ceramide. Diese bilden eine hochgeordnete Struktur aus dicht gepackten Lipidschichten. Diese interzelluläre Lipidmatrix ist der Hauptweg für Substanzen, die über die Hautbarriere wandern. [zwei].
Bei atopischer Dermatitis kommt es zu einer Verringerung der Gesamtlipide, zu erheblichen Defiziten bestimmter Lipidtypen und zu Veränderungen in der Lipidzusammensetzung. In Kombination führt dies zu einer Beeinträchtigung der Hautbarrierefunktion und einer erhöhten Durchlässigkeit des Stratum corneum. [zwei].
Das Immunsystem und die Hautbarriere funktionieren.
Ein Defekt in der Hautbarriere kann den Transport von Allergenen oder Haptenen erleichtern (Moleküle die nur dann eine allergische Reaktion hervorrufen, wenn sie an ein Protein binden) in der Haut, was die Freisetzung von verursacht entzündungshemmend Zytokine verursacht Hautentzündungen [2].
Gleichzeitig werden die Th2-Zytokine IL-4 und IL-13 und die Th2 Zytokin IL-22 reguliert die Expression von herunter FLG, wodurch die Hautbarriere weiter geschädigt wird [2,8].
Haut Mikrobiom und Hautbarrierefunktion
das Haut- Mikrobiom ist das Erreger und Abendessen Bakterien, Pilze und Viren, die sich in unserer Haut befinden und zur Aufrechterhaltung der epidermalen Homöostase beitragen [1].
Bei mehr als 90% der Patienten mit atopischer Dermatitis ist die Haut mit besiedelt Staphylococcus aureus [1].
Wenn das Stratum Corneum strukturell kompetent ist, mit einem sauren pH-Wert und einer gut organisierten Lipidmatrix, verhindert es die Besiedelung mit Krankheitserregern wie z S. aureus, ein Bakterium die die Barrierefunktion negativ beeinflussen können. S. aureus Oberflächenproteine reduzieren die Produktion freier Fettsäuren in der Epidermis, was die Durchlässigkeit der Haut erhöht. Bei Patienten mit atopischer Dermatitis, S. aureus Exotoxine mit superAntigen Die Eigenschaften stimulieren die Produktion von IgE und verursachen Juckreiz. anschließend Exkoriationen verursachen mehr Defekte in der Hautbarriere [4].
Wie wirkt sich das Wissen um die Barrierefunktion der Haut auf die Behandlung der atopischen Dermatitis aus?
Verstehen, dass die Hautbarriere Funktionsstörung die Krankheitsaktivität bei atopischer Dermatitis antreibt, hat zu einem verstärkten Interesse und einer stärkeren Betonung von Behandlungen geführt, die die Barrierefunktion verbessern.
Feuchtigkeitscremes sind die Hauptbehandlung bei atopischer Dermatitis. Feuchtigkeitscremes, die die Barrierefunktion verbessern (barrier Sahne) reduzieren sich nachweislich Rückfall Raten bei Neurodermitis bei regelmäßiger Anwendung [9].
Die Wiederherstellung der Barrierefunktion der Haut kann atopischer Dermatitis proaktiv vorbeugen. Entwicklung oder fortschreitend, wie in gezeigt wurde zufällig Steuerung Aufsätze von Neugeborene mit einem Risiko für atopische Dermatitis, die mit einer täglichen Feuchtigkeitscreme behandelt werden [10,11].
Zu den feuchtigkeitsspendenden Inhaltsstoffen, die bei atopischer Dermatitis nützlich sind, gehören [2,12]:
- Physiologisch Lipide (z. B. Ceramide, Cholesterin): Diese stellen die Zusammensetzung der Lipiddoppelschichten in der Hornschicht wieder her und verringern die Hautdurchlässigkeit
- Physiologisch Feuchtigkeitscremes (Harnstoff, Glycerin), die nicht am Stoffwechselprozess der Haut teilnehmen, aber übermäßigen Wasserverlust verhindern und die Hornschicht hydratisiert halten
- Mittel gegen Juckreiz (z. B. Glycerin), die die Freisetzung von blockieren Histamin und lassen Sie die Wiederherstellung des Stratum Corneum beginnen
- Dexpanthenol: stimuliert die Synthese von Lipiden und der Epidermis. Differenzierung
- Okklusiv Mittel (z. B. Petrolatum), die die Verdunstung von Wasser reduzieren
- Erweichungsmittel die die Haut weicher machen (z. B. Sorben- und Glycerincreme).
Das Baden in Wasser kann Reizstoffe, Allergene und Kalk entfernen (Waage) bei atopischer Dermatitis, wodurch die Hautbarriere repariert werden kann. Es wird empfohlen, kurz nach dem Baden eine Feuchtigkeitscreme aufzutragen. Seifenfreie Reinigungsmittel, die einen niedrigen pH-Wert haben und hypoallergen sind, werden als Seifenersatz empfohlen, da sie die Struktur der Hornschicht und des Säureschutzmantels weniger stören. [12]. Anwendung der „Soak and Smear“-Technik (Einweichen der betroffenen Stelle in Wasser, bevor sie auf die Haut aufgetragen wird Salbe) erhöht die Effizienz von aktuell Medikamente. Die topische Anwendung Kortikosteroide die Haut unmittelbar nach dem Baden zu befeuchten, fängt Wasser in der Hornschicht ein und erhöht die verabreichte Arzneimittelmenge um das 10- bis 100-fache [13].
Bleichbäder haben sich aufgrund ihrer antibakteriellen, antimykotischen und entzündungshemmenden Eigenschaften als nützlich erwiesen, um den klinischen Schweregrad der atopischen Dermatitis zu verringern.entzündlich Eigenschaften [14]. Während Natriumhypochlorit (Bleichmittel) typischerweise alkalisch ist (pH 11–13), erzeugt es Hypochlorsäure (pH 2–7,5), wenn es in Wasser gelöst wird. [fünfzehn]. Es ist möglich, dass diese Säure zur Aufrechterhaltung einer normalen Hautbarrierefunktion beiträgt und als Antiseptikum wirkt.
Andere Behandlungen, die manchmal bei atopischer Dermatitis erforderlich sind, umfassen andere topische Behandlungen Antiphlogistikum Behandlungen wie:
- Topisches Calcineurin Inhibitoren
- Nasse Wraps
- Antibiotika für die High School Infektionen
- Orale Antihistaminika für Symptom Linderung.
Bei schwerer atopischer Dermatitis umfassen die empfohlenen Behandlungen:
- Phototherapie
- orale Kortikosteroide
- Nichtsteroidale Immunmodulatoren oder Immunsuppressiva
- Neue biologische Wirkstoffe angeführt von Dupilumab [16].